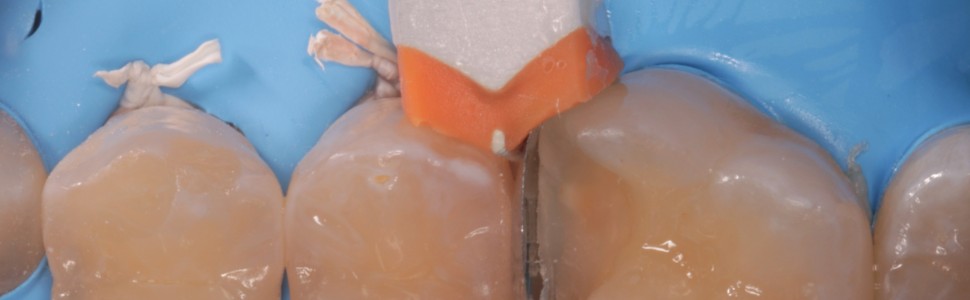
REPORTAŻ KLINICZY. Różne metody leczenia ubytków próchnicowych na powierzchniach stycznych
Different approach to proximal carious lesions treatment. Clinical report
Aleksandra Łyżwińska
Streszczenie
Nowoczesne metody i materiały pozwalają na leczenie z poszanowaniem tkanek twardych, w nurcie stomatologii minimalnie inwazyjnej. Celem artykułu jest zaprezentowanie różnych metod leczenia ubytków próchnicowych na powierzchniach stycznych w jednym kwadrancie: wymiany wypełnienia, opracowania ubytku z zachowaniem listwy brzeżnej i zastosowania infiltracji preparatem Icon (DMG).
Abstract
According to a minimal invasive approach modern methods and materials allow us to maximally preserve hard tissues of a tooth. The aim of this case is to present 3 different ways of proximal caries treatment in one quadrant: unsound filling replacement, marginal ridge preserving cavity preparation and Icon (DMG) infiltration.
Hasła indeksowe: ubytek II klasy, próchnica, Icon, stomatologia minimalnie inwazyjna
Key words: II class cavity, caries, Icon, minimal invasion dentistry
Wprowadzenie
Postrzeganie choroby próchnicowej, jako naprzemiennego, dynamicznego procesu demineralizacji i remineralizacji zmieniło podejście do leczenia ognisk próchnicy pierwotnej. Położyło nacisk na metody remineralizacyjne i pozwoliło odwlekać w czasie konieczność konwencjonalnego opracowania ubytku (1). Jednak w świetle ostatnich doniesień metody nieinwazyjne znacznie słabiej hamują rozwój ognisk próchnicy na powierzchniach stycznych w porównaniu z metodami minimalnie inwazyjnymi (infiltracją, uszczelnieniem) (2‑4). Wszystkie powyższe metody zarezerwowane są dla ubytków próchnicy pierwotnej, z nieprzerwaną ciągłością szkliwa, sięgających maksymalnie do 1/3 głębokości zębiny (5). Jednakowoż, nawet podczas „wiercenia” (drill and fill) można postępować minimalnie inwazyjnie, ograniczając zakres preparacji do racjonalnego minimum. Opracowanie powinno przebiegać z uwzględnieniem biomechaniki i maksymalizacji parametrów adhezyjnych. W zaprezentowanym przypadku jednowizytowo zastosowano trzy różne metody leczenia ubytków próchnicowych w jednym kwadrancie.
Opis przypadku
Pacjent, 18 lat, został skierowany w celu leczenia zachowawczego przed planowanym leczeniem ortodontycznym i odbudową startych zębów. W badaniu klinicznym stwierdzono niedostateczną higienę jamy ustnej – osad i złogi miękkie w przestrzeniach międzyzębowych, uogólnioną erozję szkliwa, starcie oraz liczne ogniska próchnicy pierwotnej zlokalizowane na powierzchniach stycznych zębów bocznych (ryc. 1‑4).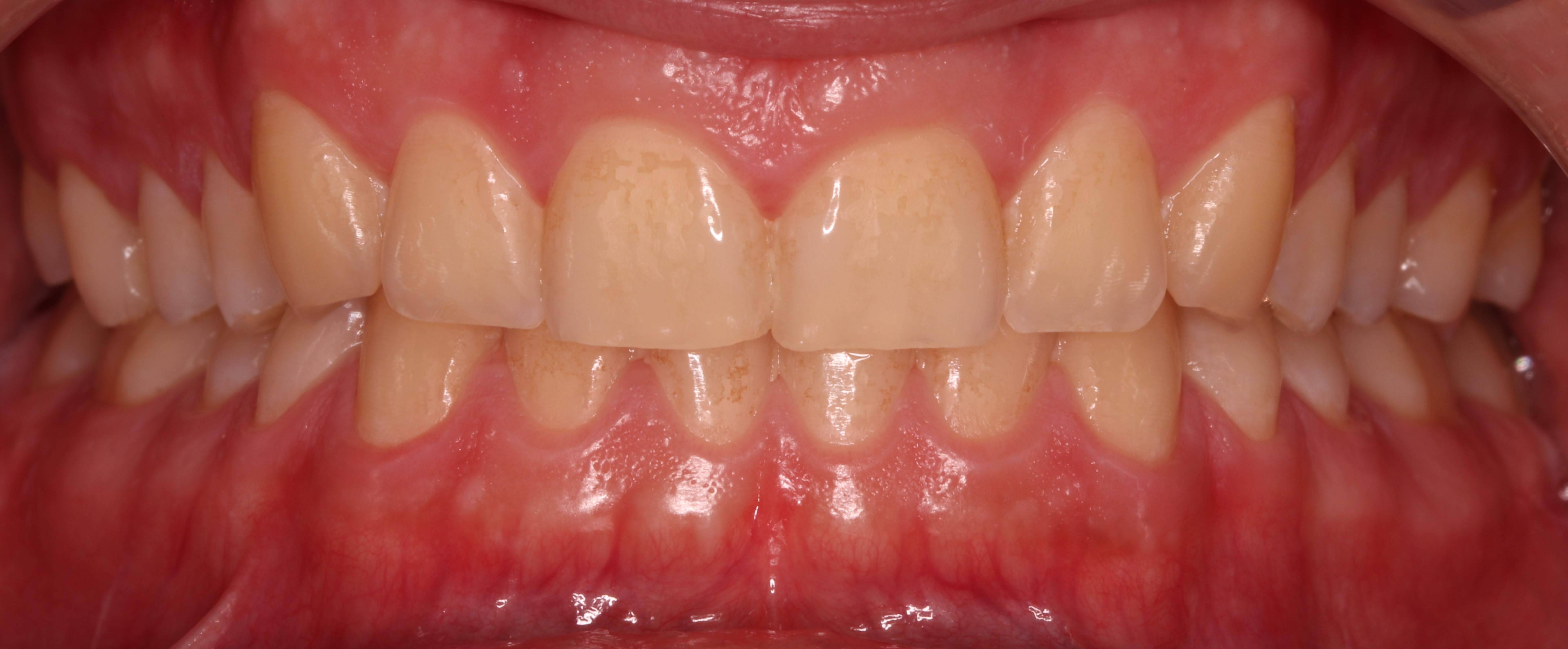
Ryc. 1. Sytuacja początkowa.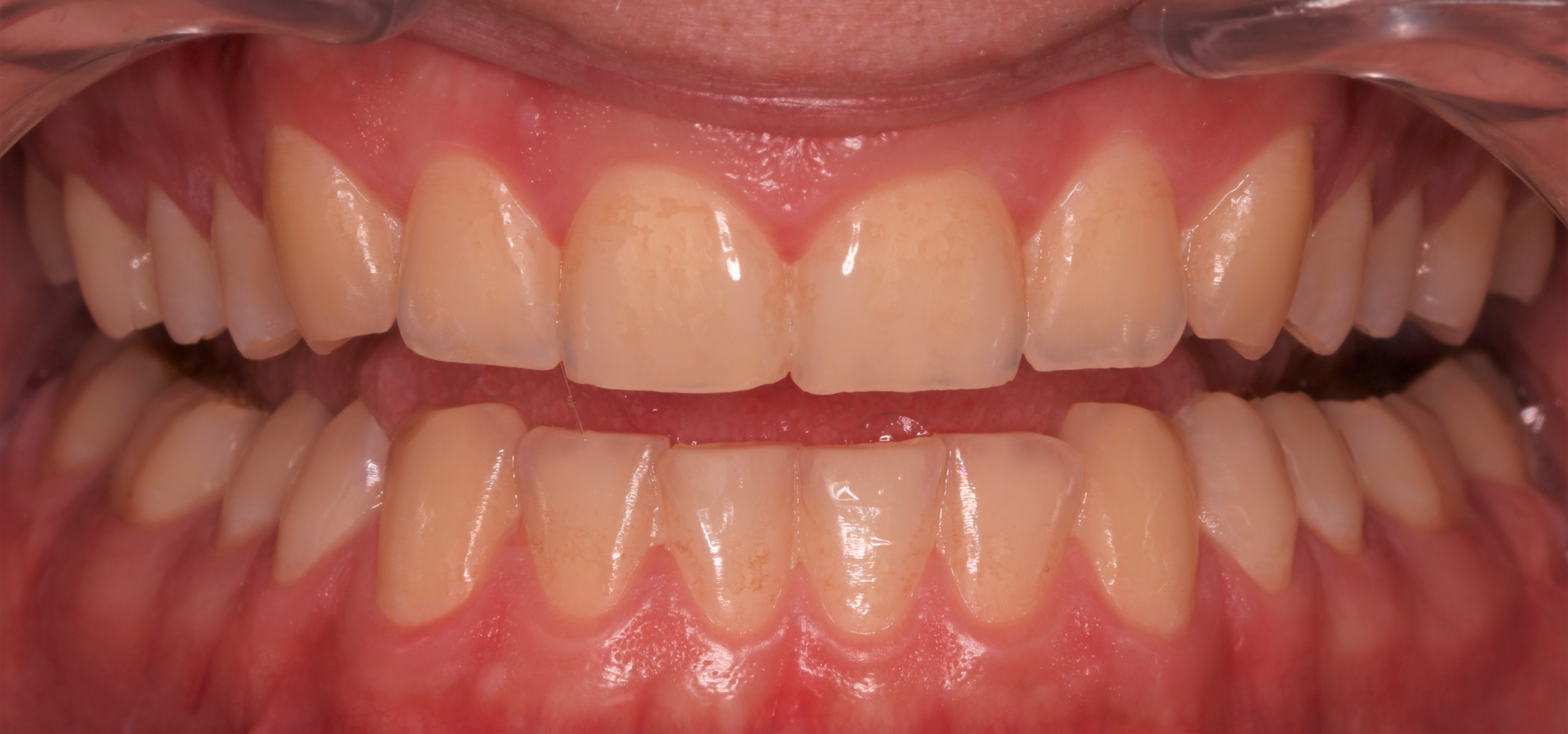
Ryc. 2. Sytuacja początkowa – zęby w rozwarciu.
Ryc. 3. Sytuacja początkowa – łuk górny. 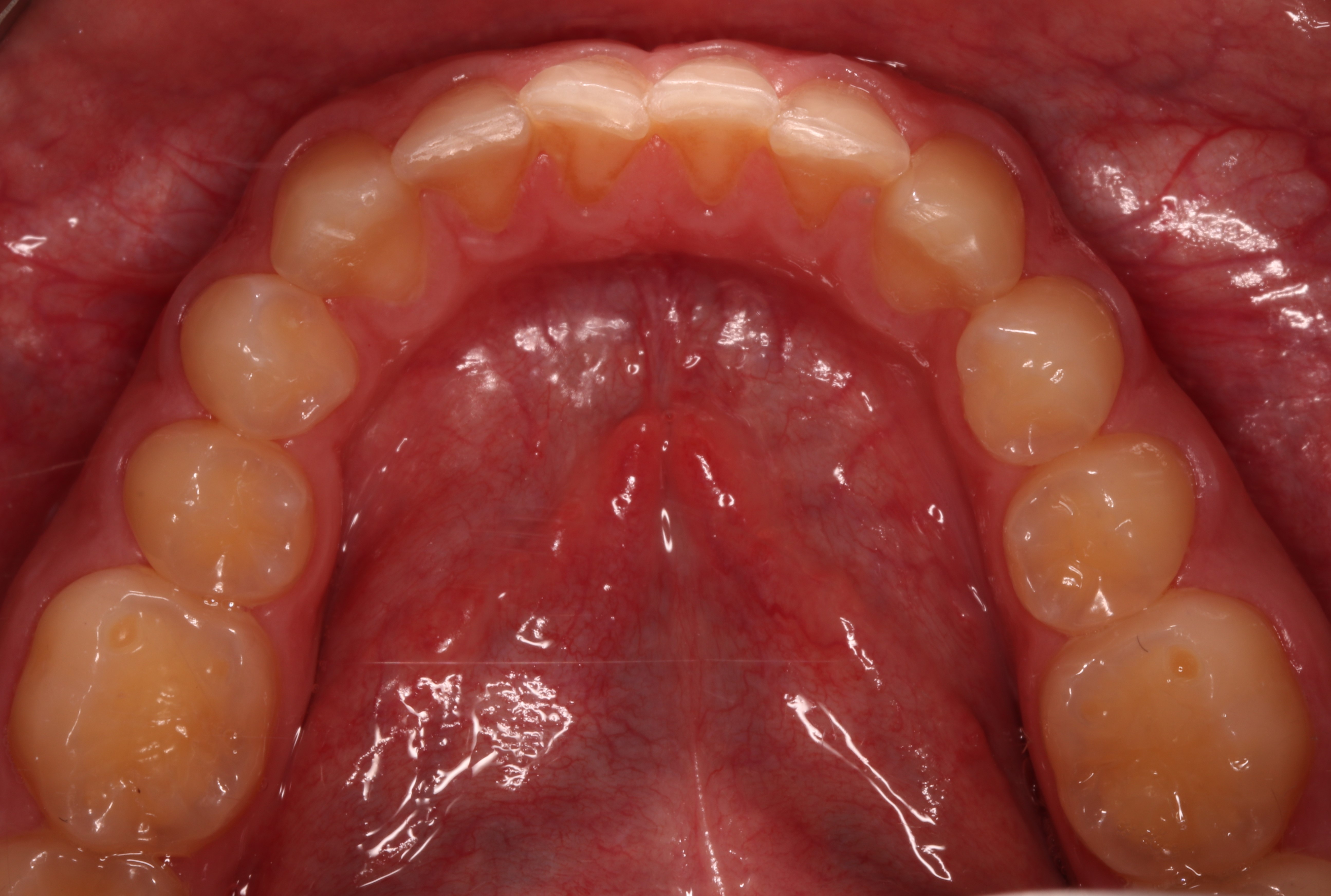
Ryc. 4. Sytuacja początkowa – łuk dolny.
W celu oceny rozległości ubytków klasy II, diagnostykę poszerzono o zdjęcia zgryzowo‑skrzydłowe (ryc. 5 i 6). W zębie 15 dystalnie zdiagnozowano ubytek głębokości D2, mezjalnie E2, w zębie 14 dystalnie D1.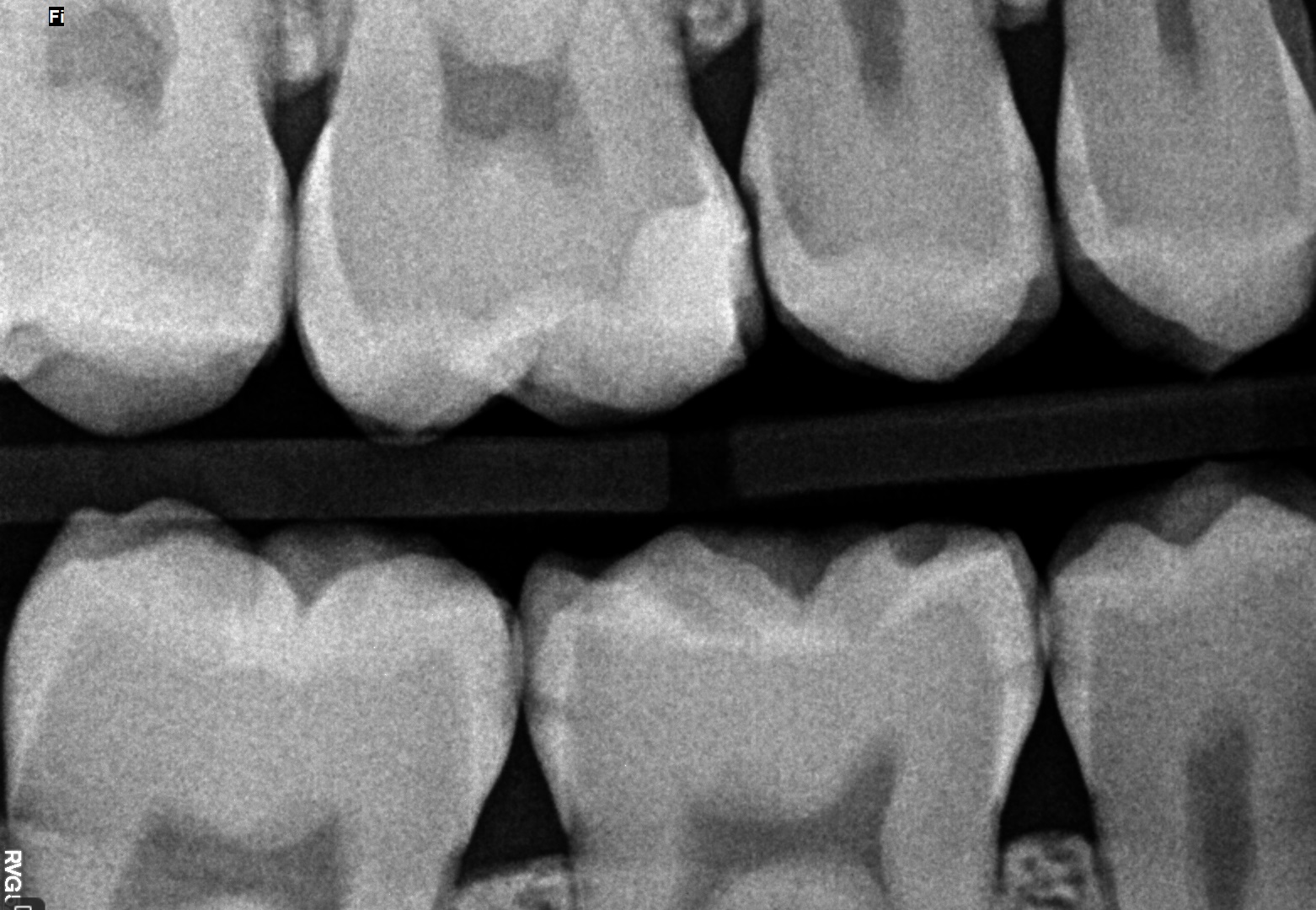
Ryc. 5. Zdjęcie skrzydłowo‑zgryzowe – strona prawa.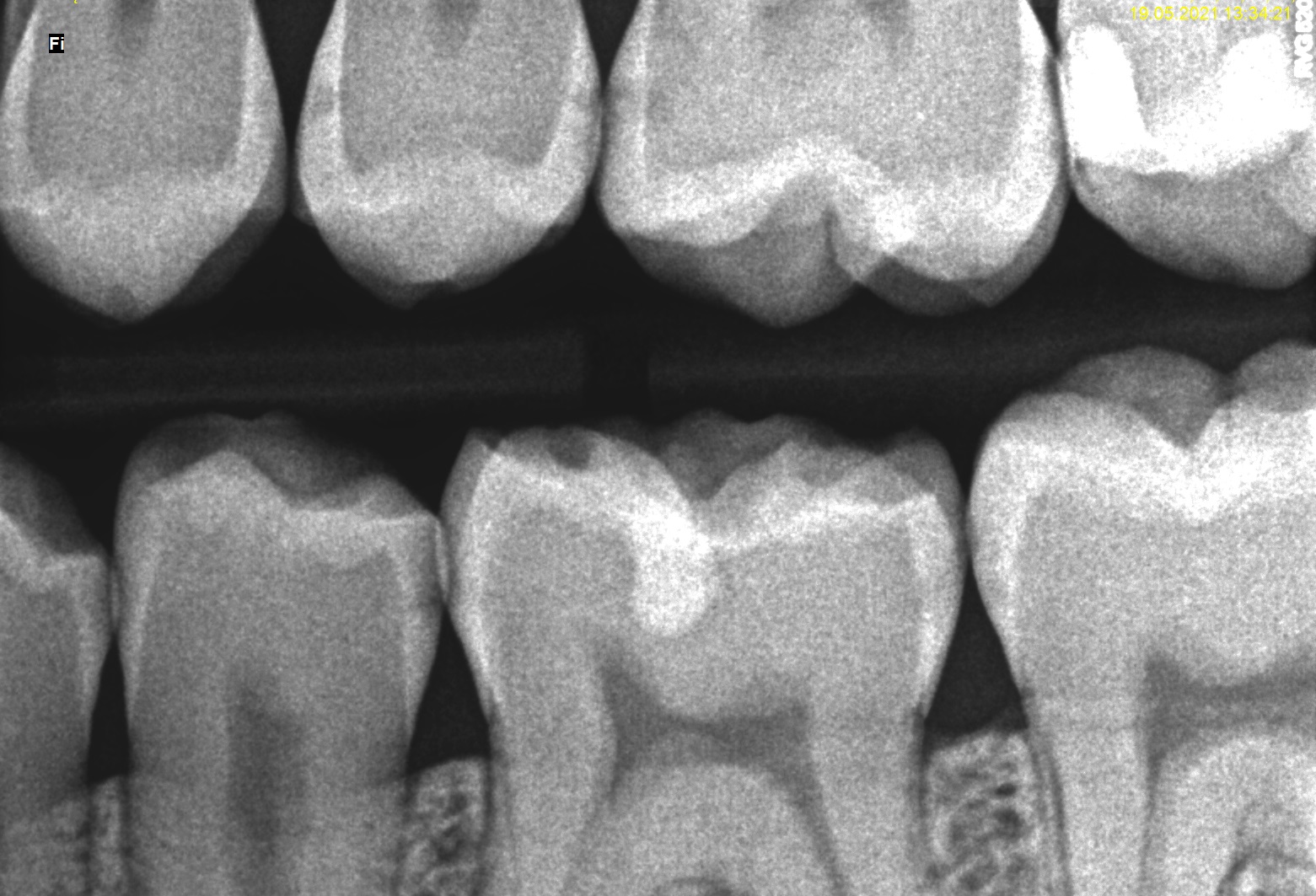
Ryc. 6. Zdjęcie skrzydłowo‑zgryzowe – strona lewa.
Plan leczenia obejmował:
- zabiegi profesjonalnej higienizacji,
- instruktaż higieny domowej (pasta z dużą zawartością fluoru i irygator) i oddziaływanie motywacyjne,
- leczenie zachowawcze z zastosowaniem technik minimalnie inwazyjnych,
- leczenie ortodontyczne,
- wybielanie,
- odbudowę startych zębów.
Po zakończeniu fazy higienizacyjnej, leczenie zachowawcze rozpoczęto od pierwszego kwadrantu. Nieszczelne wypełnienie w zębie 16 zakwalifikowano do wymiany. Ubytek w zębie 15 dystalnie zakwalifikowano do zaopatrzenia wypełnieniem z powodu przerwania ciągłości szkliwa i głębokości > D1. Ubytki na powierzchniach stycznych 14/15 zakwalifikowano do infiltracji. W znieczuleniu nasiękowym zęby zaizolowano koferdamem NIC TONE medium (MDC Dental) (ryc. 7). Inwersję, czyli wprowadzenie gumy do szczelin dziąsłowych przeprowadzono teflonową nicią dentystyczną Pro‑Expert (Oral‑B) i ustabilizowano w formie podwiązek na zębach 14 i 15 (ryc. 8).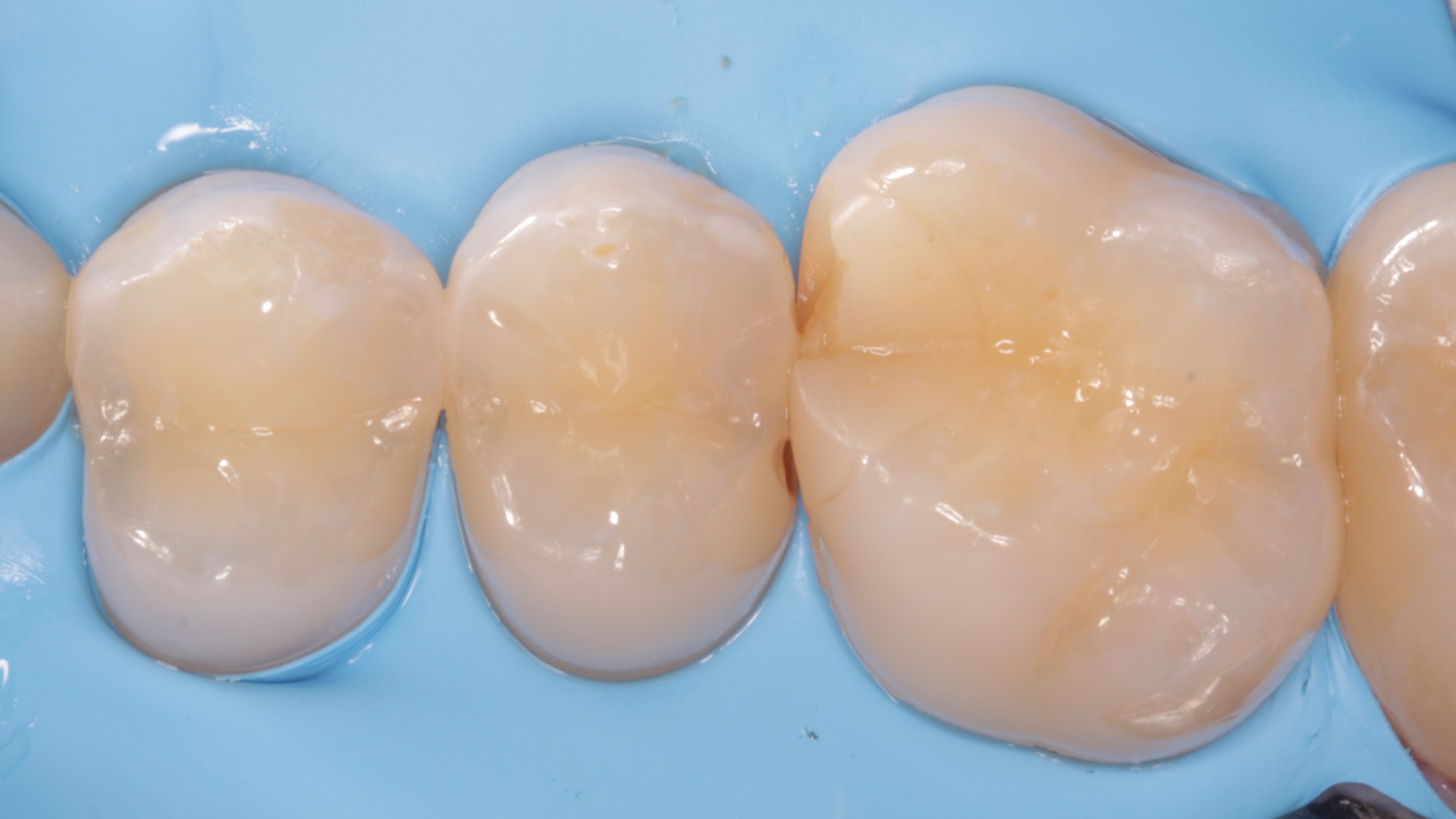
Ryc. 7. Izolacja koferdamem przed inwersją gumy.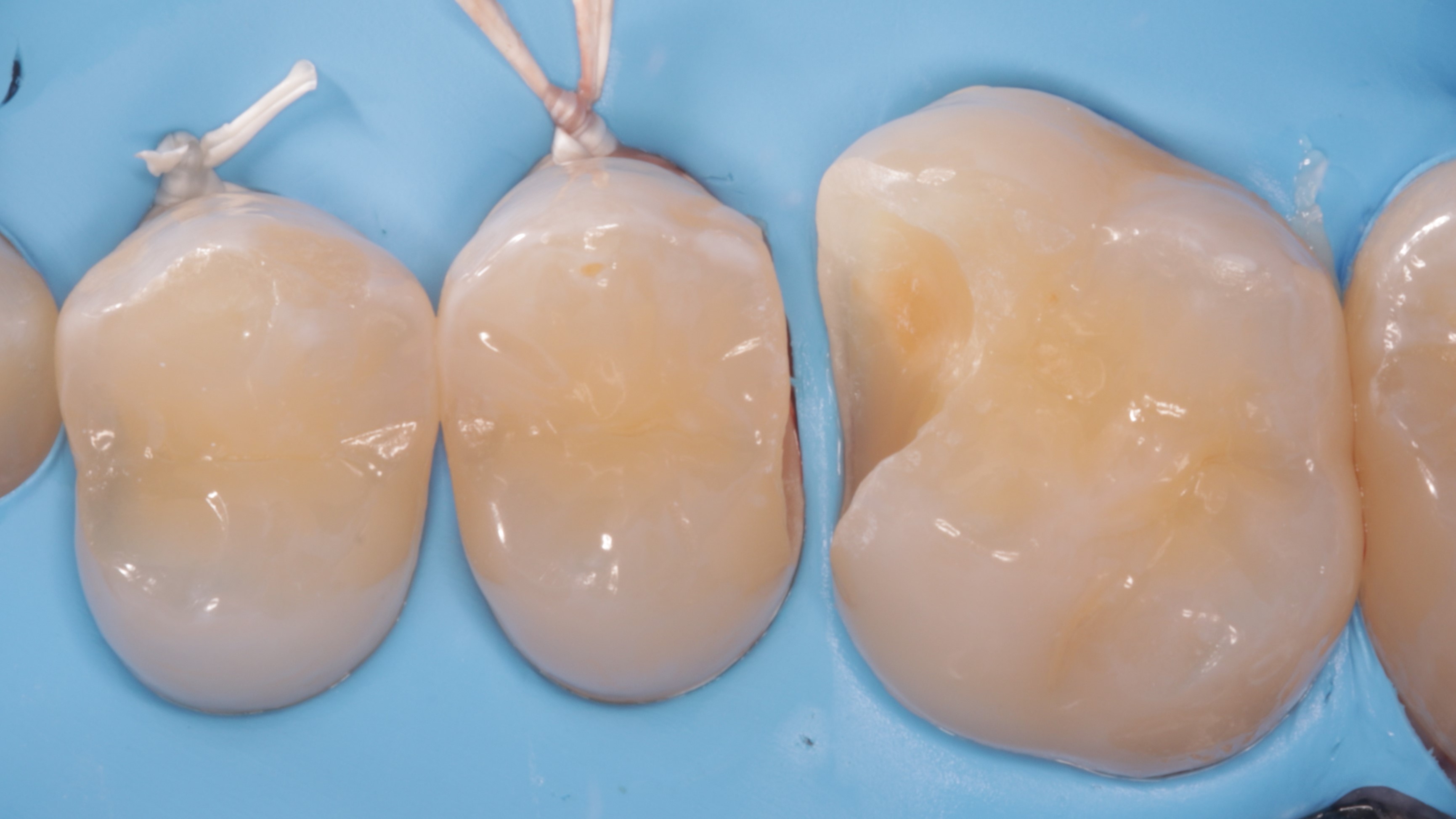
Ryc. 8. Inwersja koferdamu i stabilizacja zębów 14 i 15 lejcami z nici dentystycznej.
Podczas wymiany nieszczelnego wypełnienia na powierzchni mezjalnej zęba 16, ubytek klasy II w zębie 15 opracowano z dostępu bezpośredniego, zachowując listwę brzeżną dystalną (ryc. 9).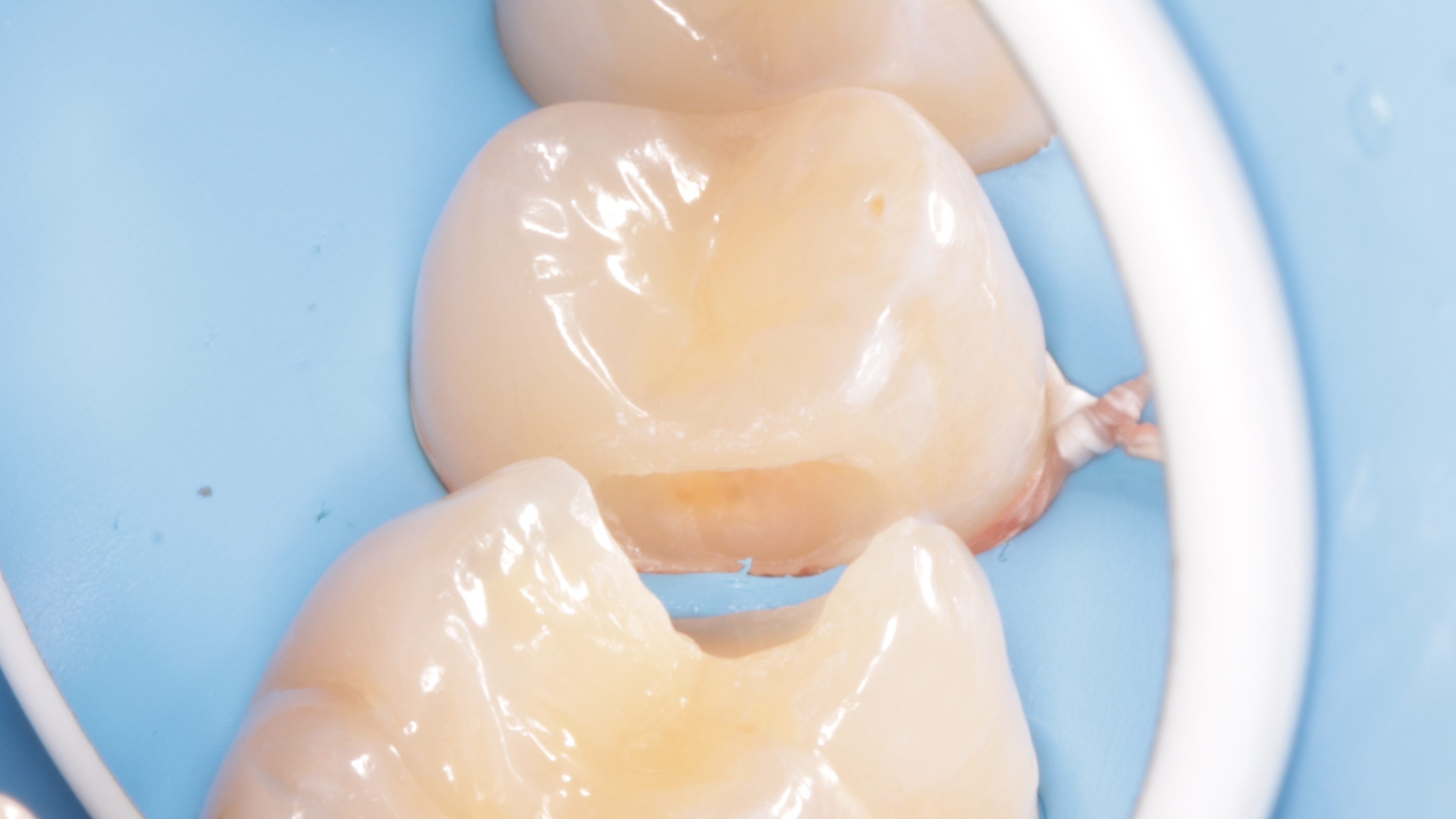
Ryc. 9. Opracowanie ubytku w zębie 15 dystalnie z zachowaniem listwy brzeżnej.
W celu zmaksymalizowania siły połączenia adhezyjnego, zukośniono szkliwo na powierzchni dodziąsłowej. Niestety, wiertło szczelinowe drasnęło gumę, co spowodowało nieszczelność koferdamu (ryc. 10). 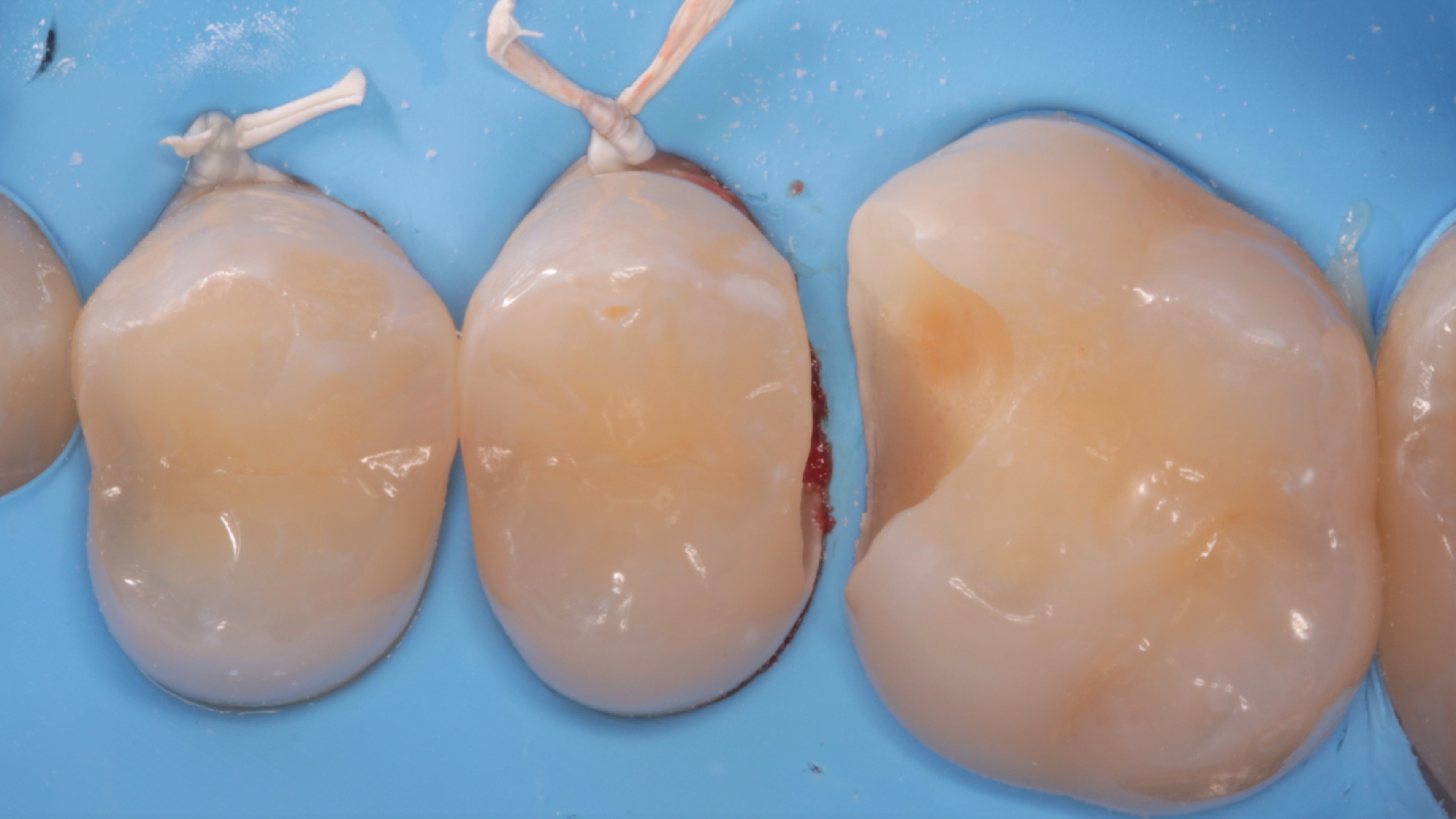
Ryc. 10. Nieszczelność brzeżna koferdamu.
W celu zapewnienia suchości w okolicy kluczowej dla sukcesu adhezyjnego w odbudowie ubytku II klasy, okolicę doszczelniono taśmą teflonową (ryc. 11).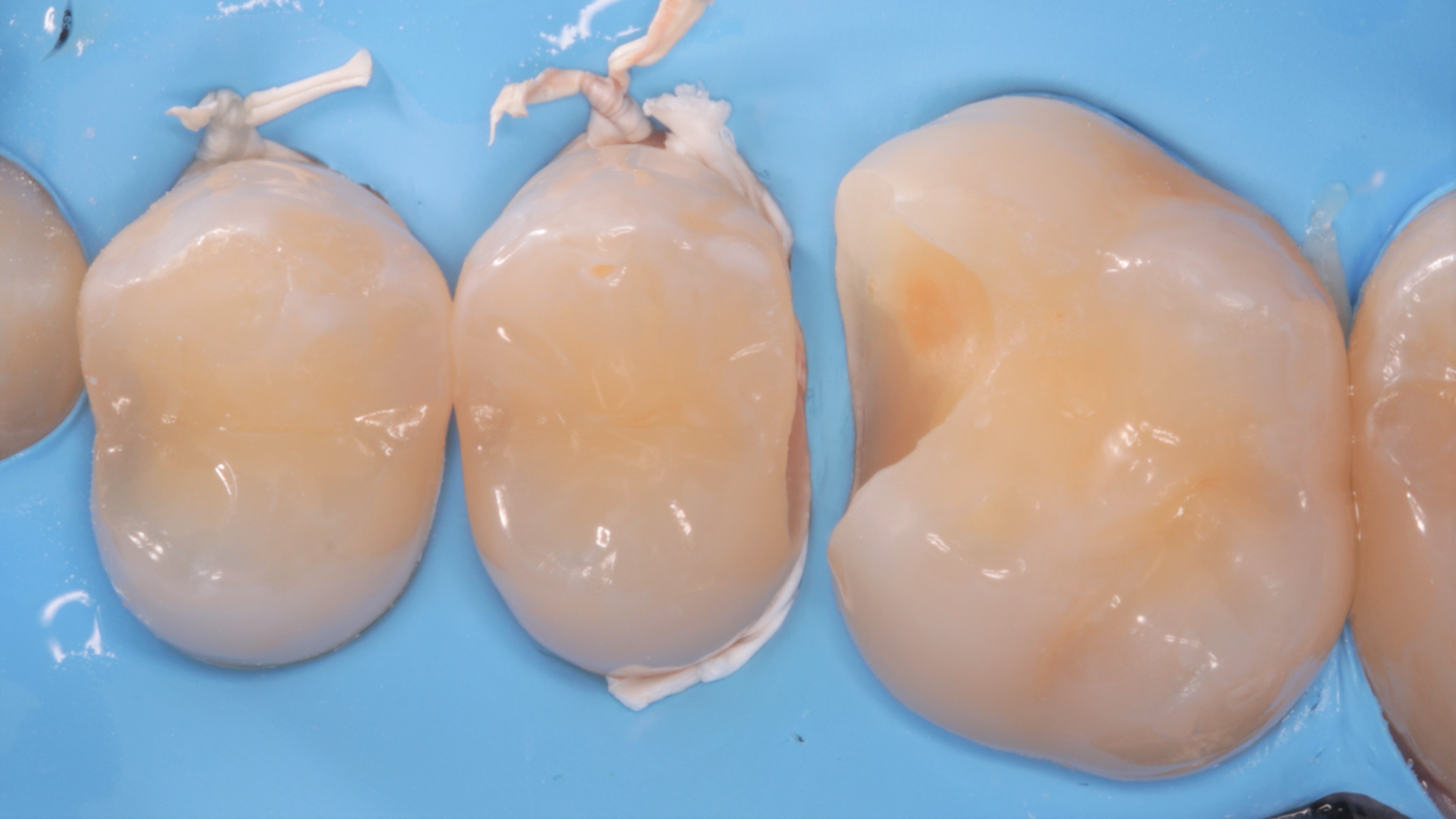
Ryc. 11. Uszczelnienie koferdamu taśmą teflonową.
Przeprowadzono procedurę adhezyjną w technice selektywnego trawienia szkliwa (wytrawiacz Blue Etch, CERKAMED) oraz aplikację systemu wiążącego VI generacji (CLEARFIL SE BOND 2, Kuraray Noritake) (ryc. 12).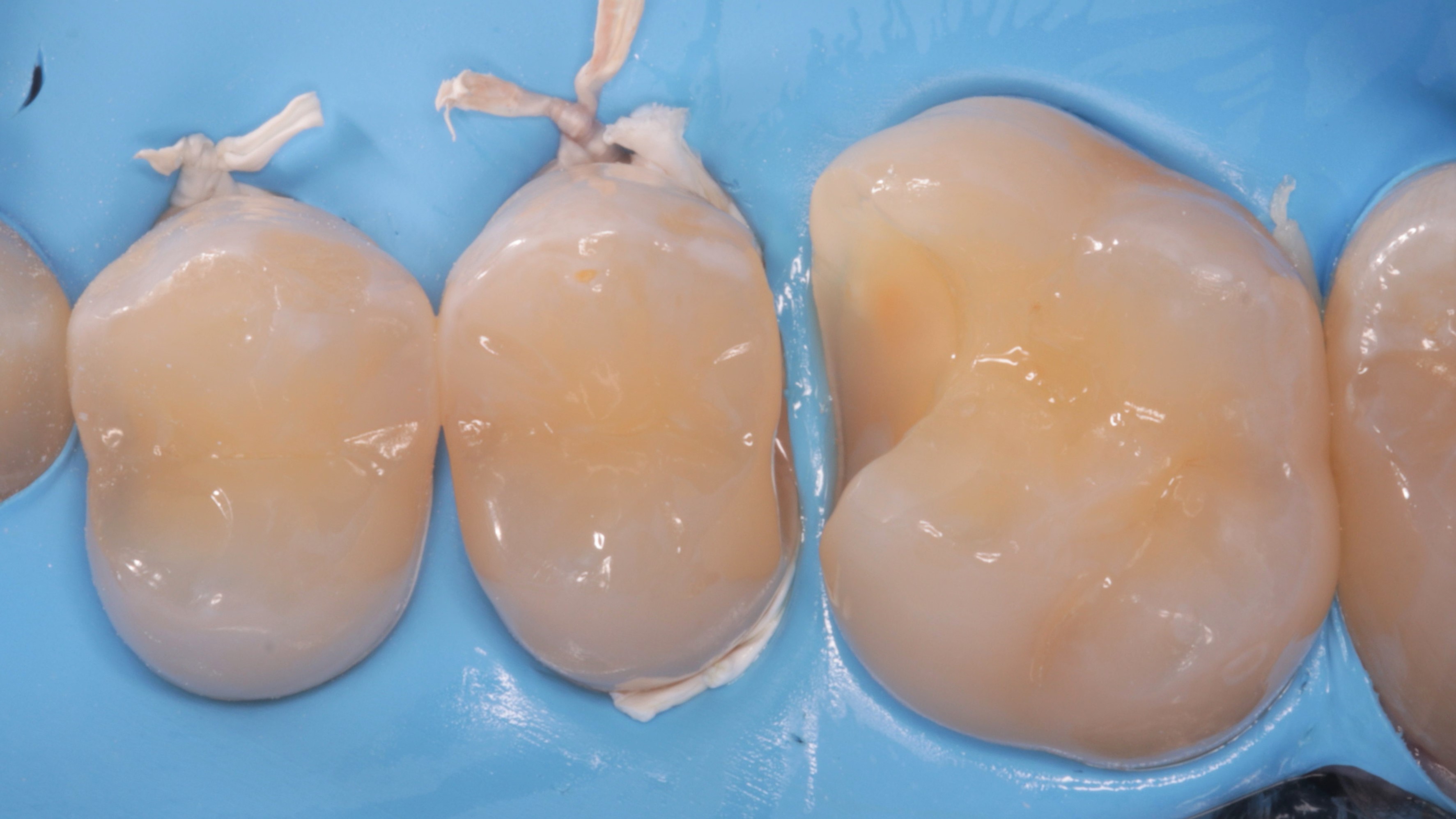
Ryc. 12. Aplikacja systemu wiążącego CLEARFIL SE BOND 2 (Kuraray Noritake).
Odbudowę rozpoczęto od wypełnienia „z wolnej ręki” powierzchni dystalnej zęba 15 (CLEARFIL MAJESTY ES Flow High A2, CLEARFIL MAJESTY ES‑2 Classic A2, Kuraray Noritake) (ryc. 13). 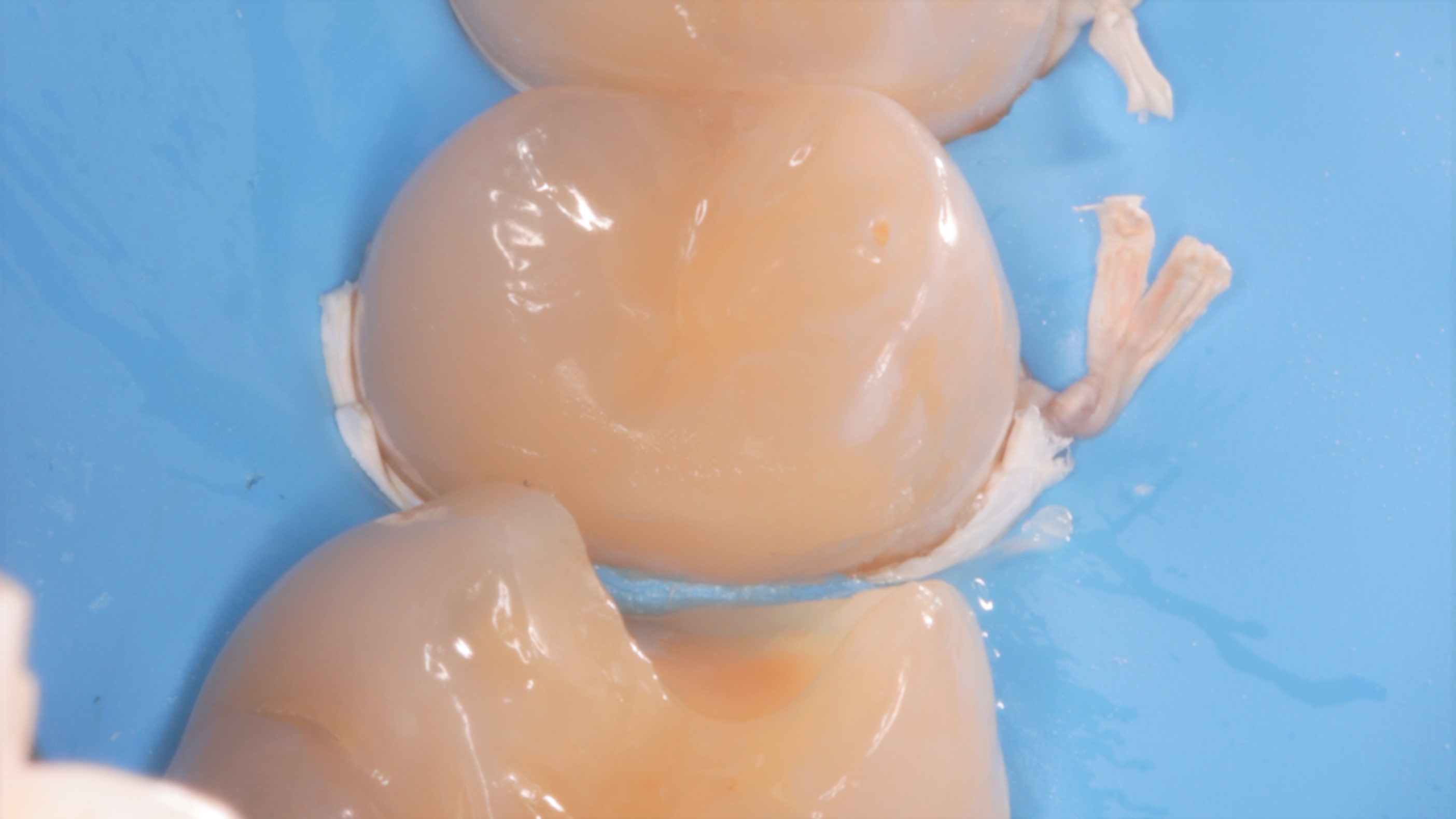
Ryc. 13. Wypełnienie ubytku w zębie 15.
Kolejno zastosowano matrycę sekcyjną (MEDIUM 0,050 mm hard, TOR VM). Od strony policzka umocowano ją klinem drewnianym (rozmiar S, Polydentia), owiniętym taśmą teflonową. W celu dodatkowej stabilizacji, od strony podniebienia matrycę doszczelniono samą taśmą teflonową. Całość konstrukcji została ustabilizowana pierścieniem (Composi‑Tight ® 3D Fusion™ Tall Ring, Garrison Dental) (ryc. 14). 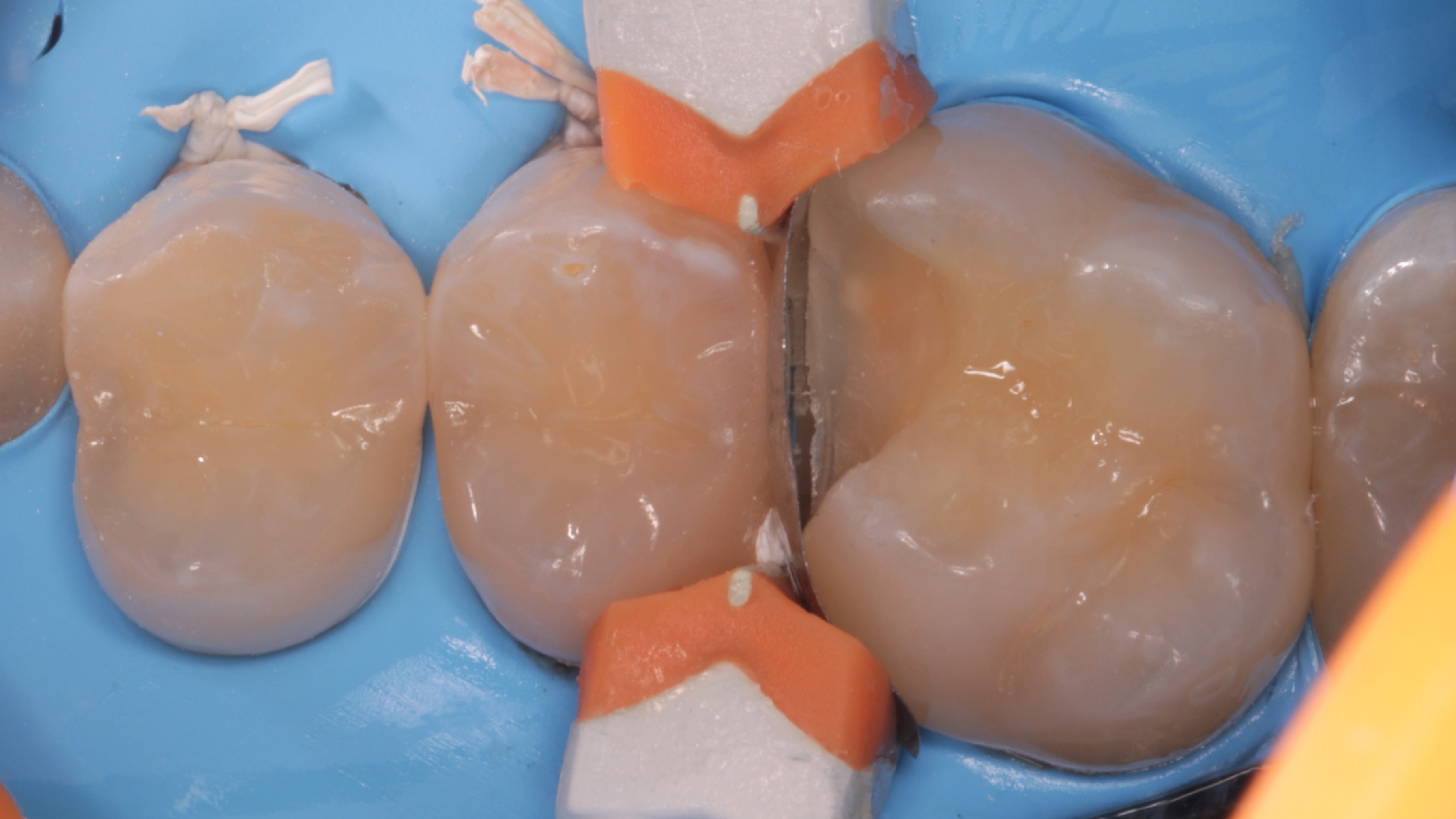
Ryc. 14. Założenie matrycy, klina i pierścienia w celu odbudowy zęba 16.
Odbudowę ubytku na powierzchni mezjalnej zęba 16 rozpoczęto od odbudowy listwy brzeżnej w technice podwójnej gęstości (CLEARFIL MAJESTY ES Flow Super Low A2, CLEARFIL MAJESTY ES‑2 Classic A2, Kuraray Noritake) (ryc. 15). 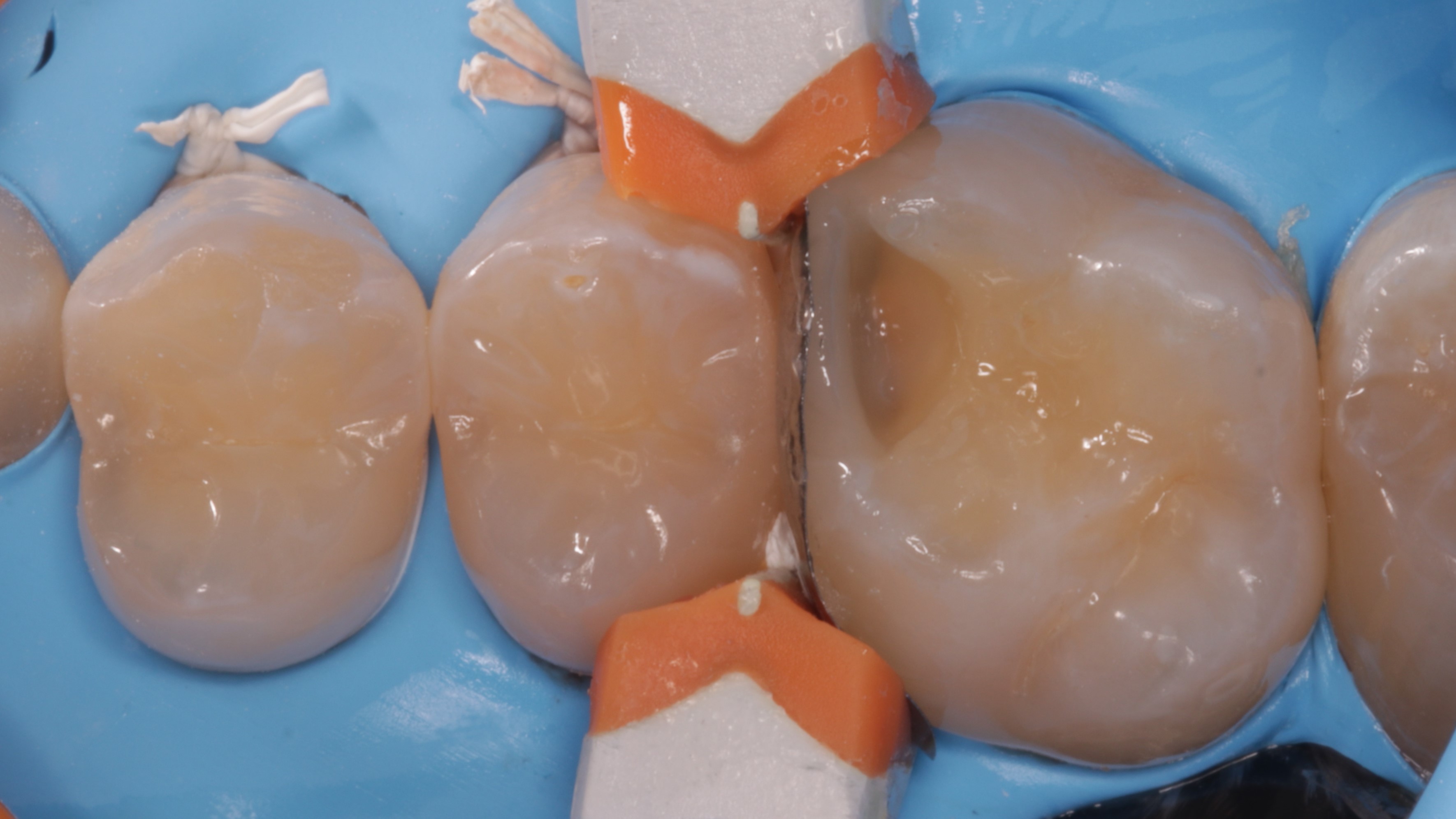
Ryc. 15. Odbudowa listwy mezjalnej zęba 16.
Kolejno odbudowano zrąb zębinowy materiałem typu bulk‑fill (OliBulk Fill MD, Olident) i usunięto pierścień (ryc. 16).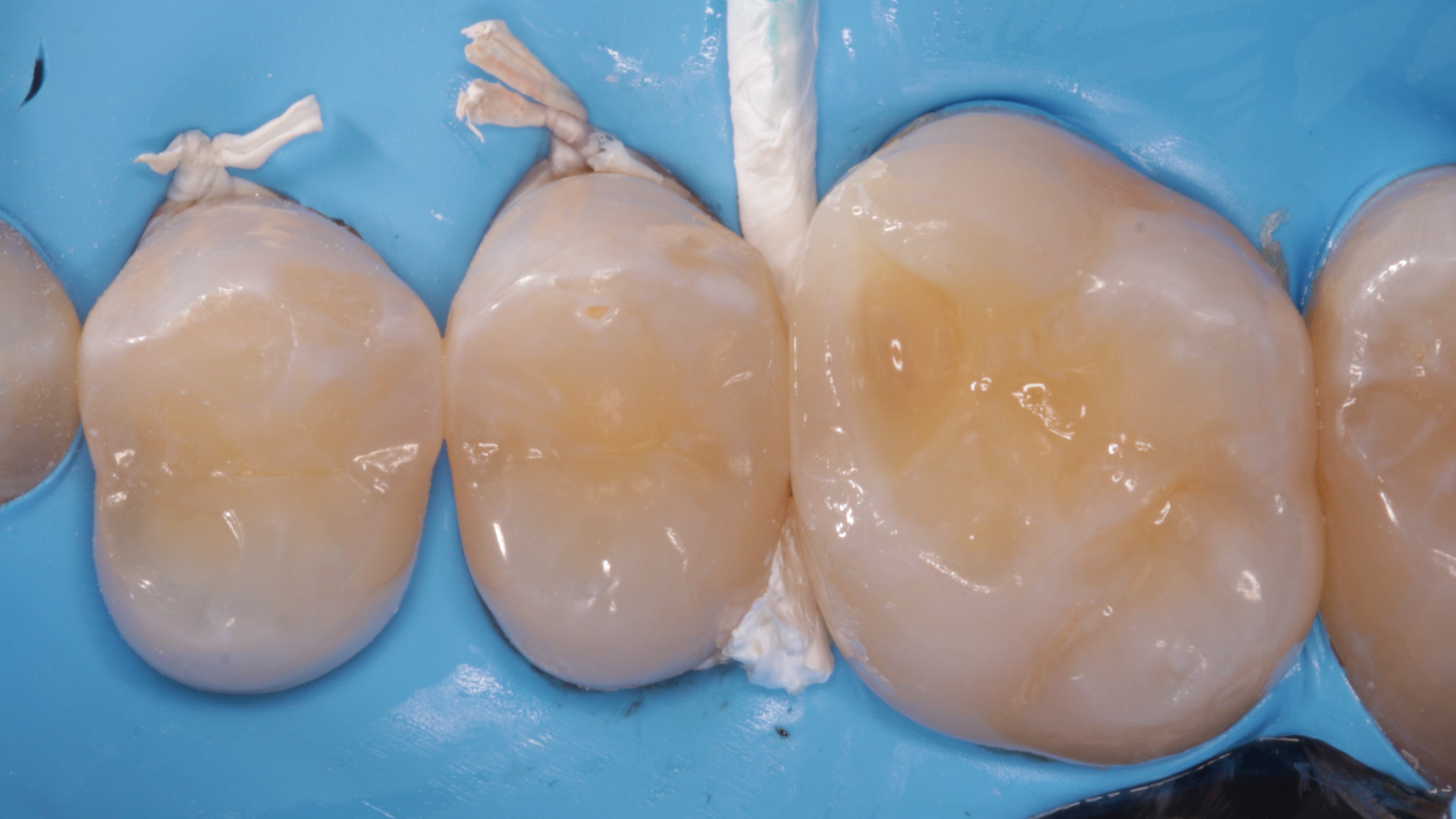
Ryc. 16. Odbudowa zrębu zębinowego materiałem bulk‑fill oraz usunięcie matrycy i pierścienia. Uwidocznienie klina drewnianego, owiniętego taśmą teflonową (policzkowo) oraz samej taśmy teflonowej (podniebienie).
Powierzchnię żującą wymodelowano nanohybrydowym materiałem kompozytowym w formie pasty CLEARFIL MAJESTY ES‑2 Classic A2 (Kuraray Noritake), użytym wcześniej do odbudowy listwy (ryc. 17‑19).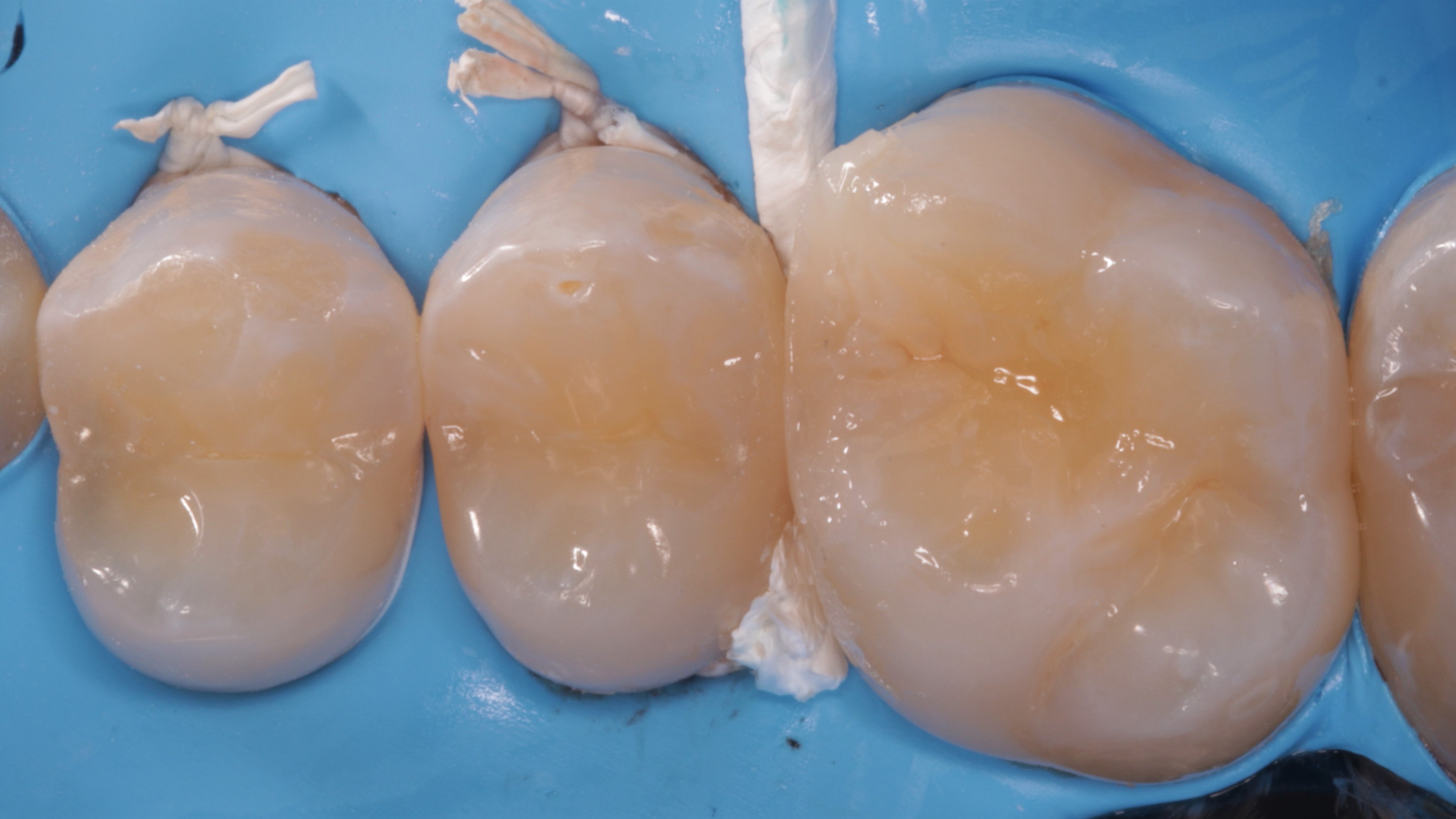
Ryc. 17. Modelowanie powierzchni żującej.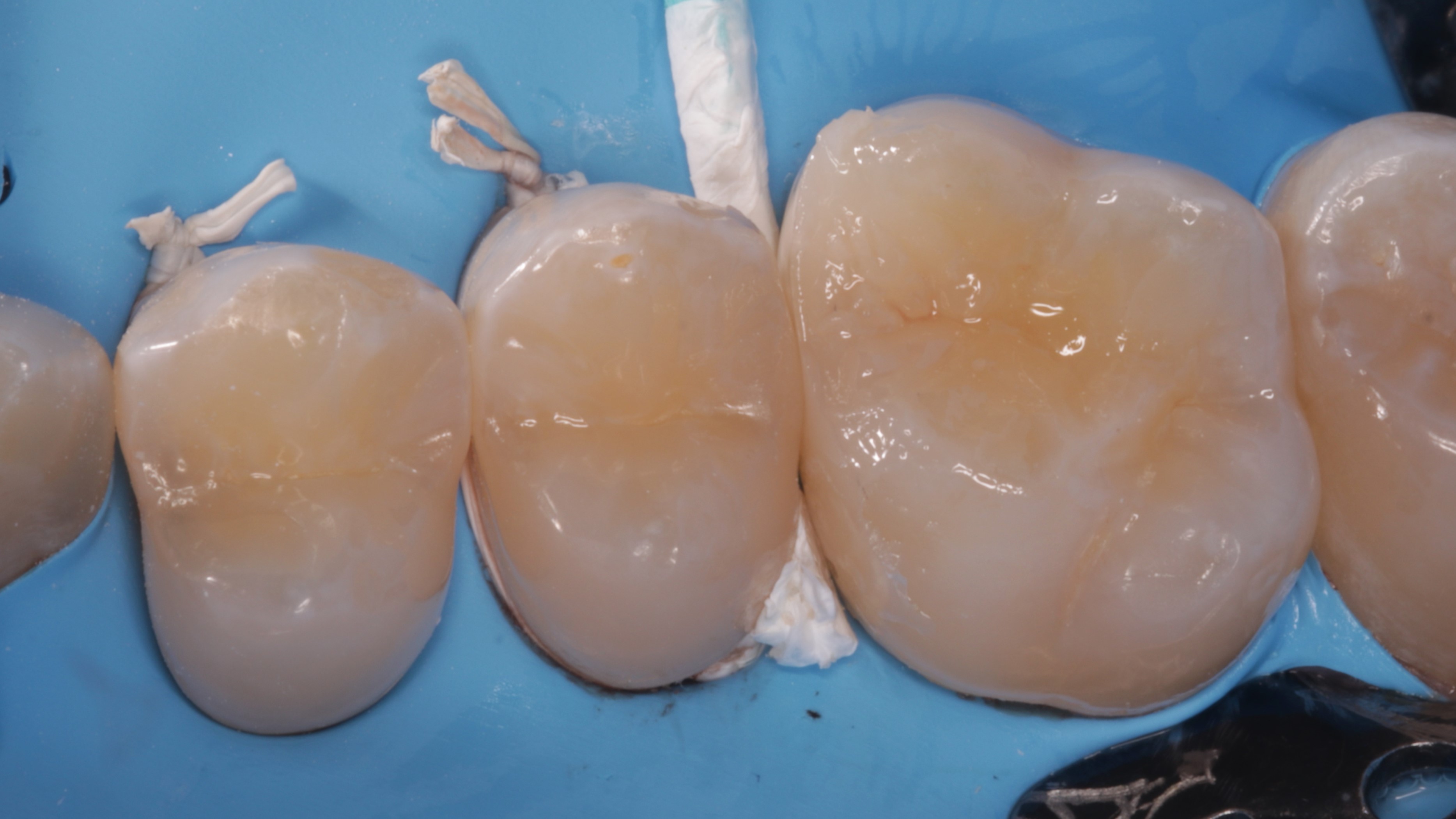
Ryc. 18. Modelowanie powierzchni żującej – widok podniebienny.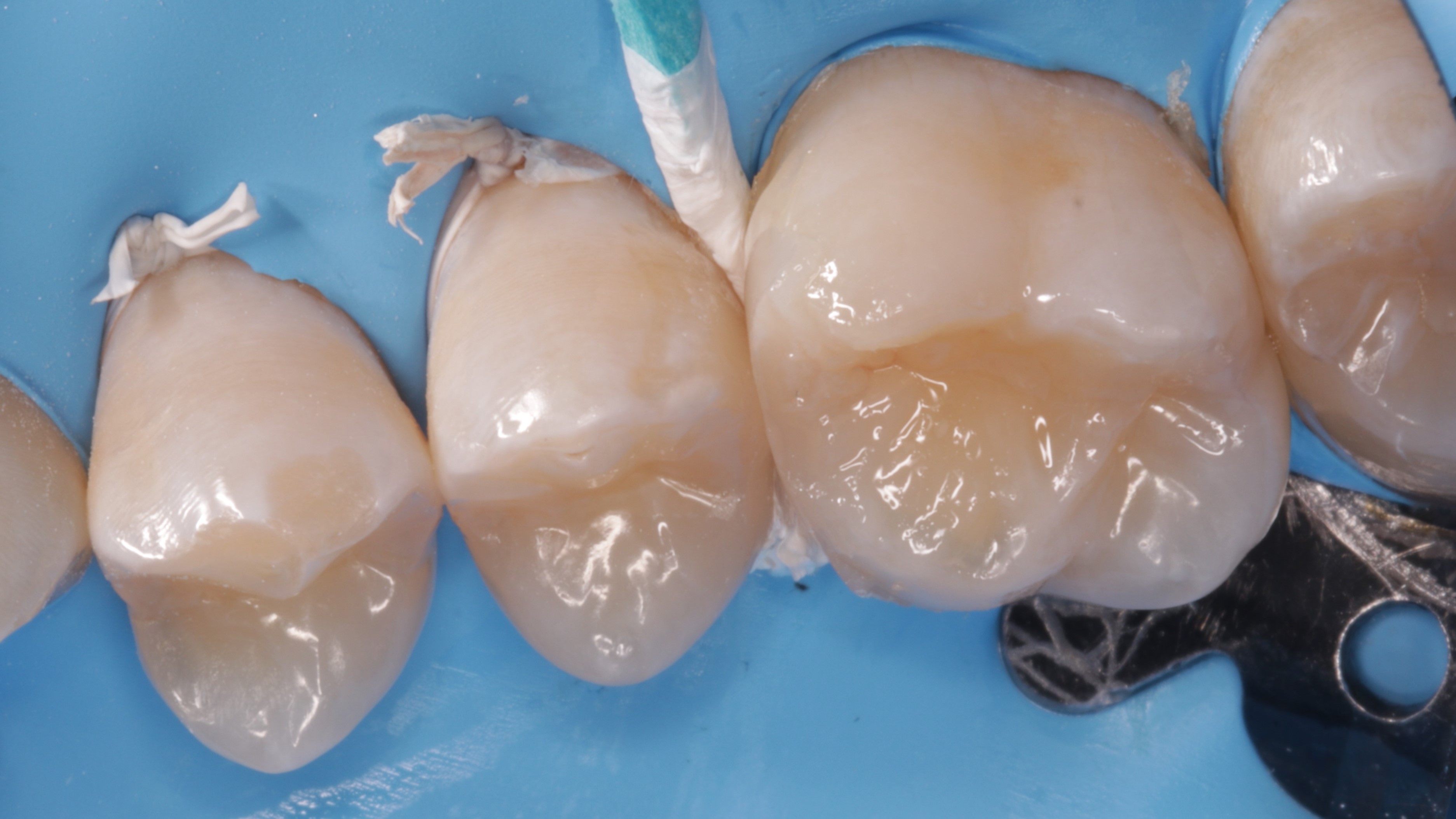
Ryc. 19. Modelowanie powierzchni żującej – widok policzkowy.
W dalszej części zabiegu usunięto klin drewniany z przestrzeni pomiędzy zębem 15 a 16 i rozseparowano zęby 14 i 15 klinem plastikowym z zestawu Icon Proximal (DMG). Klin ten jest znacząco większy niż standardowe kliny stosowane w odbudowach ubytków II klas (ryc. 20). 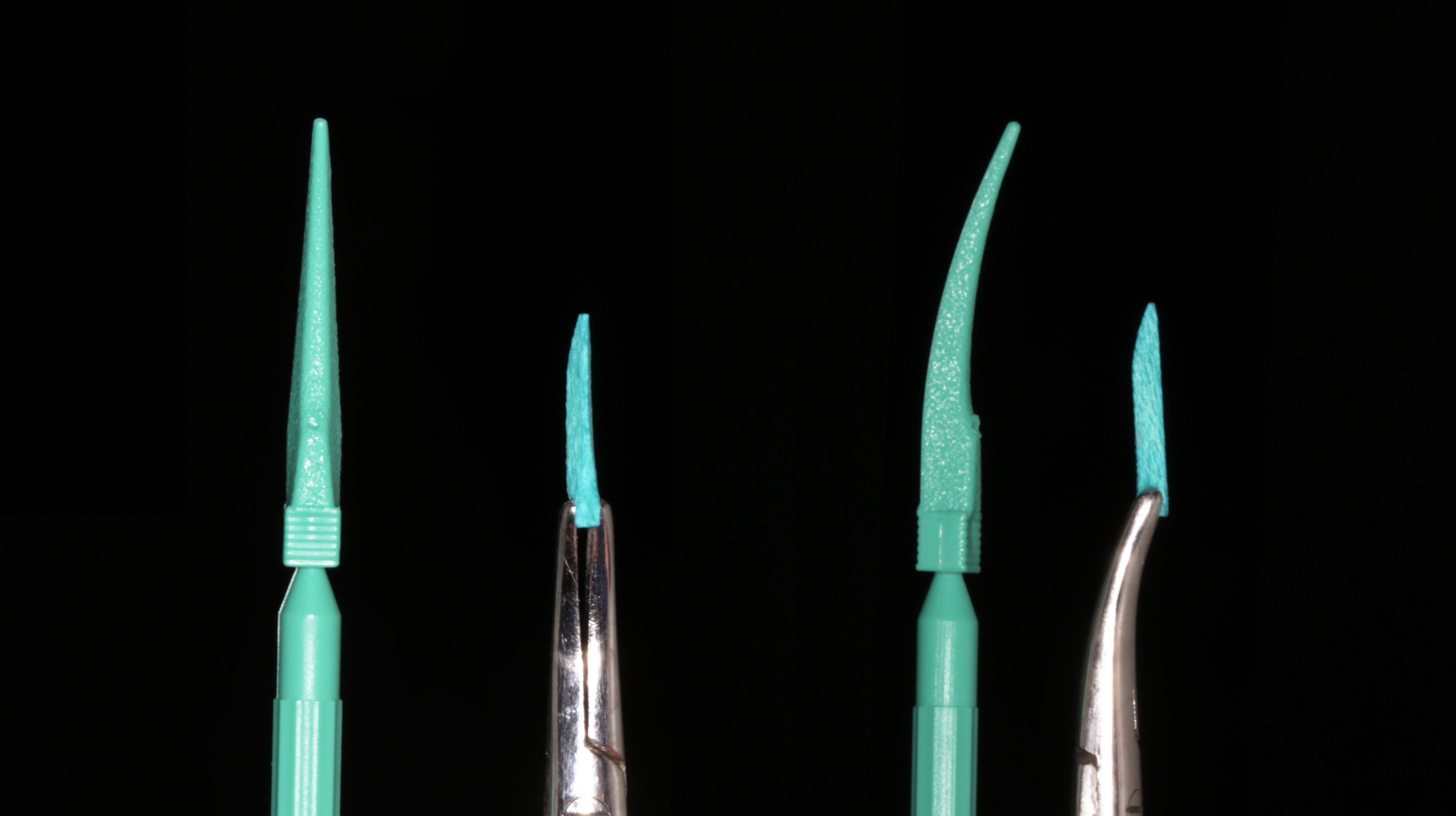
Ryc. 20. Porównanie wielkości klinów – po lewej klin z zestawu Icon Proximal (DMG), po prawej klin użyty do odbudowy zęba 16 (Polydentia).
W celu poprawnej separacji przed umieszczeniem folii transferowej (minimum 50 μm), jego aplikacja powinna przebiegać etapowo. Wsunięto go do pierwszego oporu i przytrzymano w tej pozycji (ryc. 21). Po chwili na mobilizację tkanek, kontynuowano aplikację do maksymalnego rozsunięcia zębów.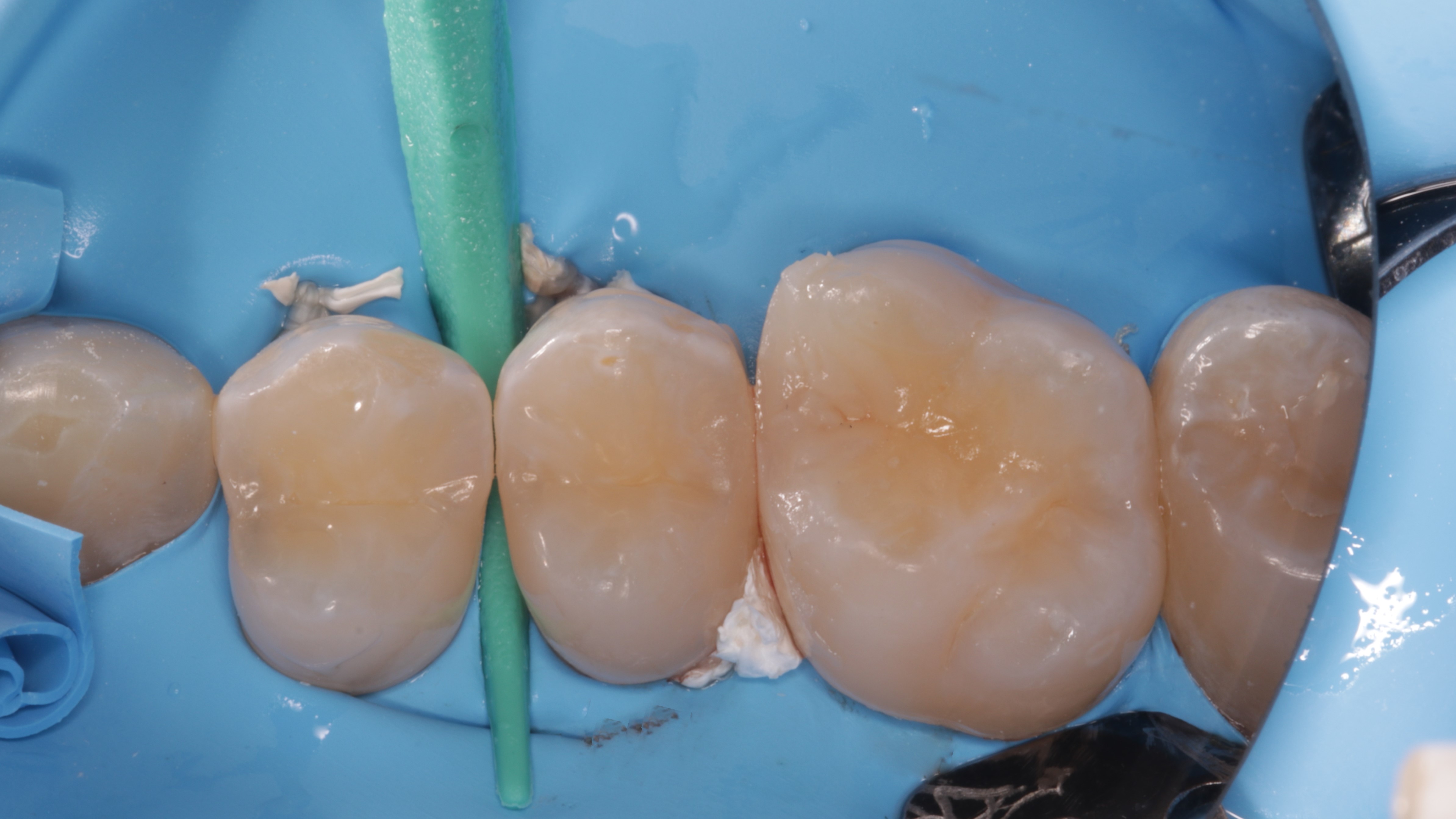
Ryc. 21. Separacja zębów 14 i 15 klinem z zestawu Icon Proximal (DMG).
Infiltracja ubytków próchnicowych na powierzchniach stycznych przebiegła według zaleceń producenta (6).
- Przez 2 minuty szkliwo każdego z zębów wytrawiono 15% kwasem chlorowodorowym (kwasem solnym) Icon‑Etch (DMG), naniesionym na jednostronnie perforowanej folii (ryc. 22).
- Przez 30 sekund obficie spłukanowodą po każdej aplikacji i osuszono dmuchawką.
- Przez 30 sekund osuszono ubytki 99% alkoholem etylowym Icon Dry (DMG), nadmiar usunięto strumieniem powietrza z dmuchawki (ryc. 23).
- Zgaszono światło w unicie i gabinecie.
- Za pomocą nowych końcówek transferowych aplikowano żywicę Icon Infiltrant (DMG) przez 3 minuty (ryc. 24).
- Nadmiar materiału usunięto strumieniem powietrza, stosując uporządkowany okrężny ruch dmuchawki od podniebienia, przez powierzchnię żującą do policzka oraz nicią dentystyczną.
- Materiał polimeryzowano przez minimum 40 sekund.
- Powtórzono aplikację Icon Infiltrant (DMG) przez 1 minutę.
- Usunięto nadmiary żywicy (jak wyżej).
- Spolimeryzowano (jak wyżej).
- Procedury 5‑10 powtórzono na zębie 15 (ryc. 24 i 25).
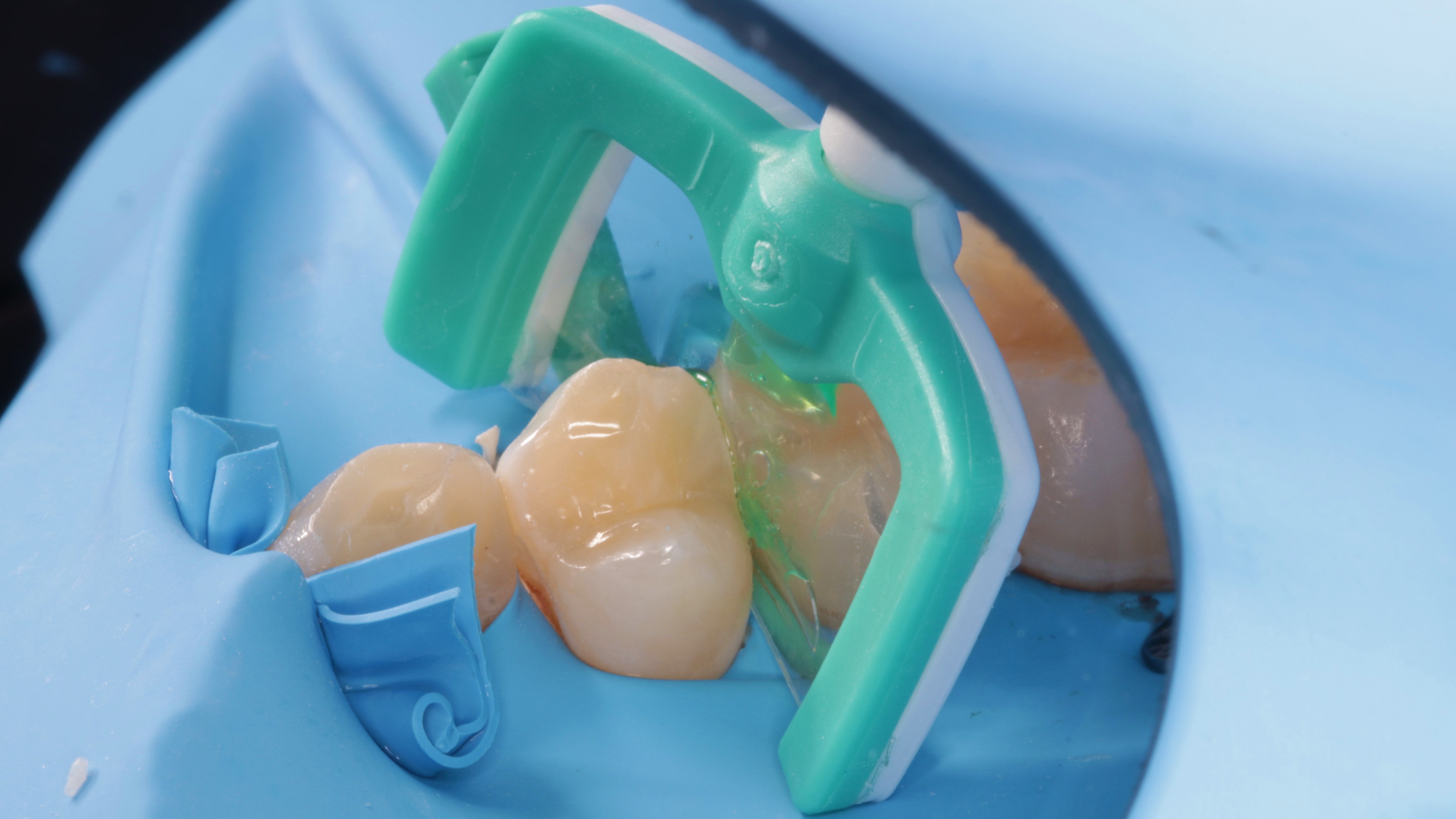
Ryc. 22. Aplikacja wytrawiacza Icon‑Etch (DMG) na ząb 14. Widoczne zielone zabarwienie preparatu wewnątrz folii transferowej. Perforacja znajduje się po zielonej stronie końcówki.
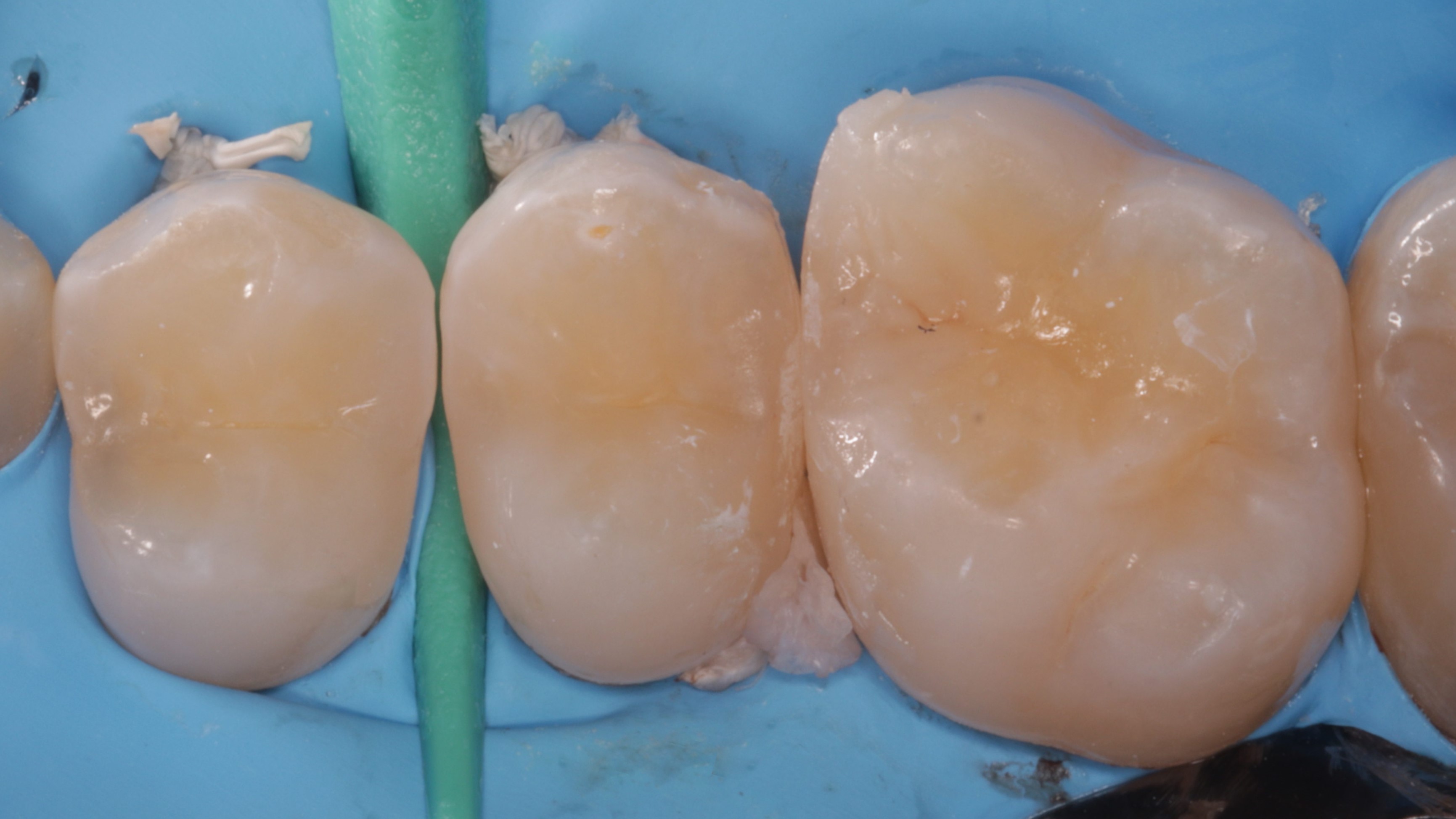
Ryc. 23. Aplikacja stężonego alkoholu Icon Dry (DMG) w celu osuszenia ubytków. Widoczne wysuszone brzegi niewypolerowanego kompozytu na zębach 15 i 16 oraz taśma teflonowa w przestrzeni międzyzębowej 15/16.
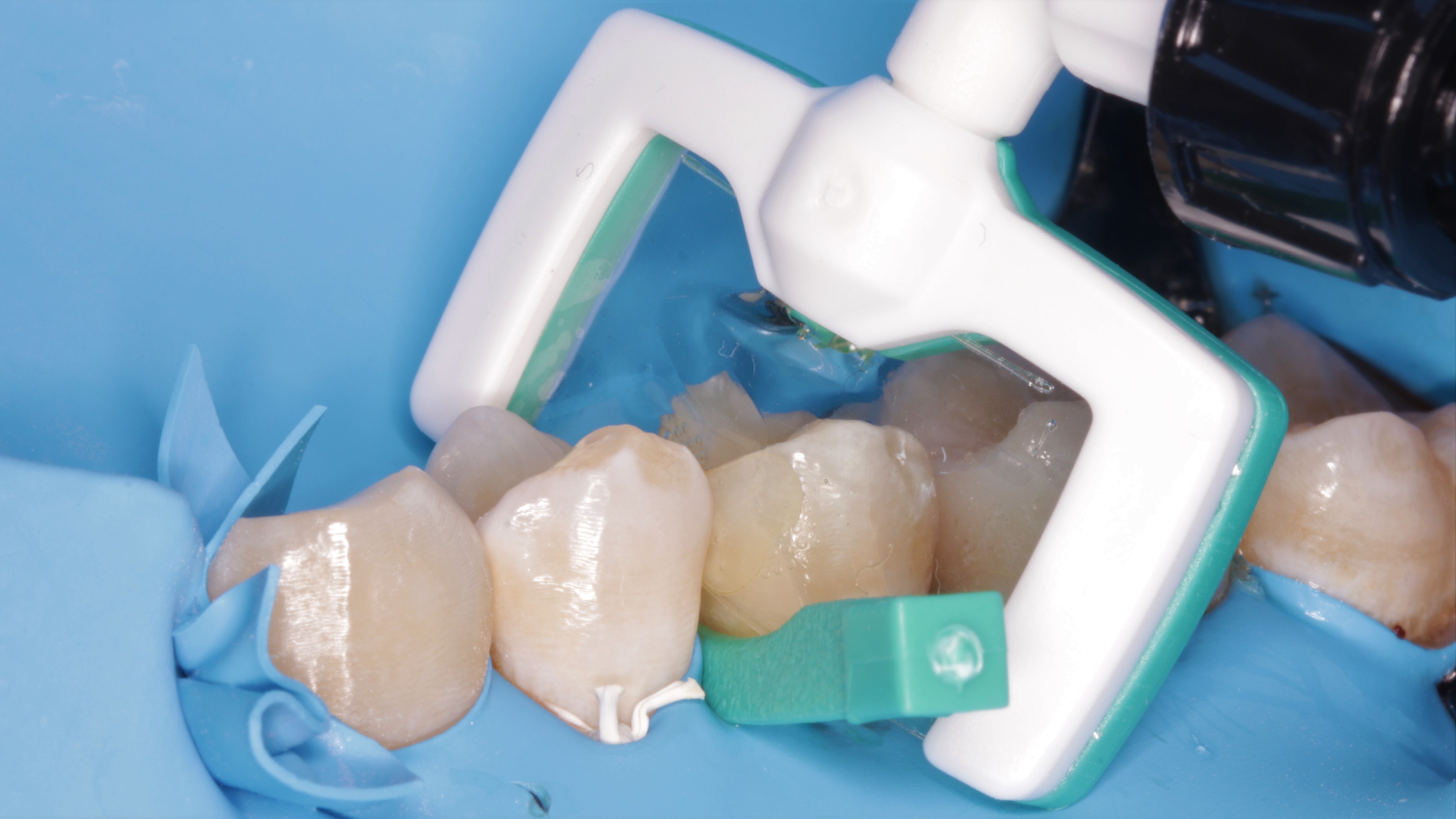
Ryc. 24. Aplikacja żywicy Icon Infiltrant (DMG) na ząb 15.
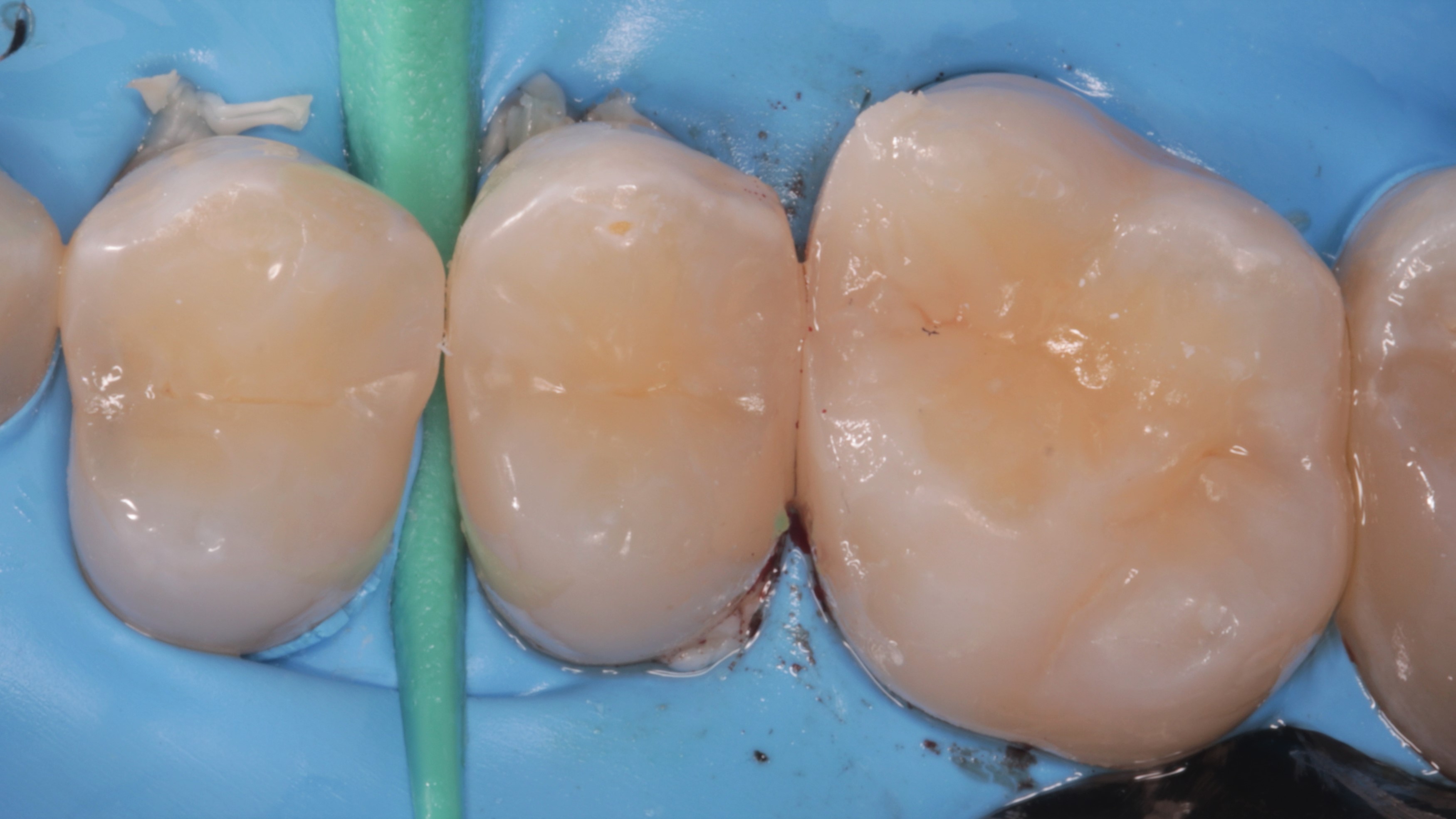
Ryc. 25. Aplikacja życicy – widoczne nadmiary w okolicy zębów 16‑17.
Po zakończeniu polimeryzacji przystąpiono do polerowania paskami perforowanymi z delikatnym nasypem diamentowym (Orbis) (ryc. 26), oraz wykończenia i polerowania wypełnień (Sof‑Lex, 3M, CLEARFIL TWIST DIA, Kuraray Noritake, szczotka z koziego włosia, Micerium) (ryc. 27 i 28). Po zdjęciu koferdamu wypełnienie w zębie 16 dostosowano w okluzji i ponownie wypolerowano.
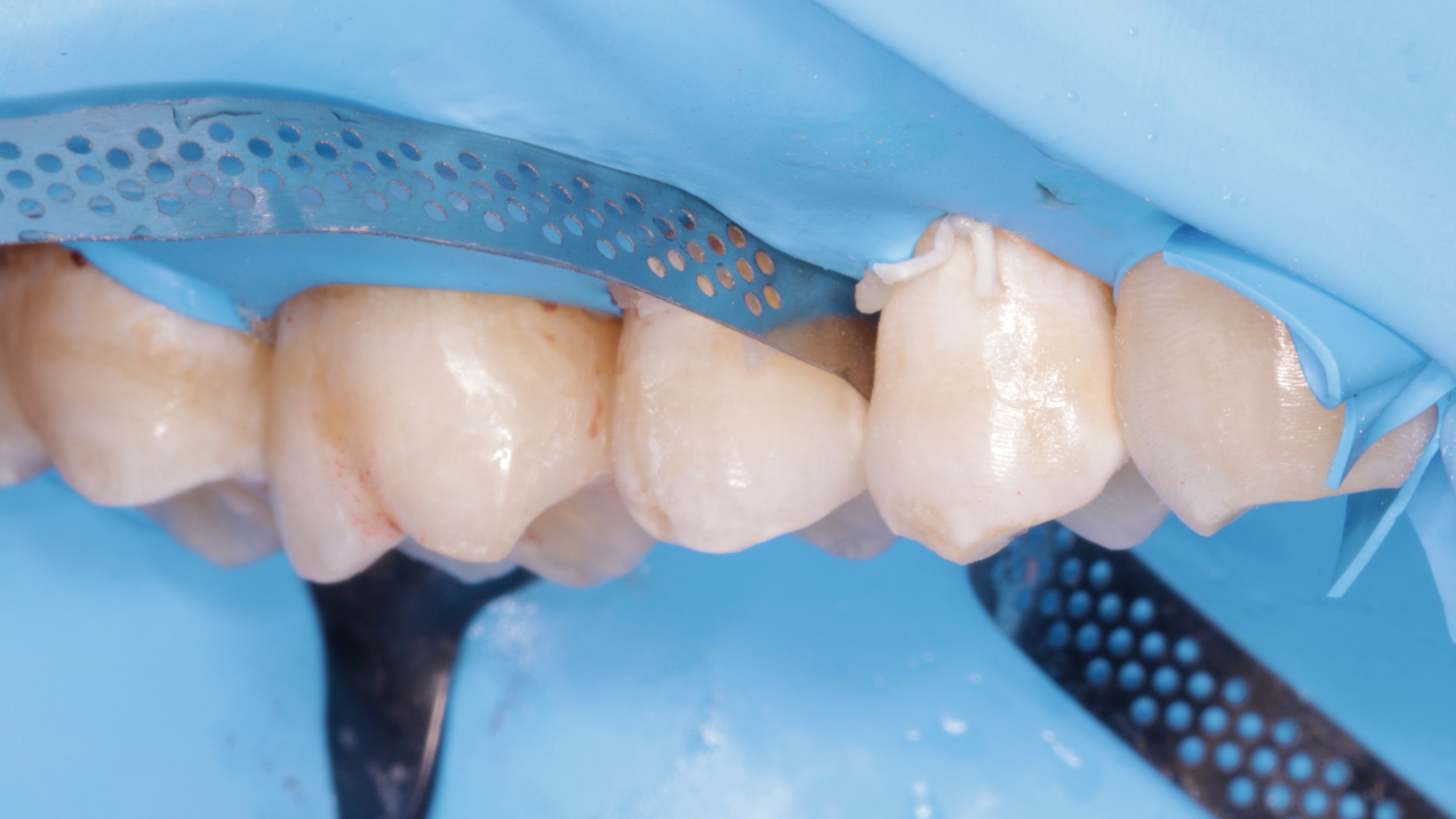
Ryc. 26. Polerowanie paskiem perforowanym z nasypem diamentowym (Orbis).
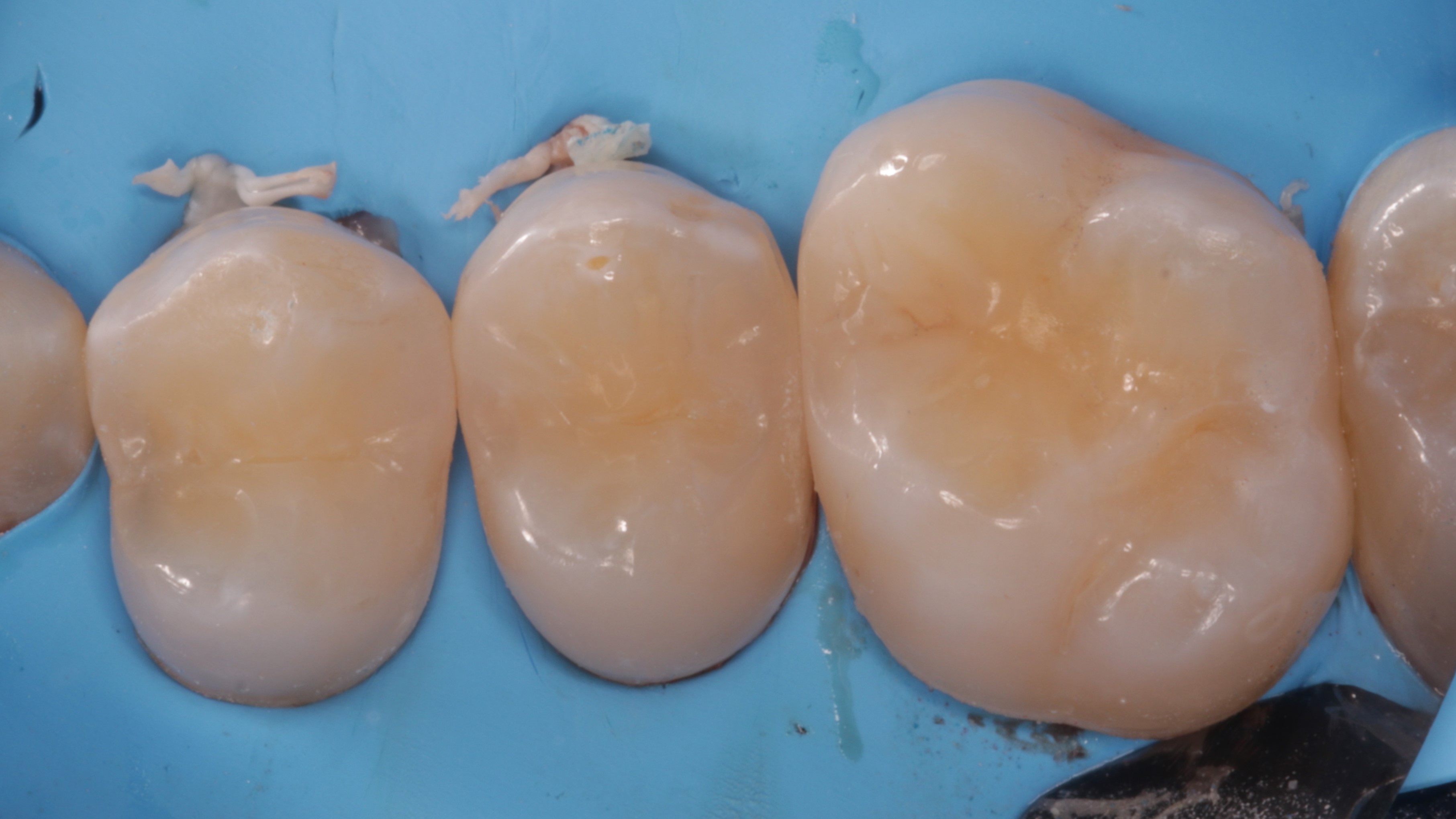
Ryc. 27. Opracowanie i wstępne polerowanie wypełnień.
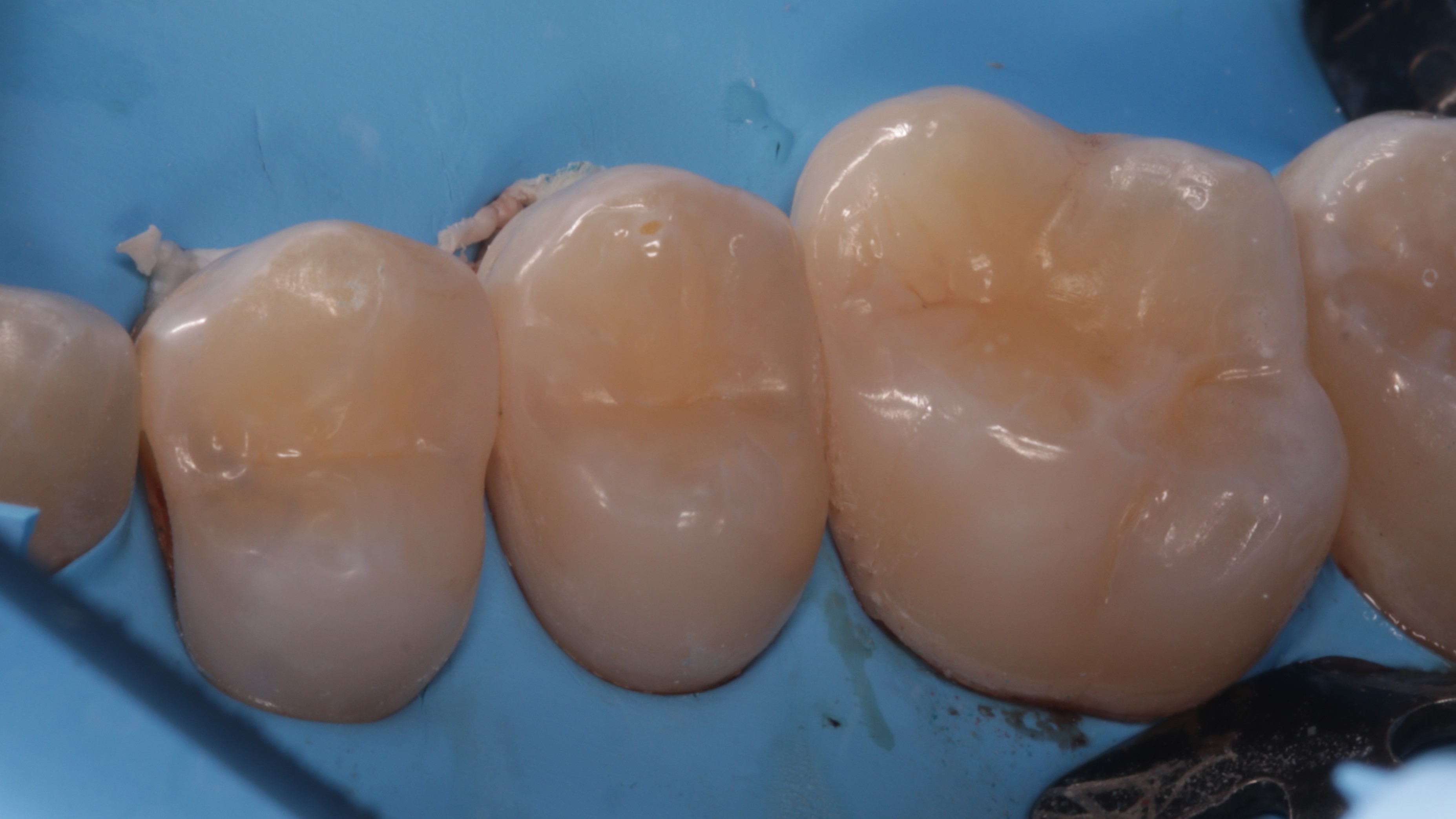
Ryc. 28. Opracowanie i wstępne polerowanie wypełnień – widok podniebienny.
Widoczne zranienia dziąseł (ryc. 29 i 30) uległy całkowitemu wygojeniu po 3 tygodniach (ryc. 31 i 32).
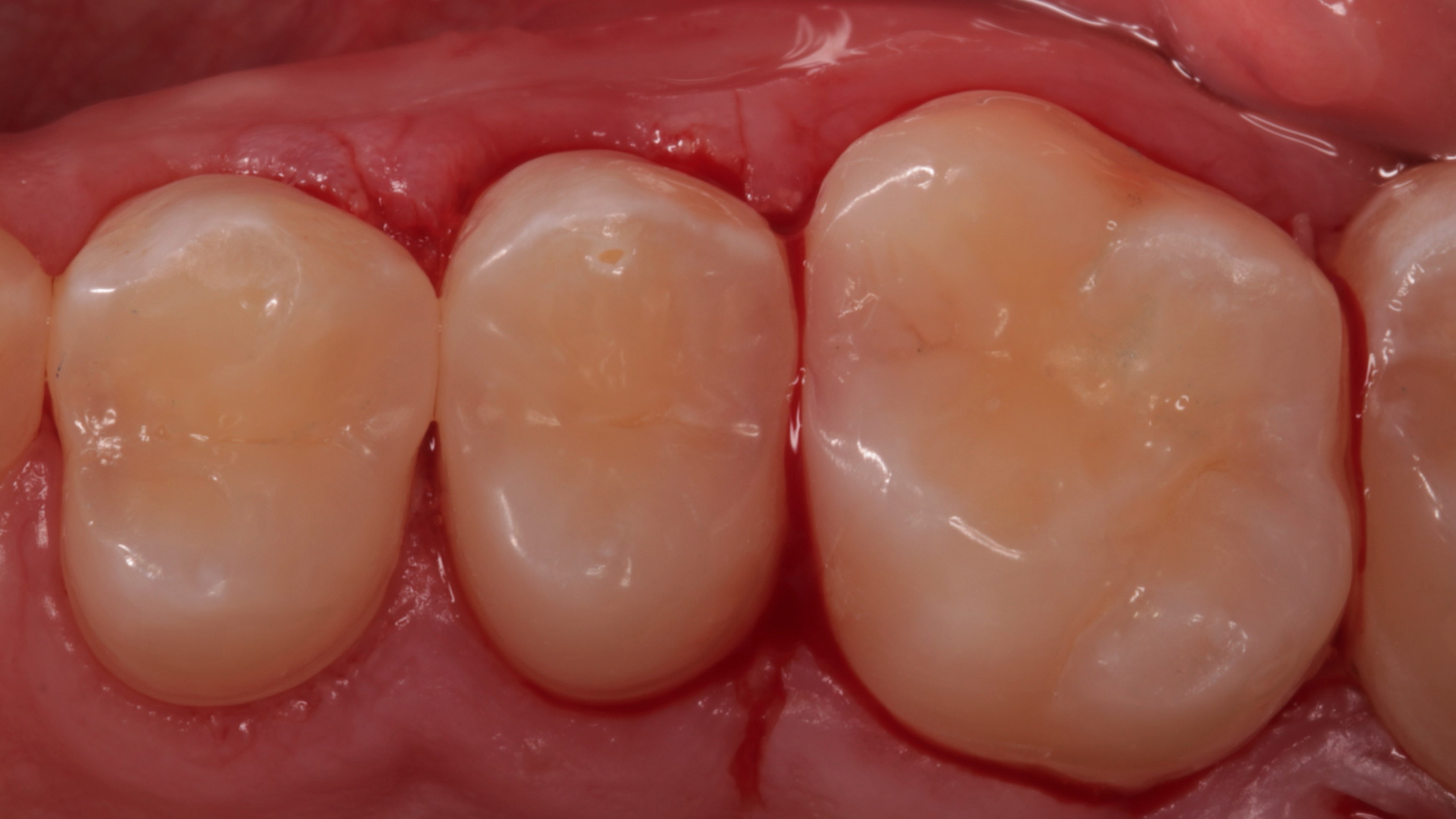
Ryc. 29. Stan po zdjęciu koferdamu i korekcie w okluzji. Widoczne podrażnienie tkanek miękkich.
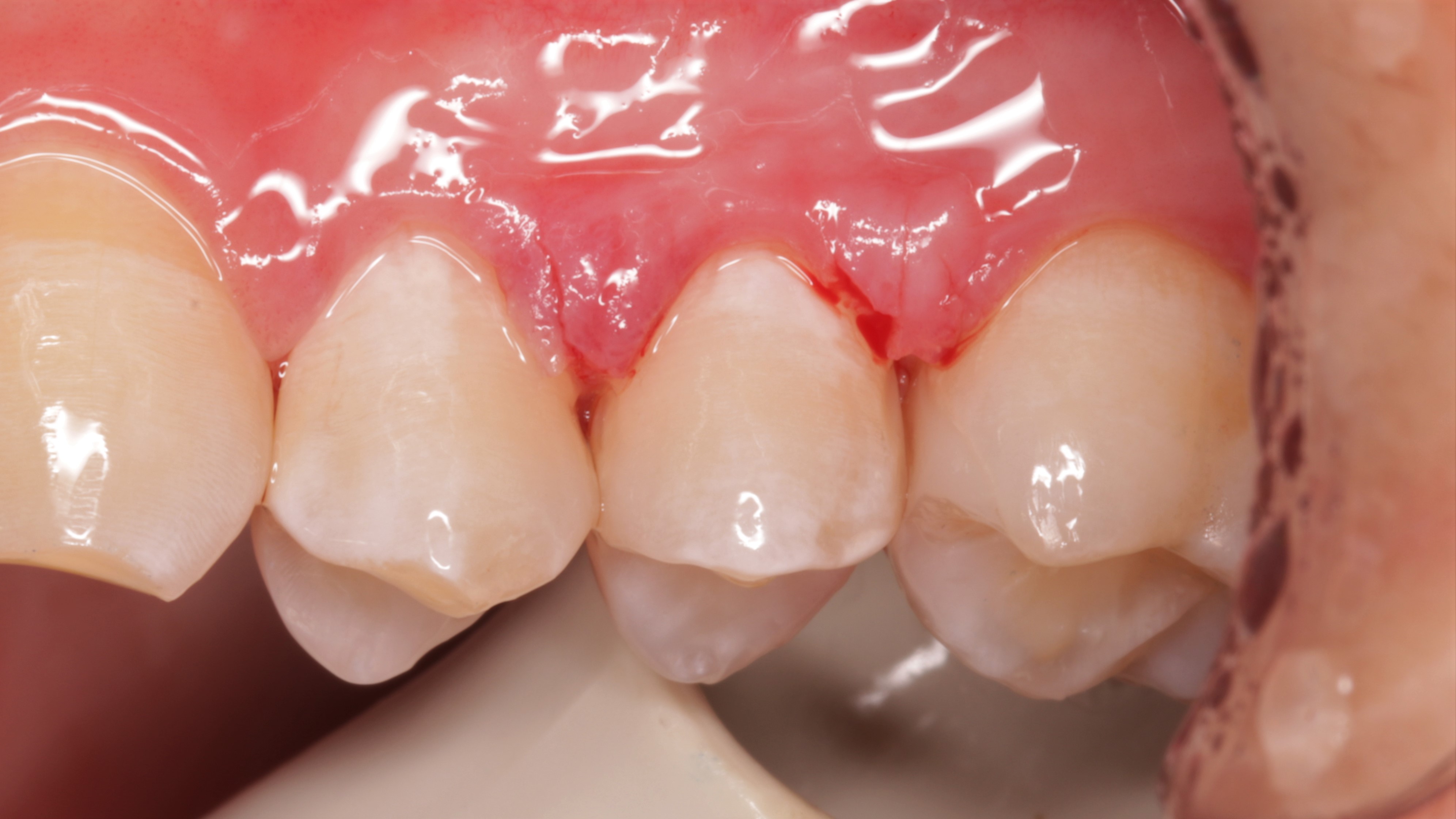
Ryc. 30. Stan po zdjęciu koferdamu i korekcie w okluzji. Widoczne podrażnienie tkanek miękkich – widok przedsionkowy.
Ryc. 31. Gojenie tkanek miękkich 3 tygodnie po zabiegu.
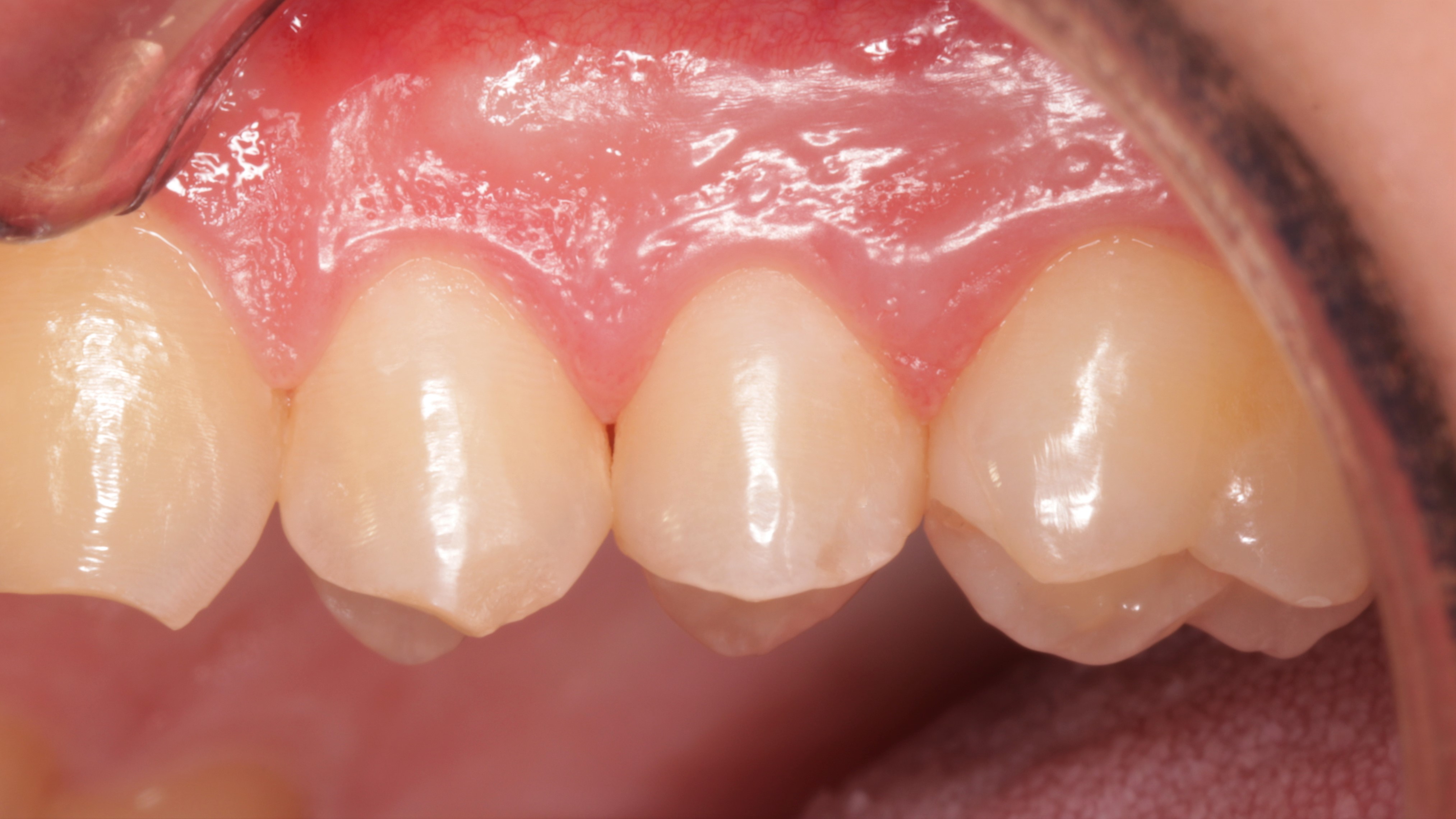
Ryc. 32. Gojenie tkanek miękkich 3 tygodnie po zabiegu – widok przedsionkowy.
Porady dla nowych użytkowników
- Znieczul pacjenta od policzkai podniebienia/języka. Wówczas lepiej będzie tolerował głęboką izolację i separację zębów.
- Nie używaj koferdamu z materiałów termoplastycznych (koferdamy bezlateksowe), gdyż mogą rozpuścić się pod wpływem silnego kwasu i alkoholu.
- Lejce z nici dentystycznej zapewnią dobrą stabilizację koferdamu, nawet podczas separacji zębów dużym klinem.
- Postaw instrukcję obrazkową Icon na asystorze/unicie i zerkaj na nią w razie potrzeby.
- Użyj elektronicznego stopera. Postaw go obok instrukcji.
- Tłok strzykawek z zestawu Icon należy obracać, a nie popychać. Przećwicz to wcześniej „na sucho”, żeby nie stresować się przy pacjencie.
- Podczas 30 sekund spłukiwania kwasu, w koferdamie zbierze się sporo wody. Wyposaż asystę w dwa ssaki (lub ssak i ślinociąg), pierwszy do zbierania strumienia wody z dmuchawki, drugi do odessania „jeziorka” z okolicy klamry do koferdamu.
- Jeśli gabinet jest silnie nasłoneczniony, zasłoń okna lub zaplanuj zabieg w innych godzinach.
- Podczas aplikacji żywicy, chroń ją przed przedwczesną polimeryzacją, zakrywając pomarańczową przesłoną z lampy lub gazikiem.
- Zabezpiecz ząb przed uszkodzeniami termicznymi podczas wydłużonej polimeryzacji, ochładzając go strumieniem powietrza z dmuchawki.
- Uprzedź pacjenta o przejściowym uszkodzeniu brodawki dziąsłowej i zmotywuj do dalszej wzorowej higieny przestrzeni międzyzębowej.
- Kontroluj stan tkanek twardych klinicznie i radiologicznie: zdjęciami zgryzowo‑skrzydłowymi.
- Żywica Icon nie cieniuje się na zdjęciach rentgenowskich, dając obraz ogniska próchnicowego. Uczul na to pacjenta, gdyby był pod opieką innego lekarza. Wydaj mu paszport Icon z dokładnym opisem zasięgu infiltrowanych ognisk (E1‑E2‑D1).
Dyskusja i podsumowanie
Protokół infiltracji został stworzony w 2007 roku (5). W świetle ostatnich doniesień klinicznych z trzyletnich i siedmioletnich obserwacji, opublikowanych w 2020 roku (7, 8), preparat Icon skutecznie hamuje rozwój ognisk próchnicowych na powierzchniach stycznych. Co więcej, niezależnie metaanalizy wykazały, iż leczenie minimalnie inwazyjne ognisk próchnicowych na powierzchniach stycznych daje lepsze efekty niż metody nieinwazyjne (2‑4). Metody nieinwazyjne w postaci między innymi fluoryzacji, do niedawna uznawane za standard stomatologii minimalnie inwazyjnej, powinny być stosowane, jako metoda uzupełniająca leczenia ognisk próchnicowych i kontroli biofilmu bakteryjnego (9) (ryc. 33).
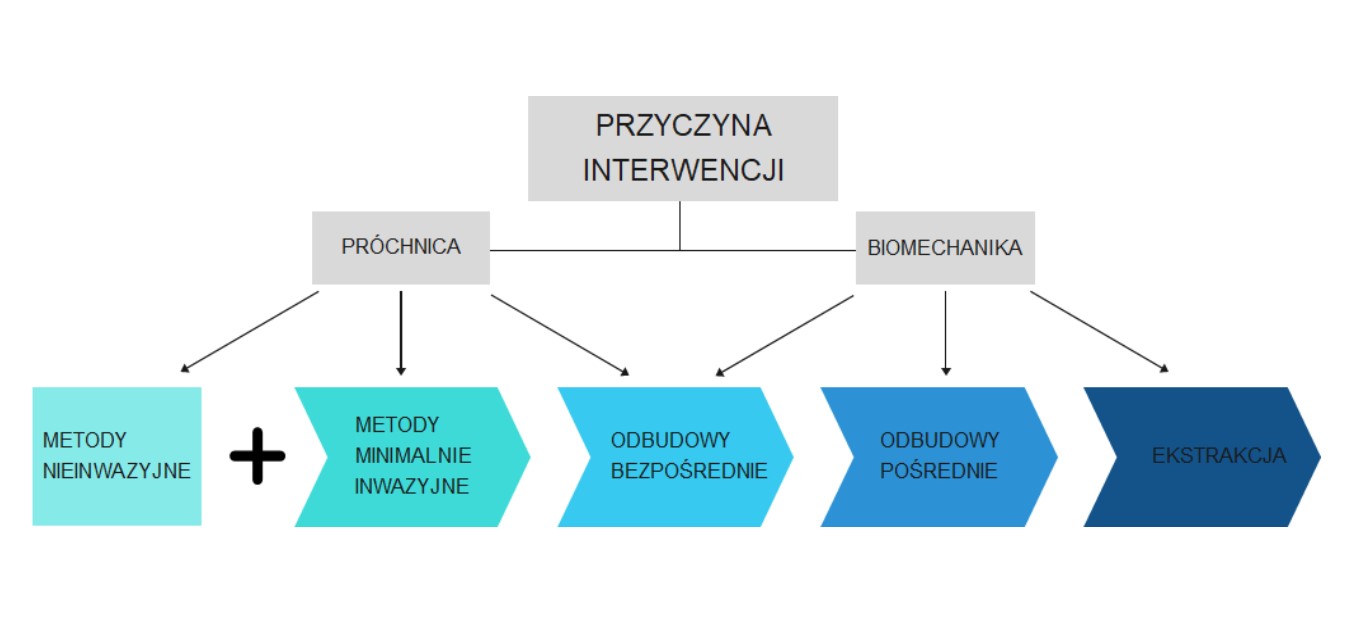 Ryc. 33. Schemat leczenia ubytków na powierzchniach stycznych. Autorka: Aleksandra Łyżwińska.
Ryc. 33. Schemat leczenia ubytków na powierzchniach stycznych. Autorka: Aleksandra Łyżwińska.Z punktu widzenia biomechaniki, od pierwszej ingerencji wiertłem, rozpoczynamy „spiralę śmierci” zęba (the death spiral), wpadając w cykl wymiany kolejnych wypełnień (10). Na szczególną uwagę zasługuje też fakt, że podczas preparacji ubytku na powierzchni stycznej w 69% przypadków dochodzi do zranienia zęba sąsiedniego (11). Protokół infiltracji, obejmujący chemiczne zniesienie wysokozmineralizowanej warstwy powierzchniowej ogniska próchnicowego, wypada lepiej niż samo uszczelnienie (sealing) powierzchni proksymalnej (3). Jednak każda metoda ma swoje ograniczenia. W przypadku ognisk próchnicowych sięgających głębiej niż 1/3 zewnętrzna zębiny (klasyfikacja radiologiczna D2, D3), oraz po przerwaniu ciągłości szkliwa należy przystąpić do opracowania ubytku i wypełnienia materiałem stałym (5, 6).
W ostatnich latach trwają prace nad rozszerzeniem wskazań do infiltracji również o ogniska próchnicowe z przerwaniem ciągłości szkliwa w postaci mikroubytków (non‑cavitated caries lesions). Wyniki wstępnych obserwacji nowego materiału infiltrującego są obiecujące, lecz wymagają dalszych badań (12).
Post Scriptum
Profesor Hendrik Meyer‑Lueckel, współtwórca preparatu Icon (DMG), przez całe lata spotyka się z opiniami osób nieprzekonanych do procedur minimalnie inwazyjnych. Podczas poznańskiego Kongresu Światowej Federacji Dentystycznej FDI (World Dental Federation) w 2016 roku, spuentował pytania o przewagę infiltracji nad metodą drill and fill słowami: „Jeśli infiltracja mi się nie uda, to zrobię wypełnienie. Co będzie, jeśli twoje wypełnienie się nie uda? Zrobisz kolejne, tylko większe. Później kolejne, większe i głębsze. Później leczenie endodontyczne. Później koronę na zębie, a na sam koniec koronę na implancie. Spirala śmierci zęba zaczyna się w momencie dotknięcia go wiertłem. Wspólnymi siłami spróbujmy odwlec ten moment w czasie. Skoro bakterie zrobiły w zębie ubytek, nie musimy go powiększać. Musimy go wypełnić”.
PIŚMIENNICTWO
- Ericson D. The concept of minimally invasive dentistry. Dent Update. 2007; 34(1): 9-10, 12-14, 17-18.
- Dorri M, Dunne SM, Walsh T i wsp. Micro-invasive interventions for managing proximal dental decay in primary and permanent teeth. Cochrane Database Syst Rev. 2015; 11: CD010431.
- Krois J, Göstemeyer G, Reda S i wsp. Sealing or infiltrating proximal carious lesions. J Dent. 2018; 74: 15-22.
- Chen Y, Chen D, Lin H. Infiltration and sealing for managing non-cavitated proximal lesions: a systematic review and meta-analysis. BMC Oral Health. 2021; 21(1): 13.
- Paris S, Meyer-Lueckel H, Kielbassa AM. Resin infiltration of natural caries lesions. J Dent Res. 2007; 86(7): 662-666.
- Icon. Instrukcja użycia. Online: https://pl.dmg-dental.com/fileadmin/user_upload/International/Instructions_for_use/GI_Icon_091909_int.pdf [dostęp: 22.06.2021].
- Meyer-Lueckel H, Bitter K, Paris S. Randomized controlled clinical trial on proximal caries infiltration: three-year follow-up. Caries Res. 2012; 46(6): 544-548.
- Paris S, Bitter K, Krois J i wsp. Seven-year-efficacy of proximal caries infiltration - randomized clinical trial. J Dent. 2020; 93: 103277.
- Featherstone J, Crystal Y, Gomez FR. CAMBRA® Caries Management by Risk Assessment A Comprehensive Caries Management Guide for Dental Professionals. Sacramento: California Dental Association; 2019.
- Qvist V. Longevity of restorations: the death spiral. W: Nyvad B, Fejerskov O, Kidd EAM (red.). Dental Caries: The disease and its clinical management. UK: Wiley-Blackwell; 2008, s. 443-455.
- Qvist V, Johannessen L, Bruun M. Progression of approximal caries in relation to iatrogenic preparation damage. J Dent Res. 1992; 71(7): 1370-1373.
- Askar H, Schwendicke F, Lausch J i wsp. Modified resin infiltration of non-, micro- and cavitated proximal caries lesions in vitro. J Dent. 2018; 74: 56-60.