MS 2020; 10: 12-18.
Zmodyfikowana technika ściany z tkanek miękkich (soft tissue wall technique) jako element kompleksowego leczenia recesji dziąsłowej typu RT3
Modified soft tissue wall technique as a part of a comprehensive treatment for type 3 recession defects
Agnieszka Droździk
Streszczenie
W artykule przedstawiono kompleksowe leczenie recesji typu trzeciego przyśrodkowych zębów siecznych dolnych. Jego elementem było chirurgiczne pokrycie recesji, wykorzystujące zmodyfikowaną technikę ściany tkanek miękkich. Aplikacja podnabłonkowej tkanki łącznej z łukowatymi fragmentami nabłonka oraz białek macierzy szkliwa pozwoliła na zwiększenie skuteczności pokrycia recesji oraz maksymalizację uzysku przyczepu łącznotkankowego w przestrzeni międzyzębowej. Tym samym zostały stworzone lepsze warunki do planowanego leczenia ortodontycznego. Po trzech latach obserwowano stabilny i zadowalający pod względem estetycznym wynik leczenia.
Abstract
The article presents comprehensive treatment of the third type recessions of lower central incisors. Surgical coverage using modified soft tissue wall technique was a part of this treatment. The application of subepithelial connective tissue with collars of epithelium and enamel matrix proteins allowed to increase the coverage of recessions and maximize the gain of connective tissue attachment in the interdental space. Thus, suitable conditions were created for planned orthodontic treatment. Stable and aesthetically pleasing treatment results were observed three years after surgery.
Hasła indeksowe: recesja typu 3, chirurgiczne pokrycie recesji, technika ściany tkanek miękkich
Key words: type 3 recession defect, RT3, surgical root coverage, soft tissue wall technique
Wprowadzenie
Recesja dziąsłowa to dowierzchołkowe, względem połączenia szkliwno-cementowego, przemieszczenie brzegu dziąsłowego z odsłonięciem powierzchni korzenia. Wspomniana patologia jest związana z utratą przyczepu łącznotkankowego, która może dotyczyć tylko jednej powierzchni, najczęściej przedsionkowej, lub wielu powierzchni zęba. W etiologii recesji występujących na powierzchniach policzkowych istotną rolę odgrywa nieprawidłowe szczotkowanie, natomiast recesje występujące na wielu powierzchniach pojawiają się z powodu utraty przyczepu łącznotkankowego i kości w wyniku stanu zapalnego w tkankach przyzębia. Według obowiązującej od 2017 roku klasyfikacji chorób przyzębia utrata przyczepu w przestrzeniach międzyzębowych jest kryterium różnicującym trzy typy recesji (1).
Wprowadzenie
Recesja dziąsłowa to dowierzchołkowe, względem połączenia szkliwno-cementowego, przemieszczenie brzegu dziąsłowego z odsłonięciem powierzchni korzenia. Wspomniana patologia jest związana z utratą przyczepu łącznotkankowego, która może dotyczyć tylko jednej powierzchni, najczęściej przedsionkowej, lub wielu powierzchni zęba. W etiologii recesji występujących na powierzchniach policzkowych istotną rolę odgrywa nieprawidłowe szczotkowanie, natomiast recesje występujące na wielu powierzchniach pojawiają się z powodu utraty przyczepu łącznotkankowego i kości w wyniku stanu zapalnego w tkankach przyzębia. Według obowiązującej od 2017 roku klasyfikacji chorób przyzębia utrata przyczepu w przestrzeniach międzyzębowych jest kryterium różnicującym trzy typy recesji (1).
Recesja typu 1 (RT1) to recesja bez utraty przyczepu w przestrzeniach interproksymalnych, w leczeniu której możliwe jest uzyskanie całkowitego pokrycia (2). Recesjom typu 2 i 3 (RT2 i RT3) towarzyszy utrata przyczepu łącznotkankowego na powierzchniach stycznych, której wielkość w relacji do utraty na powierzchni przedsionkowej różnicuje oba typy. W RT2 większą utratę przyczepu łącznotkankowego obserwujemy na powierzchni wargowej, w RT3 w przestrzeni interproksymalnej. RT3 odpowiada klasie IV recesji według powszechnie stosowanej klasyfikacji Millera z 1985 roku. W RT2 tylko co druga recesja może być całkowicie pokryta, natomiast w RT3 z uwagi na bardzo dużą destrukcję tkanek w przestrzeni międzyzębowej nie można oczekiwać pełnego pokrycia (3). Poza utratą tkanek w przestrzeni międzyzębowej również rotacje i ekstruzje zębów mogą uniemożliwiać uzyskanie całkowitego pokrycia recesji (4). W piśmiennictwie zostało opisanych wiele technik umożliwiających pokrycie pojedynczych i mnogich recesji. Możliwe jest wykorzystanie płata przesuniętego dokoronowo, bocznie, metody tunelowej, wolnego przeszczepu dziąsłowego, błon zaporowych, białek macierzy szkliwa, matryc kolagenowych oraz bezkomórkowej macierzy skórnej (2, 5). Złotym standardem pozostaje wykorzystanie podnabłonkowej tkanki łącznej w technice bilaminarnej, umożliwiające nie tylko pokrycie odsłoniętej powierzchni korzenia i zwiększenie szerokości dziąsła skeratynizowanego, lecz także zapewniające zadowalający efekt estetyczny (2). Niewiele jest jednak w piśmiennictwie danych dotyczących chirurgicznego leczenia recesji RT3, której towarzyszy duża utrata tkanek miękkich i twardych w przestrzeni międzyzębowej. Jedną z metod możliwych do wykorzystania jest technika ściany z tkanek miękkich (soft tissue wall technique) (6, 7). W technice tej umieszczony pod przedsionkowym płatem przemieszczonym dokoronowo przeszczep podnabłonkowej tkanki łącznej stanowi miękką ścianę ograniczającą policzkowo międzyzębowy defekt kostny. Aplikacja tkanki łącznej w połączeniu z białkami macierzy szkliwa intensyfikuje pokrycie recesji i uzysk przyczepu łącznotkankowego.
Przedstawiony przypadek kliniczny opisuje wykorzystanie wspomnianej techniki jako jednej z faz kompleksowego leczenia recesji RT3 przyśrodkowych zębów siecznych dolnych.
Opis przypadku
Czterdziestosześcioletnia pacjentka zgłosiła się do periodontologa z powodu ruchomości i obnażenia przyśrodkowych zębów siecznych w żuchwie. Została skierowana przez ortodontę przed planowanym leczeniem wady gnatycznej; tyłożuchwia ze zwężeniem szczęki powikłanego mocno pogłębioną krzywą Spee, ekstruzją zębów siecznych dolnych oraz protruzją zębów siecznych górnych. Pacjentka została wstępnie zakwalifikowana do zabiegu chirurgicznego dwuszczękowego.
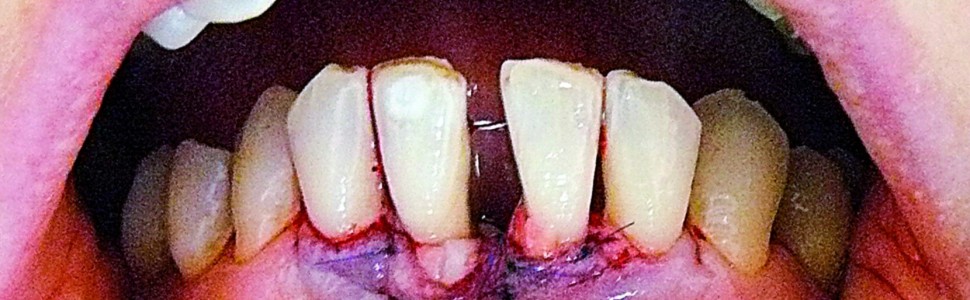
Z wywiadu ustalono, że pacjentka nieregularnie korzystała z opieki stomatologicznej, głównie było to leczenie próchnicy i profesjonalne oczyszczanie zębów. Jej stan zdrowia był ogólnie dobry, nie przyjmowała żadnych leków, a głównym problemem stała się zaburzona estetyka. W czasie badania klinicznego nie stwierdzono obecności stanu zapalnego, nie obserwowano krwawienia, głębokość kieszonek przyzębnych nie przekraczała 4 mm. Obserwowano niewielką ilość miękkich i twardych złogów nazębnych. Manifestacją zaawansowanej redukcji tkanek przyzębia były liczne recesje, ruchomość przyśrodkowych zębów siecznych górnych i dolnych na granicy I i II stopnia oraz migracja patologiczna skutkująca dysfunkcją żucia. Największe recesje obserwowano na powierzchni wargowej i mezjalnej przyśrodkowych zębów siecznych dolnych. W okolicy zęba 41 odpowiednio 3,5 i 6 mm, w okolicy zęba 31 odpowiednio 2 i 3,5 mm. Były to recesje typu 3 (RT3), dodatkowo występował deficyt dolnej brodawki centralnej typu 2 według Nordlanda i Tarnowa, ekstruzja zębów przednich z rotacją zęba 41 (ryc. 1) oraz diastema. Wykonane zdjęcie rentgenowskie ujawniło poziomą destrukcję części zębodołowej żuchwy w przestrzeni pomiędzy przyśrodkowymi zębami siecznymi dolnymi (ryc. 2). Pacjentka wymagała kompleksowej rehabilitacji, której głównym elementem było leczenie ortodontyczne i protetyczne. W pierwszej fazie zaplanowano jednak chirurgiczne pokrycie recesji, przygotowujące okolicę zębów siecznych dolnych do leczenia ortodontycznego. Celem była częściowa redukcja recesji dziąsłowych, poszerzenie strefy dziąsła skeratynizowanego w obszarze przyśrodkowych zębów siecznych dolnych, a także uzysk przyczepu łącznotkankowego w przestrzeni międzyzębowej z poprawą położenia brodawki międzyzębowej. Dwa tygodnie przed planowanym zabiegiem wykonano skaling z gładzeniem powierzchni korzeni, instruktaż higieny oraz tymczasowo – na czas leczenia chirurgicznego unieruchomiono zęby sieczne dolne, wykorzystując splecioną ligaturę drucianą zamocowaną materiałem kompozycyjnym na powierzchni językowej zębów.
Przedstawiony przypadek kliniczny opisuje wykorzystanie wspomnianej techniki jako jednej z faz kompleksowego leczenia recesji RT3 przyśrodkowych zębów siecznych dolnych.
Opis przypadku
Czterdziestosześcioletnia pacjentka zgłosiła się do periodontologa z powodu ruchomości i obnażenia przyśrodkowych zębów siecznych w żuchwie. Została skierowana przez ortodontę przed planowanym leczeniem wady gnatycznej; tyłożuchwia ze zwężeniem szczęki powikłanego mocno pogłębioną krzywą Spee, ekstruzją zębów siecznych dolnych oraz protruzją zębów siecznych górnych. Pacjentka została wstępnie zakwalifikowana do zabiegu chirurgicznego dwuszczękowego.
Z wywiadu ustalono, że pacjentka nieregularnie korzystała z opieki stomatologicznej, głównie było to leczenie próchnicy i profesjonalne oczyszczanie zębów. Jej stan zdrowia był ogólnie dobry, nie przyjmowała żadnych leków, a głównym problemem stała się zaburzona estetyka. W czasie badania klinicznego nie stwierdzono obecności stanu zapalnego, nie obserwowano krwawienia, głębokość kieszonek przyzębnych nie przekraczała 4 mm. Obserwowano niewielką ilość miękkich i twardych złogów nazębnych. Manifestacją zaawansowanej redukcji tkanek przyzębia były liczne recesje, ruchomość przyśrodkowych zębów siecznych górnych i dolnych na granicy I i II stopnia oraz migracja patologiczna skutkująca dysfunkcją żucia. Największe recesje obserwowano na powierzchni wargowej i mezjalnej przyśrodkowych zębów siecznych dolnych. W okolicy zęba 41 odpowiednio 3,5 i 6 mm, w okolicy zęba 31 odpowiednio 2 i 3,5 mm. Były to recesje typu 3 (RT3), dodatkowo występował deficyt dolnej brodawki centralnej typu 2 według Nordlanda i Tarnowa, ekstruzja zębów przednich z rotacją zęba 41 (ryc. 1) oraz diastema. Wykonane zdjęcie rentgenowskie ujawniło poziomą destrukcję części zębodołowej żuchwy w przestrzeni pomiędzy przyśrodkowymi zębami siecznymi dolnymi (ryc. 2). Pacjentka wymagała kompleksowej rehabilitacji, której głównym elementem było leczenie ortodontyczne i protetyczne. W pierwszej fazie zaplanowano jednak chirurgiczne pokrycie recesji, przygotowujące okolicę zębów siecznych dolnych do leczenia ortodontycznego. Celem była częściowa redukcja recesji dziąsłowych, poszerzenie strefy dziąsła skeratynizowanego w obszarze przyśrodkowych zębów siecznych dolnych, a także uzysk przyczepu łącznotkankowego w przestrzeni międzyzębowej z poprawą położenia brodawki międzyzębowej. Dwa tygodnie przed planowanym zabiegiem wykonano skaling z gładzeniem powierzchni korzeni, instruktaż higieny oraz tymczasowo – na czas leczenia chirurgicznego unieruchomiono zęby sieczne dolne, wykorzystując splecioną ligaturę drucianą zamocowaną materiałem kompozycyjnym na powierzchni językowej zębów.

Ryc. 1. Stan przed rozpoczęciem leczenia – recesje RT3 w okolicy dolnych zębów siecznych centralnych oraz deficyt brodawki centralnej.
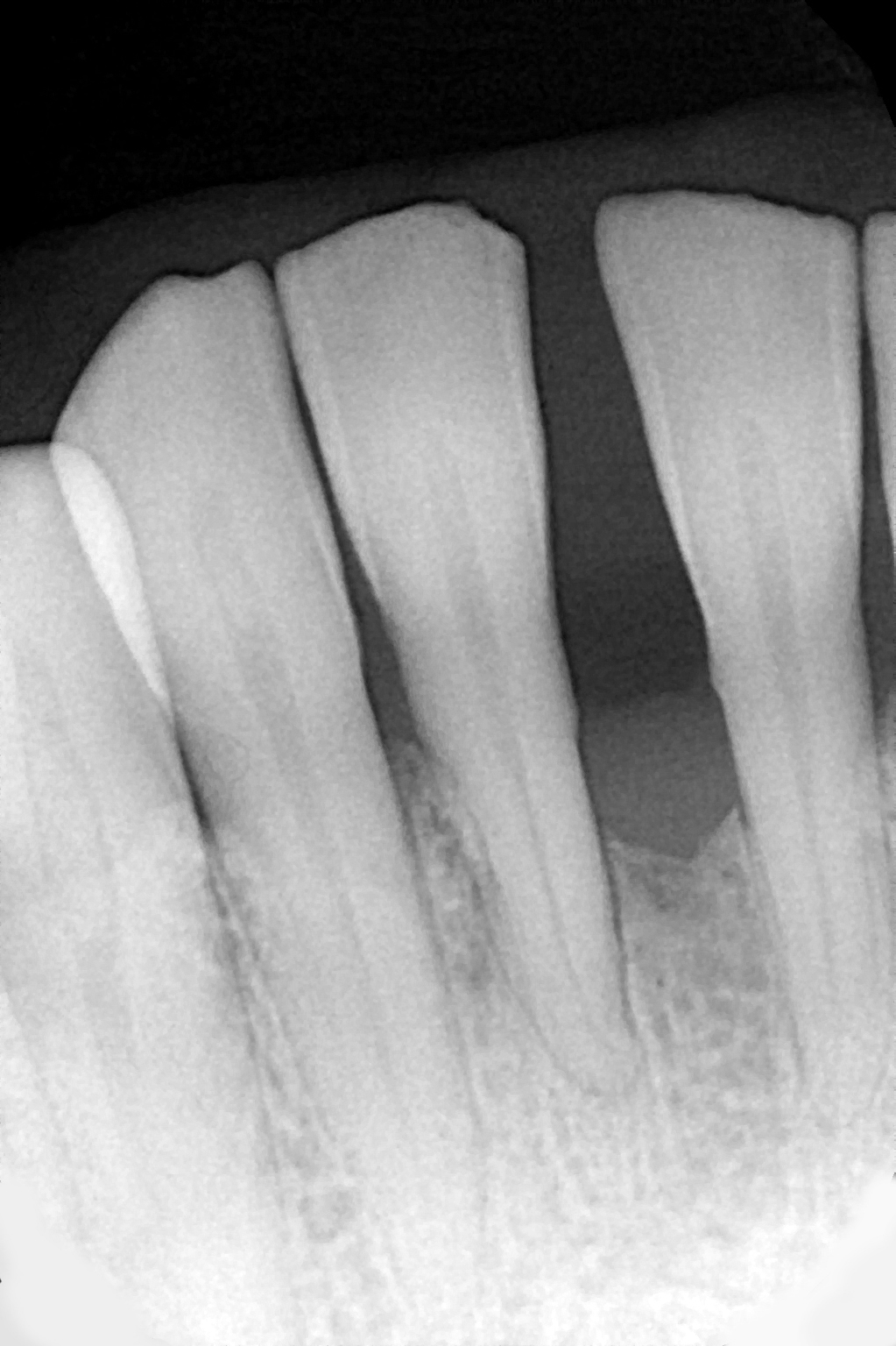 Ryc. 2. Zdjęcie rentgenowskie przed rozpoczęciem leczenia – zbliżony do poziomego defekt kostny.
Ryc. 2. Zdjęcie rentgenowskie przed rozpoczęciem leczenia – zbliżony do poziomego defekt kostny.
Procedura chirurgiczna
W znieczuleniu miejscowym wykonano root planing odsłoniętych powierzchni korzeni, a następnie cięcie rowkowe w okolicy zębów siecznych dolnych, uzupełnione cięciem oszczędzającym brodawkę w przestrzeni między przyśrodkowymi zębami siecznymi (ryc. 3). Odpreparowano przedsionkowy płat kombinowany: w części dokoronowej pełnej grubości (śluzówkowo okostnowy), umożliwiając dostęp do poziomego defektu nadzębodołowego w centralnej przestrzeni międzyzębowej, w części bocznej i wierzchołkowej częściowej grubości (płat śluzówkowy), aby możliwe było dokoronowe przemieszczenie płata przedsionkowego. W okolicy zębów siecznych bocznych preparacja przyjęła formę tunelu nadokostnowego. Szczyt centralnej brodawki został przemieszczony w kierunku językowym, umożliwiając dostęp i oczyszczenie defektu kostnego. Następnie pobrano przeszczep tkanki łącznej z podniebienia, wykorzystując technikę pojedynczego ciecia według Hürzelera i Wenga (8) z modyfikacją pozwalającą na pobranie fragmentów nabłonka. Dwa milimetry od brzegu girlandy dziąsłowej w okolicy zębów przedtrzonowych wykonano cięcie horyzontalne pod kątem 90° do podłoża kostnego. Na jego przebiegu wykonano dwa łukowate cięcia na głębokość około 1 mm (ryc. 4). Od tego cięcia w kierunku linii pośrodkowej odreparowano płat śluzówkowy (ryc. 5). Podnabłonkowy przeszczep łącznotkankowy uwolniono mezjalnie, dystalnie i pośrodkowo wewnętrznymi cięciami do kości i odseparowano od podłoża kostnego elewatorem okostnowym (ryc. 6). Pobrany przeszczep łącznotkankowy z fragmentami nabłonka umieszczono na gazowym tamponiku nasączonym solą fizjologiczną (ryc. 7). Ranę na podniebieniu zaopatrzono hemostatyczną gąbką kolagenową i podwieszającymi szwami materacowymi krzyżowymi (ryc. 8).
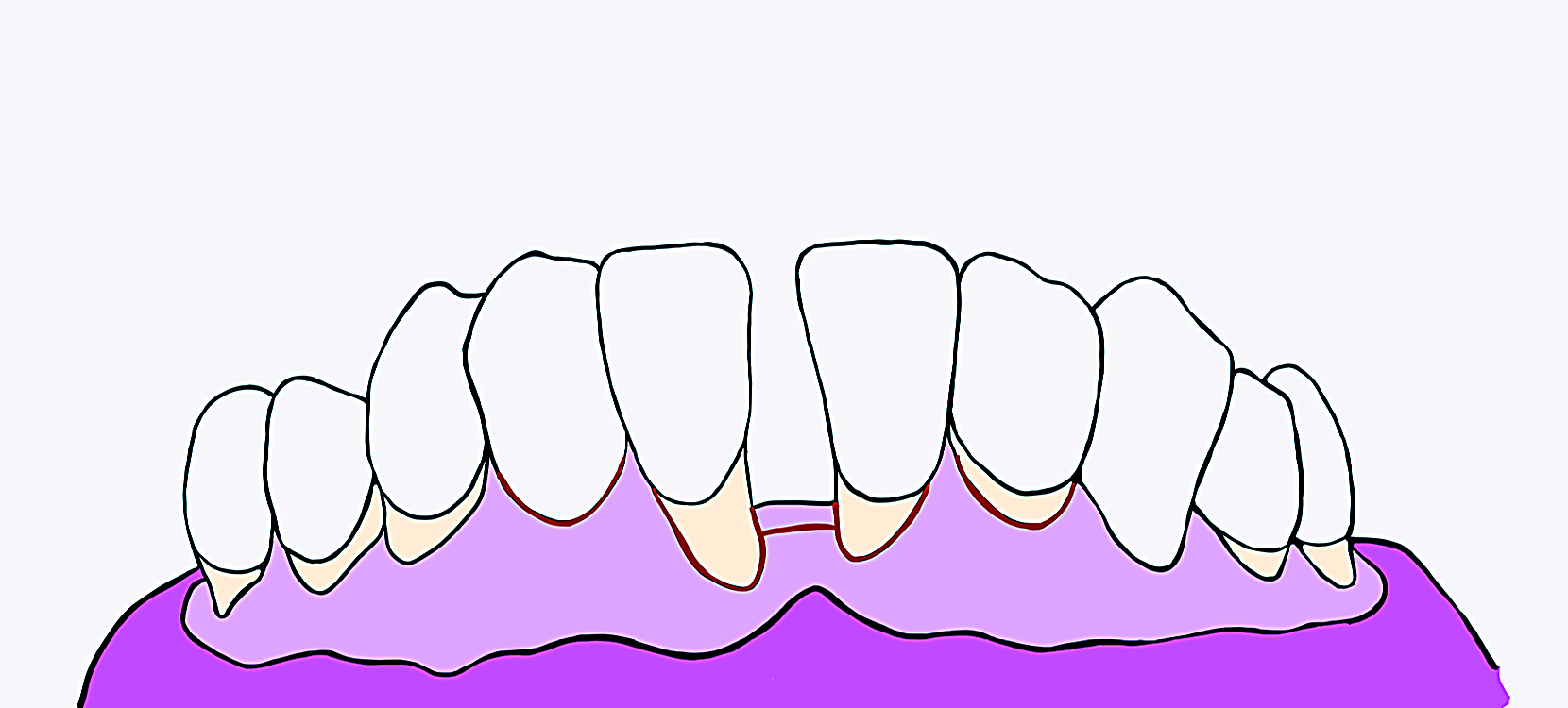
Ryc. 3. Schematyczne przedstawienie cięcia.
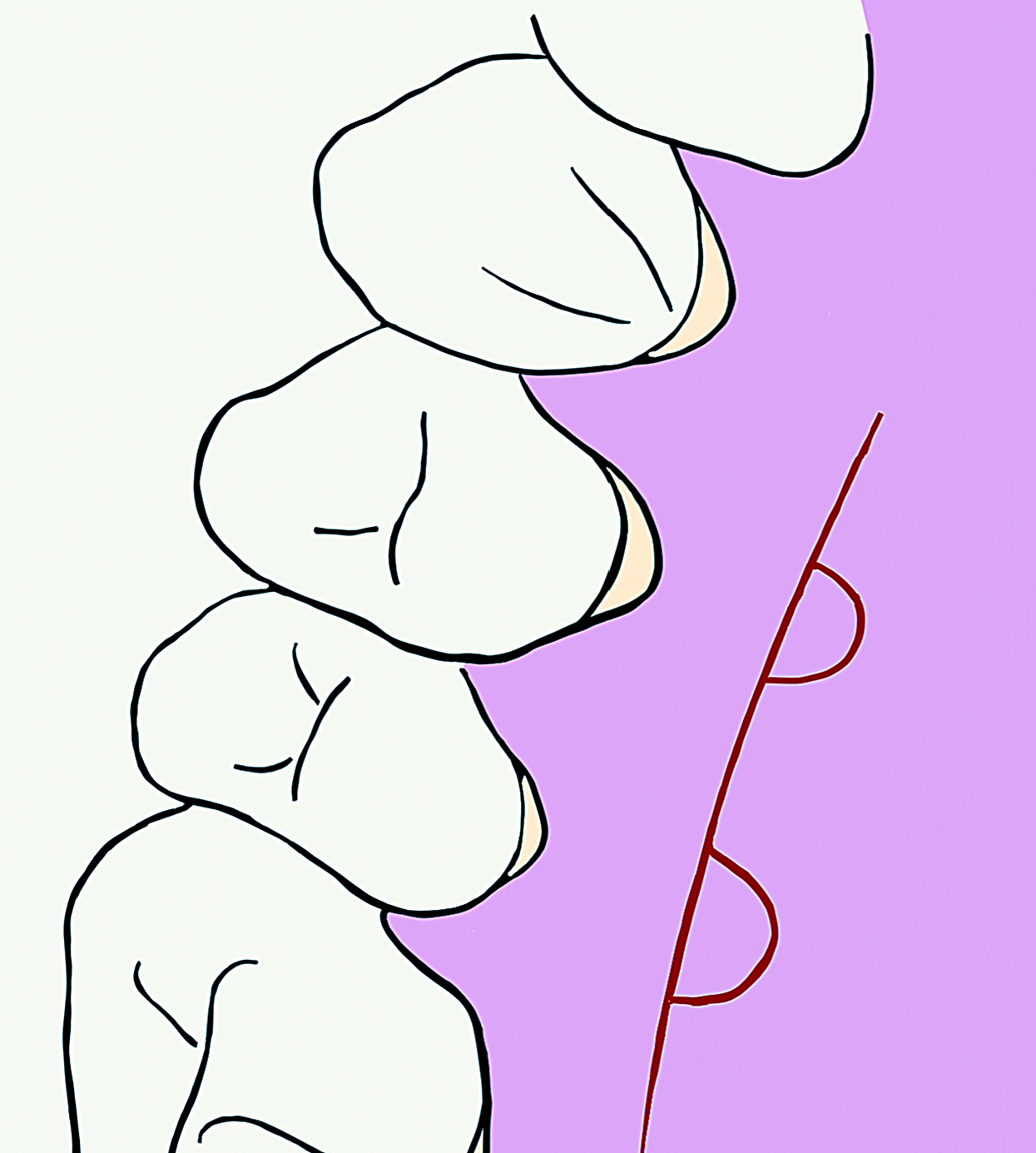
Ryc. 4. Schematyczne przedstawienie cięcia umożliwiającego pobranie przeszczepu – cięcie horyzontalne wzdłuż wyrostka, na jego przebiegu dwa cięcia łukowate.
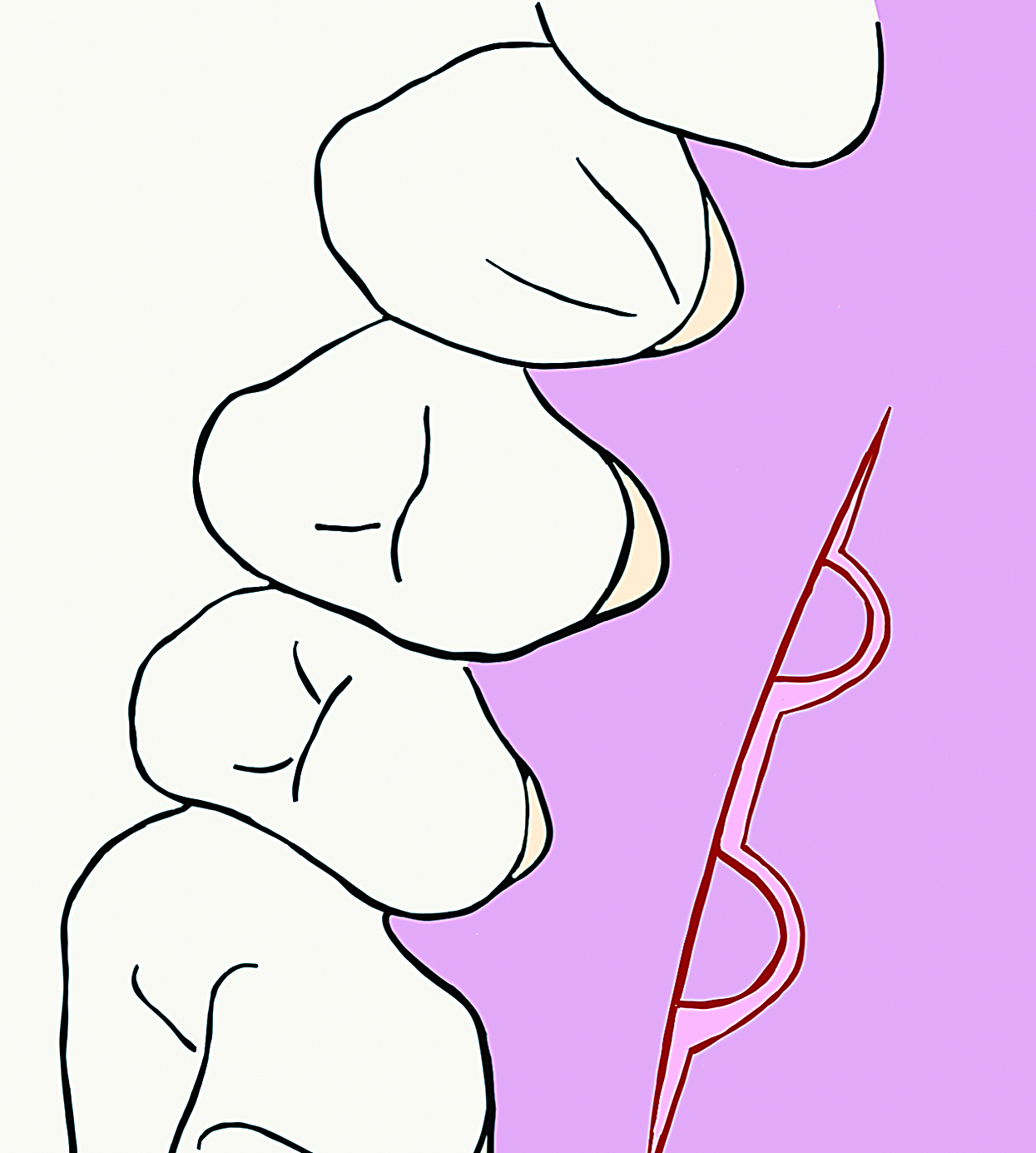
Ryc. 5. Schematyczne przedstawienie preparacji płata śluzówkowego.
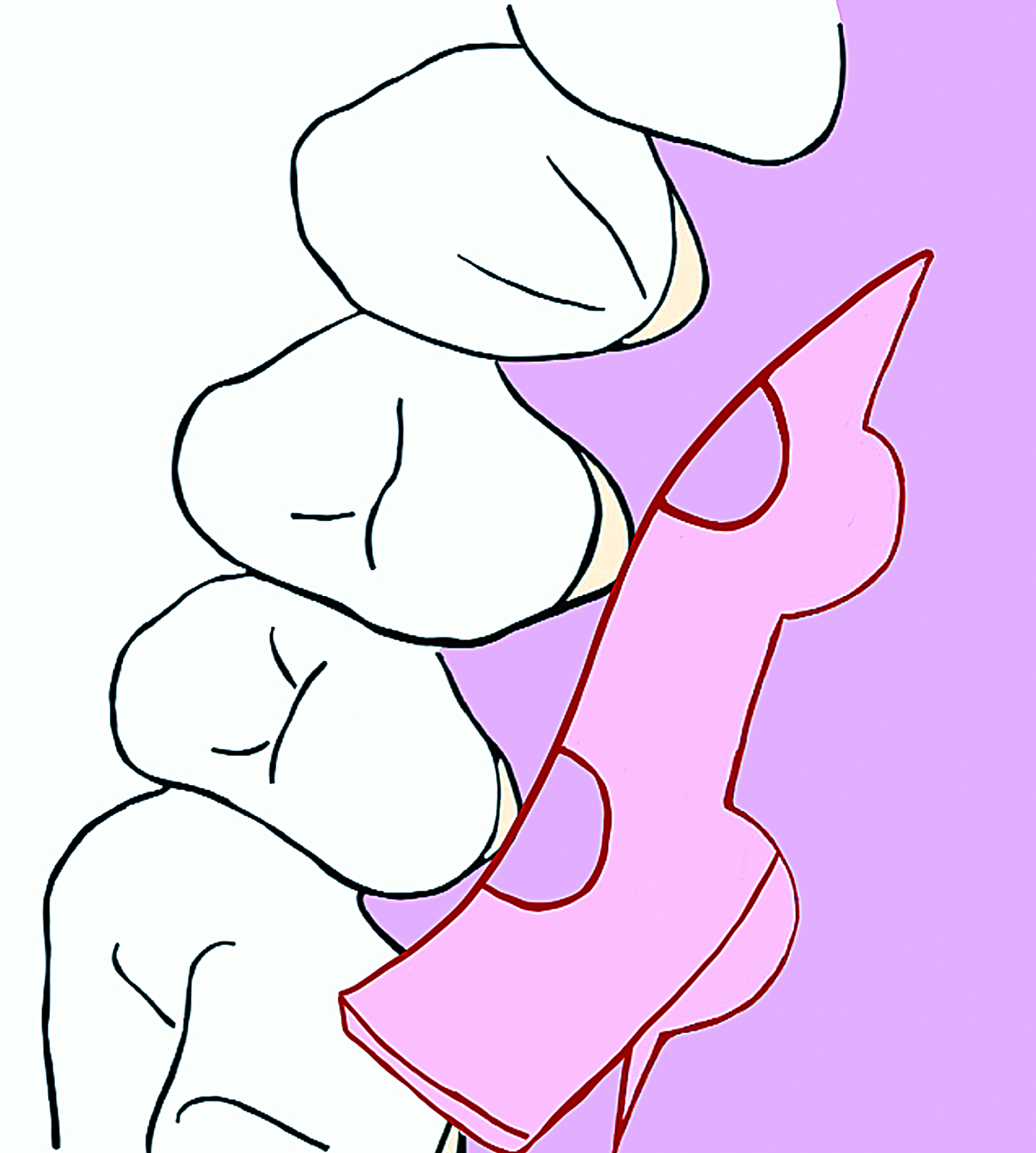
Ryc. 6. Schematyczne przedstawienie uwolnionego mezjalnie i przyśrodkowo przeszczepu łącznotkankowego.
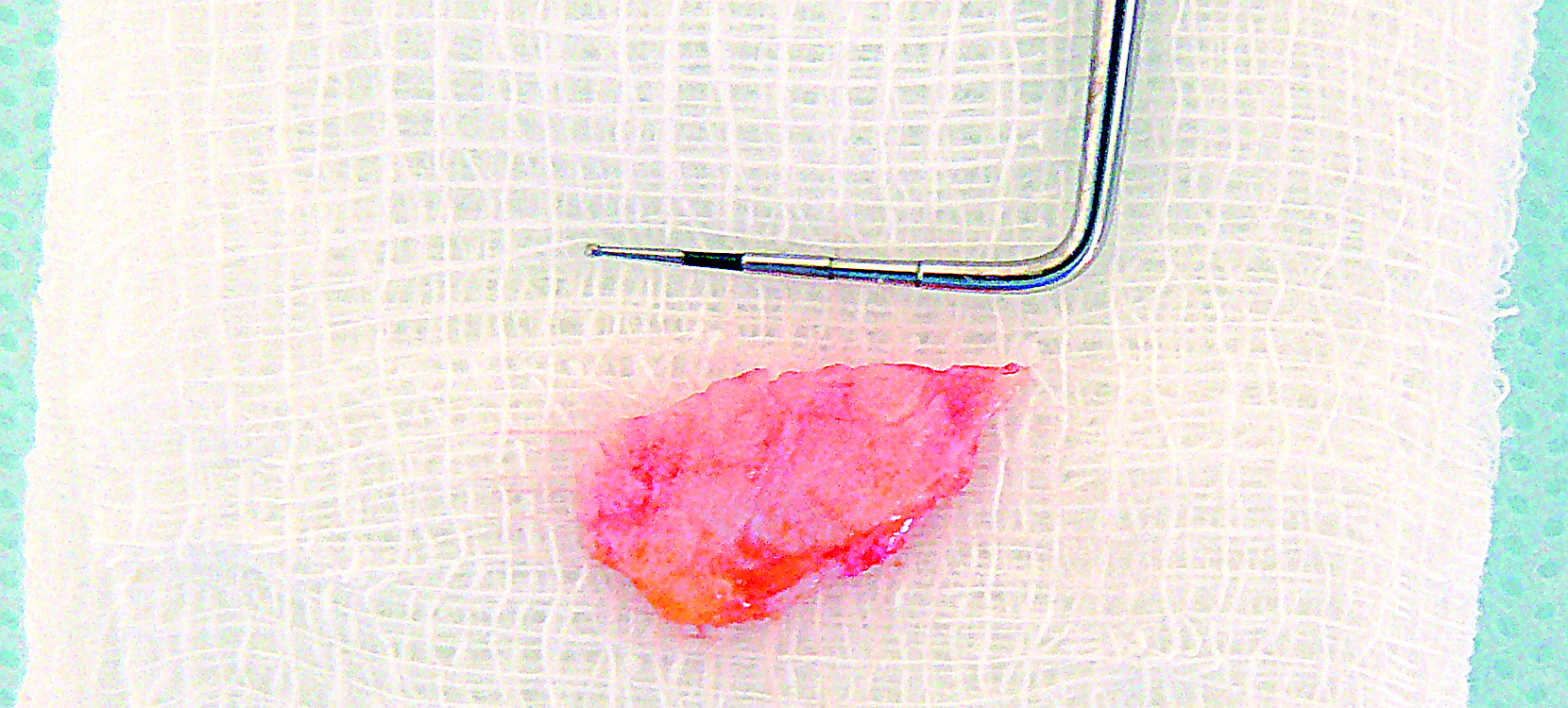
Ryc. 7. Pobrany przeszczep podnabłonkowej tkanki łącznej z fragmentami nabłonka.
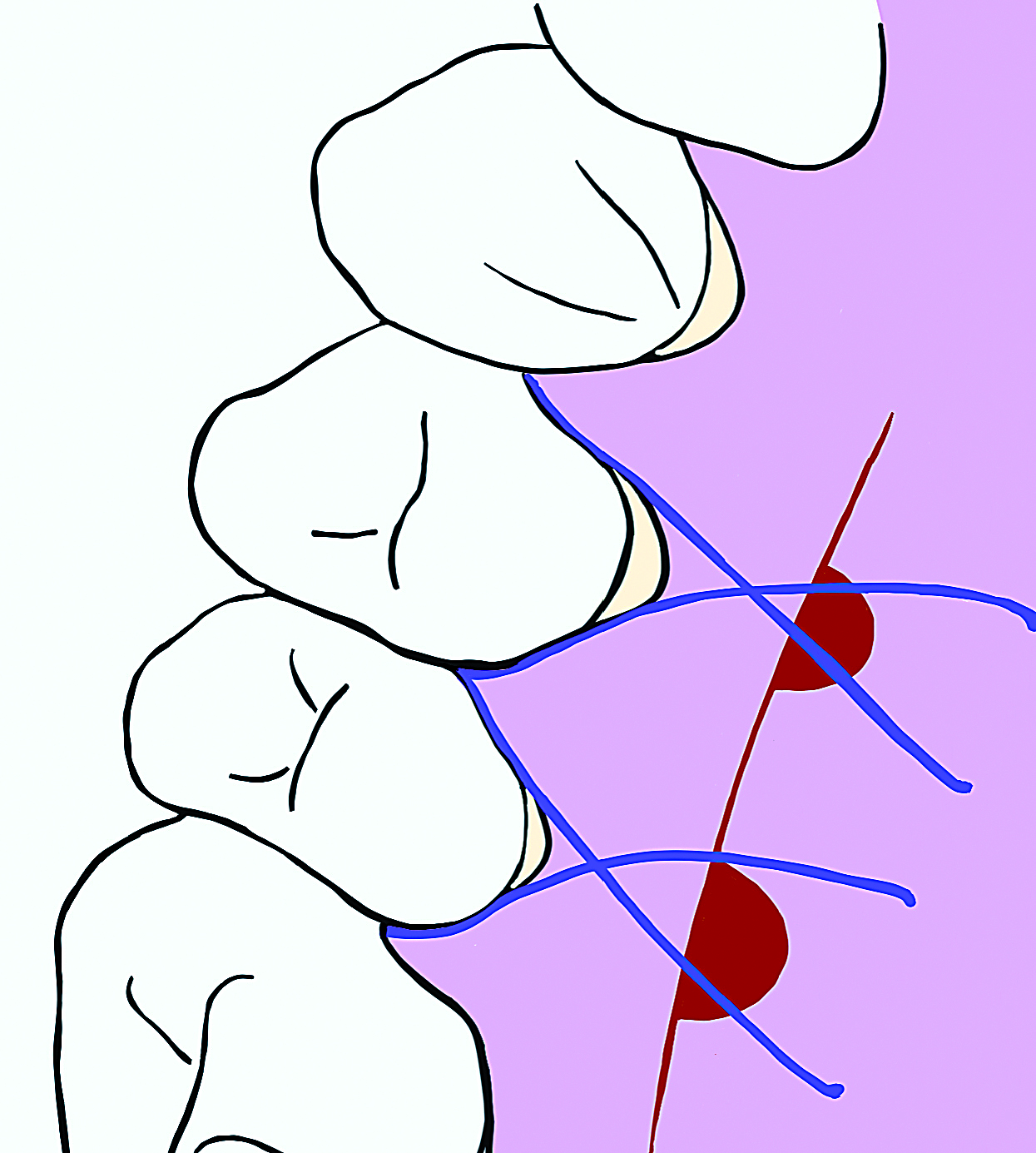
Ryc. 8. Schematyczne przedstawienie rany na podniebieniu zaopatrzonej gąbką hemostatyczną i podwieszającymi szwami materacowymi krzyżowymi.
Następnie przeszczep tkanki łącznej przy pomocy szwów lejcowych został wprowadzony pod płat policzkowy i ustabilizowany, z ekspozycją fragmentów pokrytych nabłonkiem, bocznie oraz u podstawy brodawki centralnej, aby utworzyć miękką ścianę. Na oczyszczone powierzchnie korzeni, w celu usunięcia warstwy mazistej, zaaplikowano 24% EDTA (PrefGelTM. Straumann, Basel, Switzerland), starannie wypłukany solą fizjologiczną po 2 minutach, a następnie białka macierzy szkliwa – preparat Emdogain® Straumann, Basel, Switzerland. Po zreponowaniu płata z ustabilizowanym przeszczepem, w centralnej przestrzeni międzyzębowej w jego części dowierzchołkowej założono wewnętrzny materacowy szew pionowy, w części dokoronowej zamykający szew węzełkowy. Płat przemieszczono dokoronowo dzięki szwom podwieszanym na zębach siecznych (ryc. 9, 10). Po 10 dniach zdjęto szwy, gojenie przebiegało bez zakłóceń. Pacjentka zgłaszała niewielkie dolegliwości bólowe w miejscu dawczym.
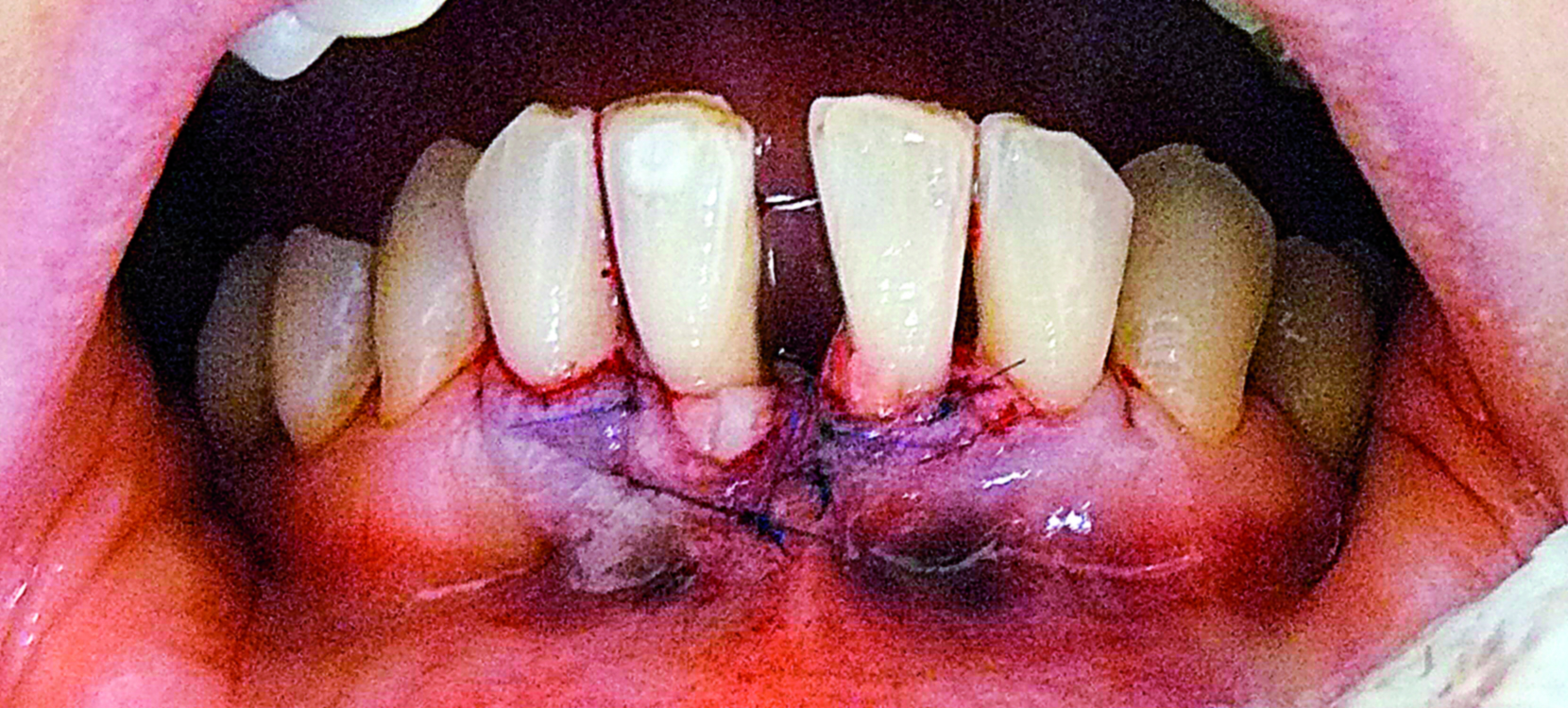
Ryc. 9. Stan bezpośrednio po zabiegu.
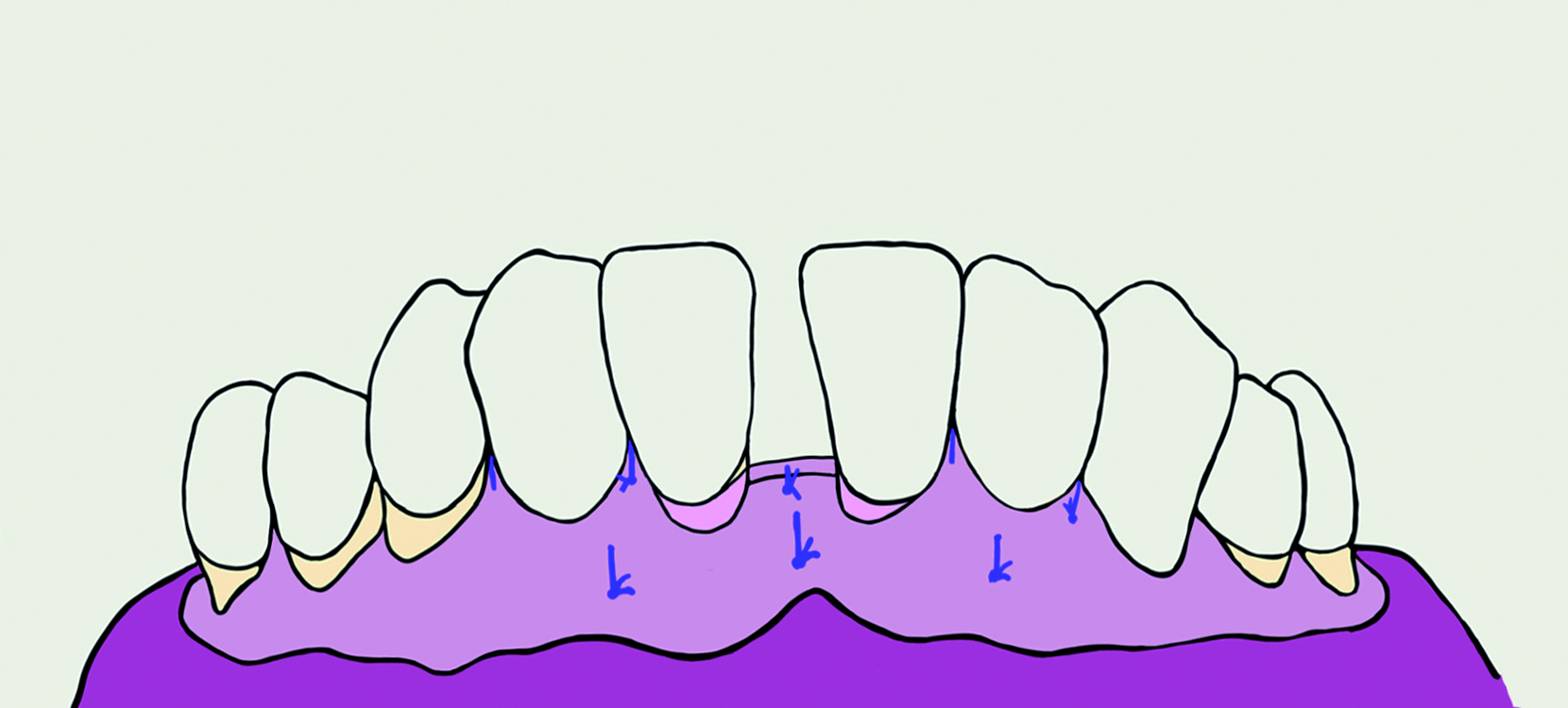
Ryc. 10. Schematyczna prezentacja szycia stabilizującego płat w pozycji dokoronowej.
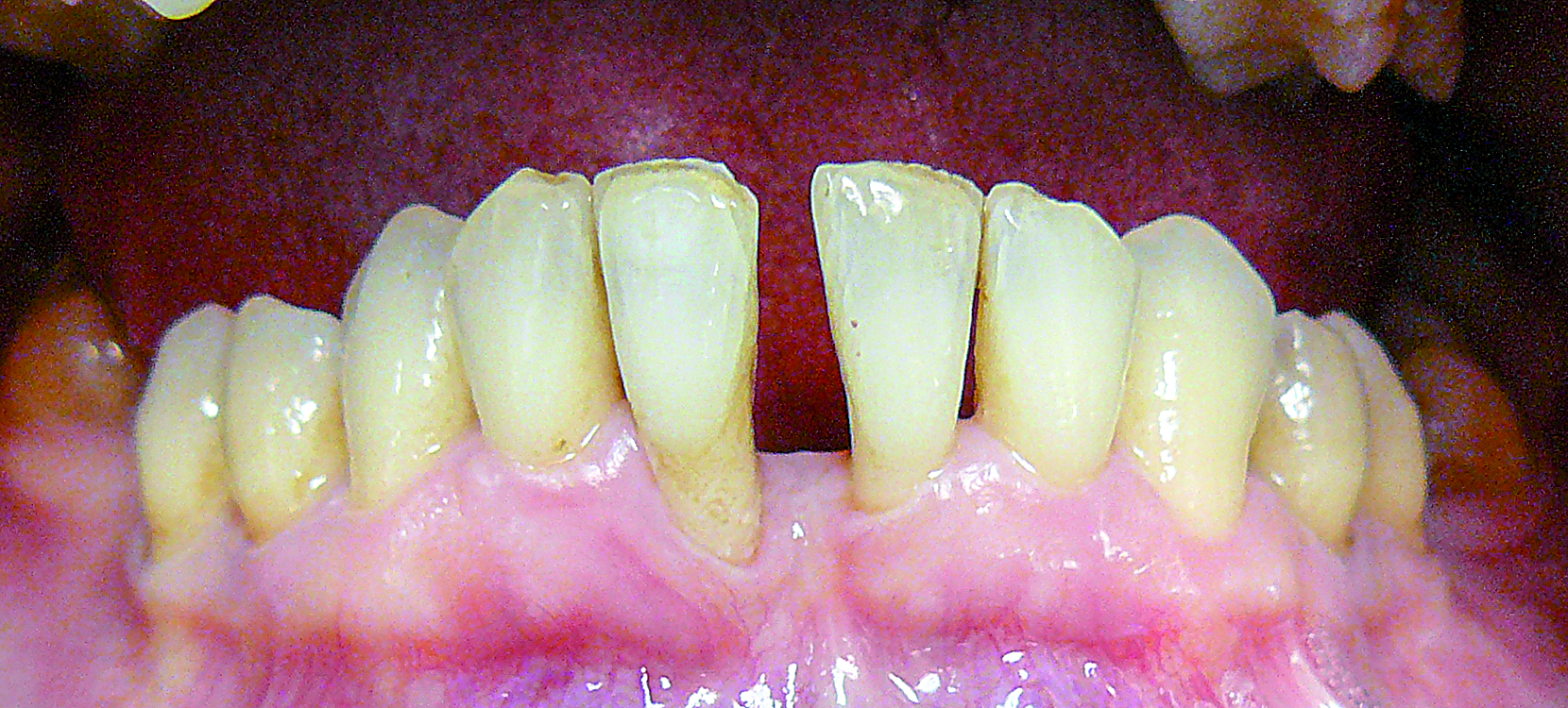
Miesiąc po zabiegu stwierdzono częściowe pokrycie obu recesji, w okolicy zęba 41 wysokość wargowo wynosiła 1,5 mm, mezjalnie 3 mm, w okolicy zęba 31 odpowiednio 0,5 i 1,5 mm. Obserwowano również poszerzenie strefy dziąsła przyczepionego w okolicy zęba 41 z 1,5 do 6 mm, w okolicy zęba 31 z 3 do 5,5 mm oraz poprawę położenia brodawki centralnej (ryc. 11).
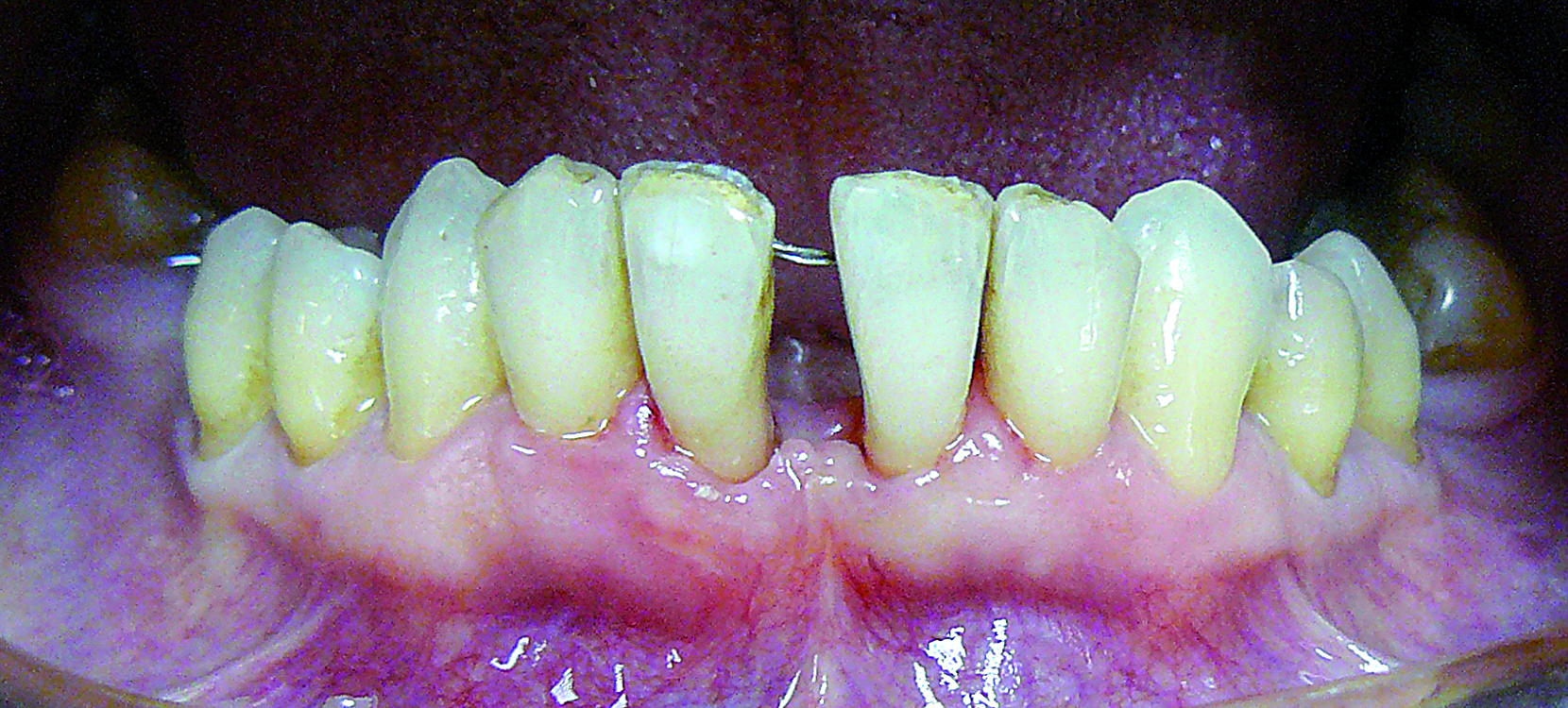
Ryc. 11. Stan kliniczny po miesiącu.
Po 3 miesiącach rozpoczęto leczenie ortodontyczne, na wizycie kontrolnej zaobserwowano dalszą redukcję recesji i uzysk przyczepu w przestrzeni międzyzębowej (ryc. 12).
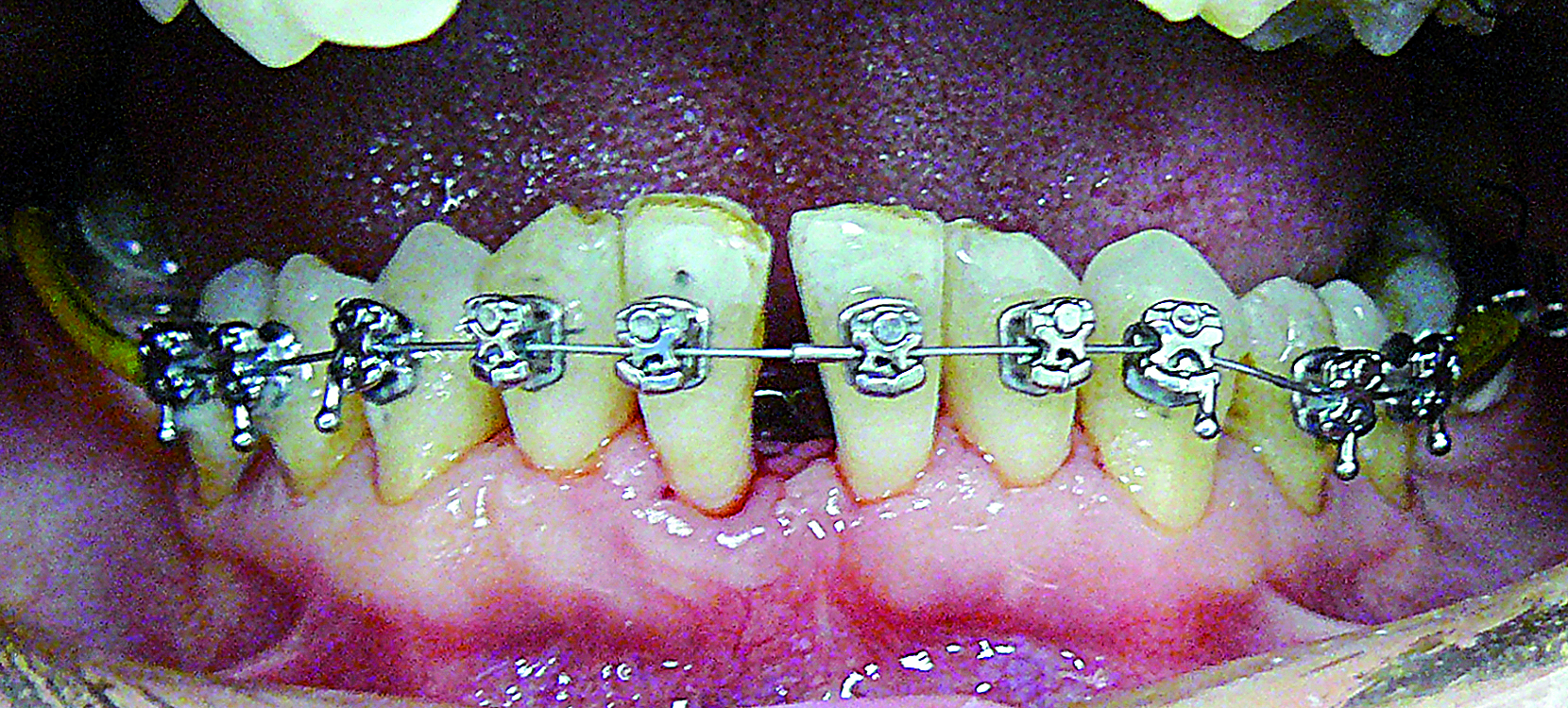
Ryc. 12. Stan po 3 miesiącach.
Podczas leczenia ortodontycznego pacjentka pozostawała pod stałą kontrolą periodontologiczną, podczas wizyt kontrolowano higienę jamy ustnej i przeprowadzano profesjonalne zabiegi oczyszczania. Ryciny przedstawiają postęp leczenia ortodontycznego (ryc. 13, 14, 15). W leczeniu ortodontycznym wykorzystano aparat z niskim tarciem, z uwagi na drobne zęby pacjentki zastosowano niewielkie zamki systemu TenBrook. Dodatkowo pacjentka użytkowała Lip Bumper (widoczny na ryc. 13) w celu korekty nadmiernie pochylonych zębów trzonowych dolnych. Leczenie ortodontyczne w żuchwie polegało na wypłaszczeniu pogłębionej krzywej Spee przez ekstruzję i prostowanie zębów bocznych oraz jednoczesną intruzję zębów w przednim odcinku. W związku z postępami leczenia ortodontycznego oraz obserwowaną poprawą warunków zgryzowych i rysów twarzy odstąpiono najpierw od zabiegu chirurgicznego w szczęce, nieco później od chirurgicznego wysunięcia żuchwy.
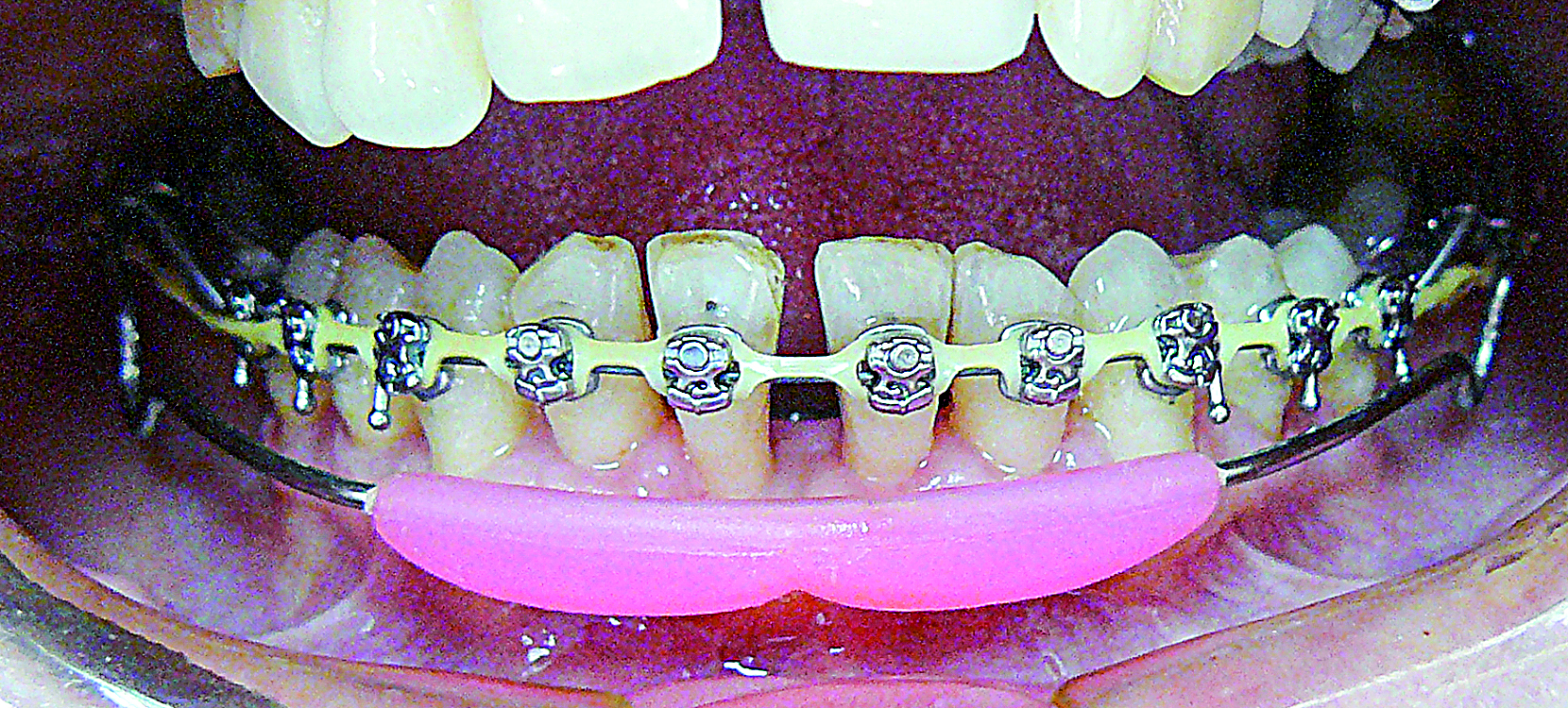
Ryc. 13. Stan po 9 miesiącach.
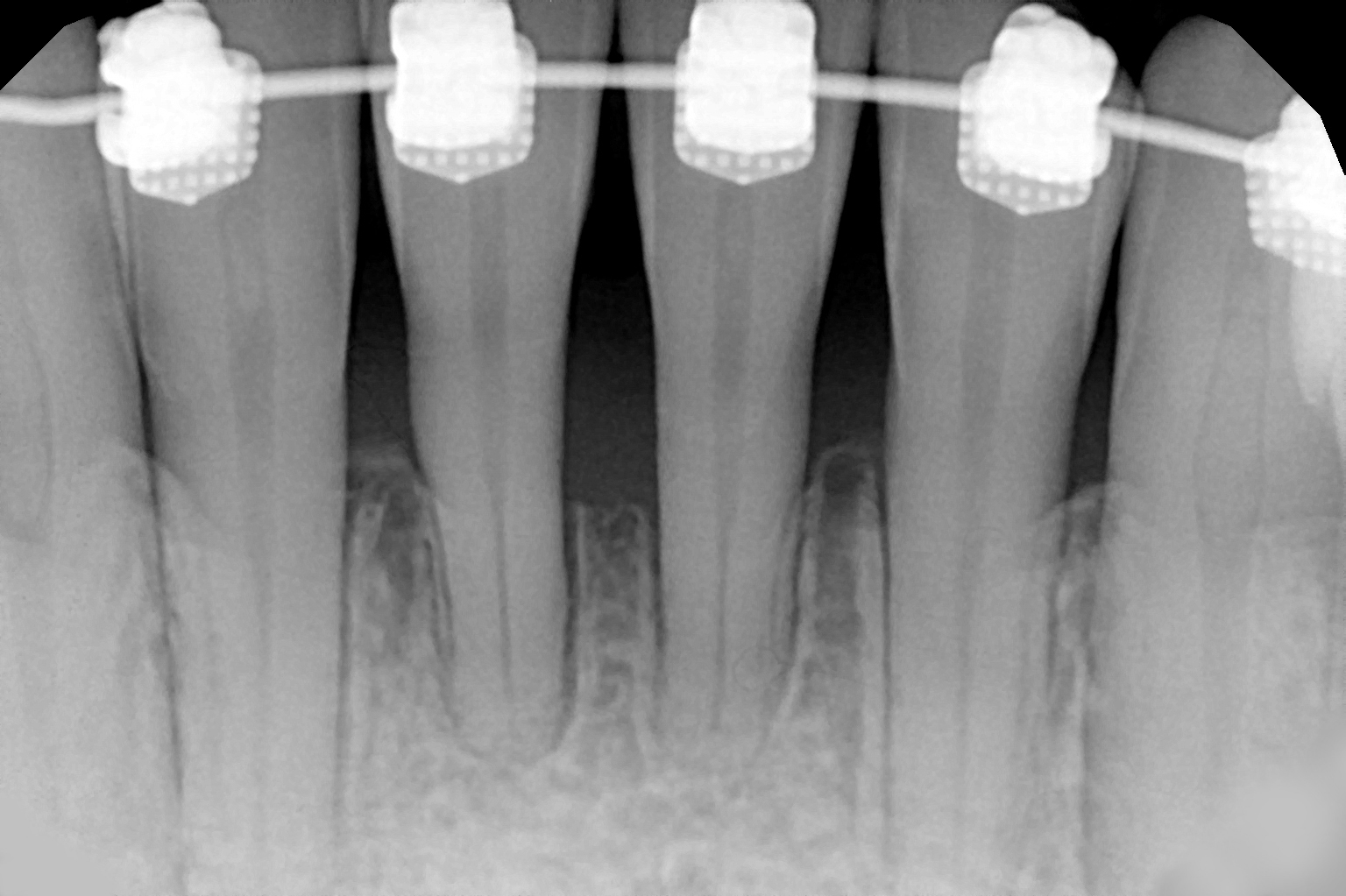
Ryc. 14. Zdjęcie rentgenowskie po 15 miesiącach.
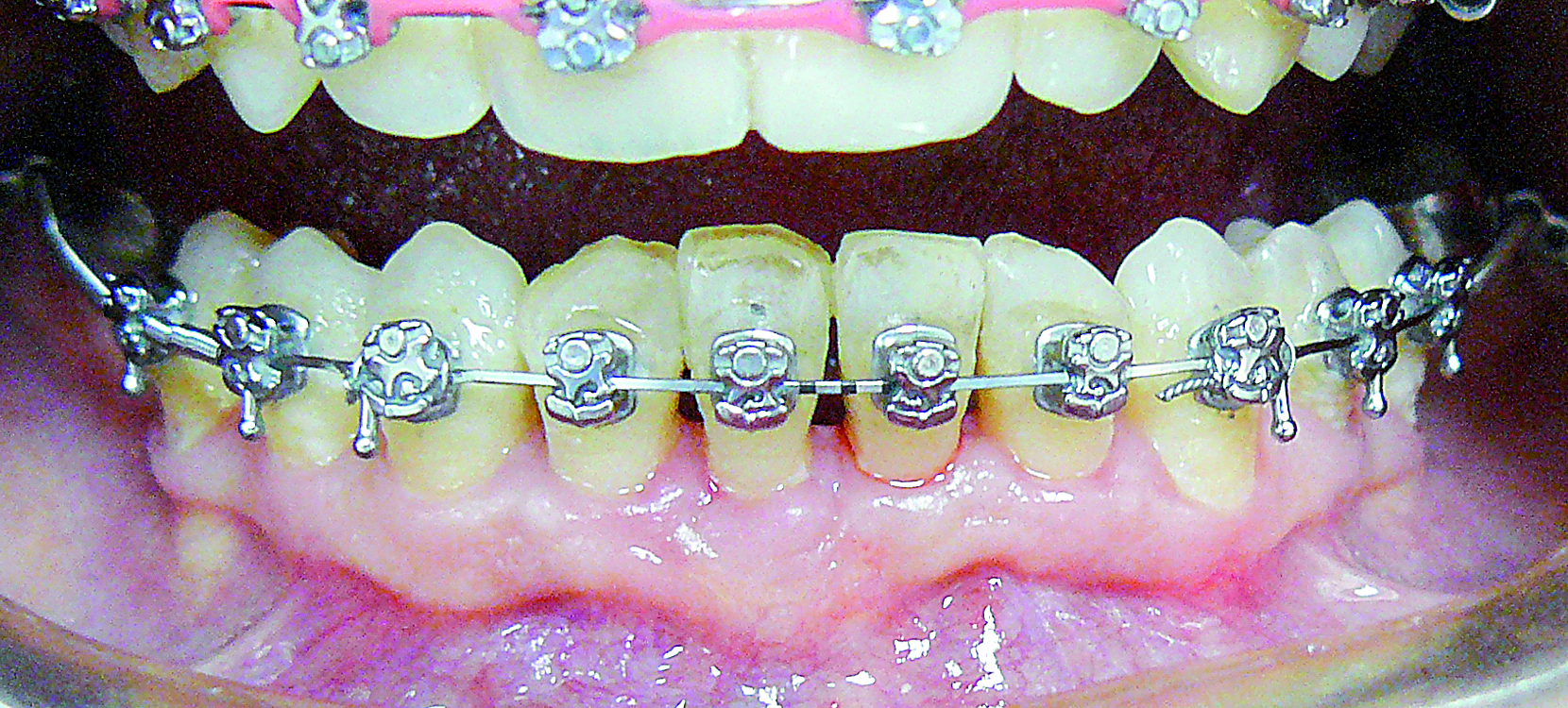
Ryc. 15. Stan po 24 miesiącach.
Po 2,5 roku zakończono leczenie ortodontyczne. Pomiary parametrów klinicznych wykazały dalszą redukcję wysokości recesji zarówno wargowo, jak i mezjalnie oraz uzysk przyczepu. Utratę brodawki centralnej sklasyfikowano w klasie 1 według Nordlanda i Tarnowa. W łuku dolnym w odcinku 43-33 zastosowano retencję stałą z wykorzystaniem wewnątrzkoronowej szyny adhezyjnej Ribbond Orthodontic (ryc. 16). Kolejnym krokiem w leczeniu było uzupełnienie braków w odcinku bocznym. Po 3 latach od zabiegu wykonano metalowoporcelanowe mosty protetyczne z przebudową płaszczyzny okluzyjnej zębów filarowych, uzyskując prawidłowe zaguzkowanie i właściwą retencję w odcinkach bocznych (ryc. 17).
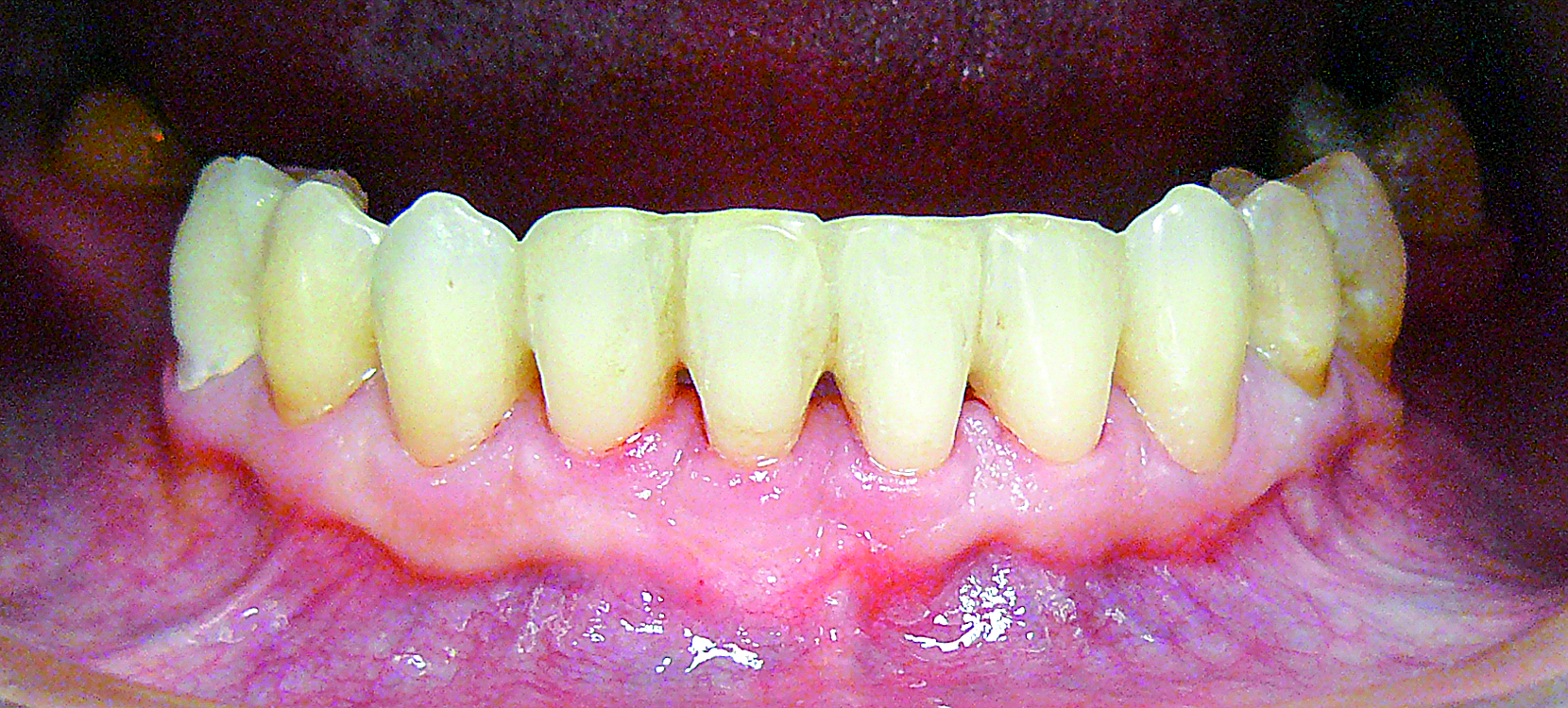
Ryc. 16. Zakończone leczenie ortodontyczne – retencja stała.
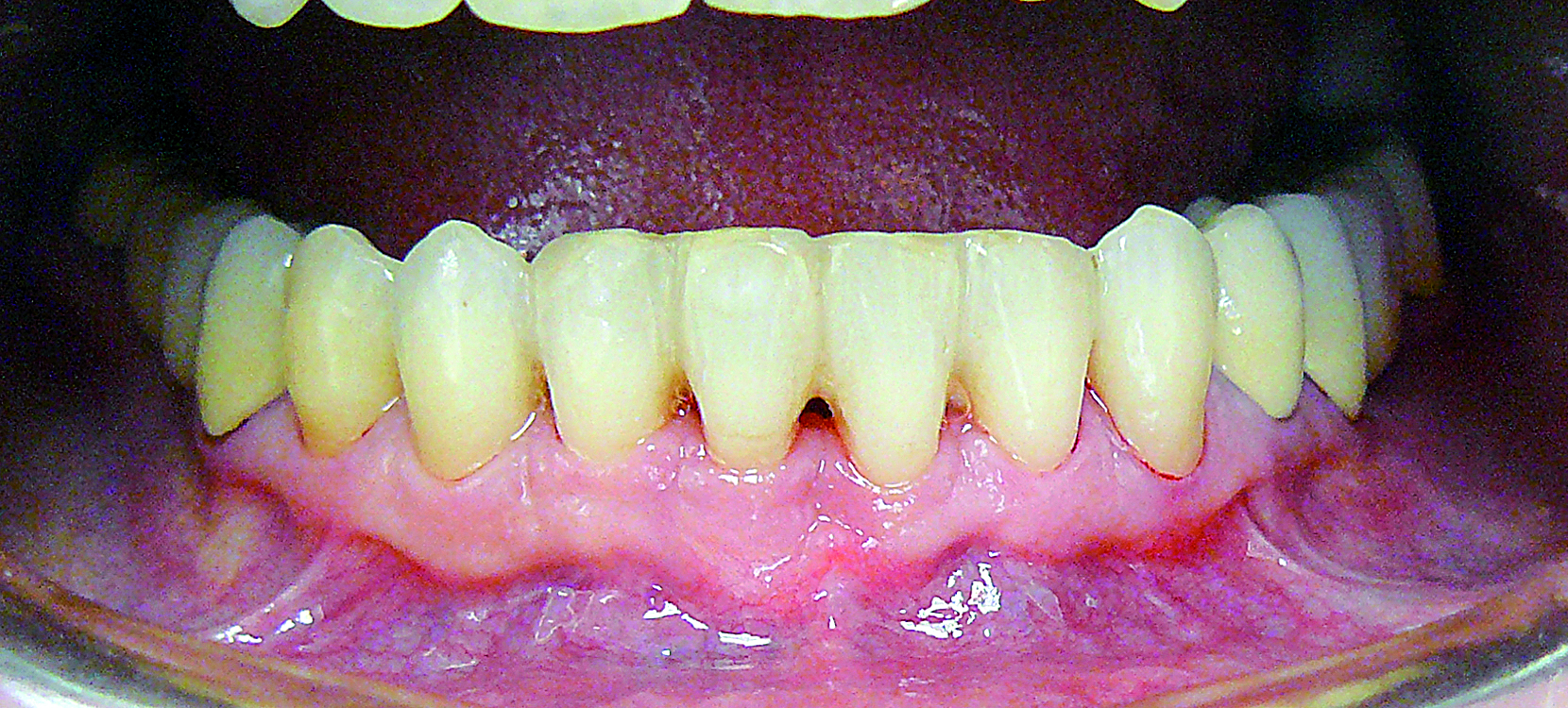
Ryc. 17. Zakończone leczenie – uzupełnienie braków w odcinkach bocznych mostami metalowo ‑porcelanowymi.
Podsumowanie
Przedstawiony przypadek obrazuje złożone leczenie recesji typu trzecie go (RT3) w okolicy zębów siecznych dolnych. Zastosowano chirurgiczną technikę ściany tkanek miękkich oraz białka macierzy szkliwa, które roz poczynając kaskadę zdarzeń biolo gicznych, doprowadziły do częścio wej rekonstrukcji tkanek przyzębia. Dzięki jednoczesnemu wykorzysta niu obu technik możliwe było zmak symalizowanie pokrycia recesji i po prawienie parametrów klinicznych w przestrzeniach międzyzębowych, co z kolei umożliwiło kolejny etap te rapii – leczenie ortodontyczne.
Podziękowania: Autorka składa podziękowania Pani doktor Lidii Jędrzejowskiej, która przeprowadziła leczenie or todontyczne, i Pani doktor Justynie Miazek, któ ra wykonała leczenie protetyczne
Piśmiennictwo
1. Górska R (red. oprac. pol.). Choroby przyzębia. Klasyfikacja 2017. Wydawnictwo PZWL. Warszawa 2018.
 Ryc. 2. Zdjęcie rentgenowskie przed rozpoczęciem leczenia – zbliżony do poziomego defekt kostny.
Ryc. 2. Zdjęcie rentgenowskie przed rozpoczęciem leczenia – zbliżony do poziomego defekt kostny.Procedura chirurgiczna
W znieczuleniu miejscowym wykonano root planing odsłoniętych powierzchni korzeni, a następnie cięcie rowkowe w okolicy zębów siecznych dolnych, uzupełnione cięciem oszczędzającym brodawkę w przestrzeni między przyśrodkowymi zębami siecznymi (ryc. 3). Odpreparowano przedsionkowy płat kombinowany: w części dokoronowej pełnej grubości (śluzówkowo okostnowy), umożliwiając dostęp do poziomego defektu nadzębodołowego w centralnej przestrzeni międzyzębowej, w części bocznej i wierzchołkowej częściowej grubości (płat śluzówkowy), aby możliwe było dokoronowe przemieszczenie płata przedsionkowego. W okolicy zębów siecznych bocznych preparacja przyjęła formę tunelu nadokostnowego. Szczyt centralnej brodawki został przemieszczony w kierunku językowym, umożliwiając dostęp i oczyszczenie defektu kostnego. Następnie pobrano przeszczep tkanki łącznej z podniebienia, wykorzystując technikę pojedynczego ciecia według Hürzelera i Wenga (8) z modyfikacją pozwalającą na pobranie fragmentów nabłonka. Dwa milimetry od brzegu girlandy dziąsłowej w okolicy zębów przedtrzonowych wykonano cięcie horyzontalne pod kątem 90° do podłoża kostnego. Na jego przebiegu wykonano dwa łukowate cięcia na głębokość około 1 mm (ryc. 4). Od tego cięcia w kierunku linii pośrodkowej odreparowano płat śluzówkowy (ryc. 5). Podnabłonkowy przeszczep łącznotkankowy uwolniono mezjalnie, dystalnie i pośrodkowo wewnętrznymi cięciami do kości i odseparowano od podłoża kostnego elewatorem okostnowym (ryc. 6). Pobrany przeszczep łącznotkankowy z fragmentami nabłonka umieszczono na gazowym tamponiku nasączonym solą fizjologiczną (ryc. 7). Ranę na podniebieniu zaopatrzono hemostatyczną gąbką kolagenową i podwieszającymi szwami materacowymi krzyżowymi (ryc. 8).

Ryc. 3. Schematyczne przedstawienie cięcia.

Ryc. 4. Schematyczne przedstawienie cięcia umożliwiającego pobranie przeszczepu – cięcie horyzontalne wzdłuż wyrostka, na jego przebiegu dwa cięcia łukowate.

Ryc. 5. Schematyczne przedstawienie preparacji płata śluzówkowego.

Ryc. 6. Schematyczne przedstawienie uwolnionego mezjalnie i przyśrodkowo przeszczepu łącznotkankowego.

Ryc. 7. Pobrany przeszczep podnabłonkowej tkanki łącznej z fragmentami nabłonka.

Ryc. 8. Schematyczne przedstawienie rany na podniebieniu zaopatrzonej gąbką hemostatyczną i podwieszającymi szwami materacowymi krzyżowymi.
Następnie przeszczep tkanki łącznej przy pomocy szwów lejcowych został wprowadzony pod płat policzkowy i ustabilizowany, z ekspozycją fragmentów pokrytych nabłonkiem, bocznie oraz u podstawy brodawki centralnej, aby utworzyć miękką ścianę. Na oczyszczone powierzchnie korzeni, w celu usunięcia warstwy mazistej, zaaplikowano 24% EDTA (PrefGelTM. Straumann, Basel, Switzerland), starannie wypłukany solą fizjologiczną po 2 minutach, a następnie białka macierzy szkliwa – preparat Emdogain® Straumann, Basel, Switzerland. Po zreponowaniu płata z ustabilizowanym przeszczepem, w centralnej przestrzeni międzyzębowej w jego części dowierzchołkowej założono wewnętrzny materacowy szew pionowy, w części dokoronowej zamykający szew węzełkowy. Płat przemieszczono dokoronowo dzięki szwom podwieszanym na zębach siecznych (ryc. 9, 10). Po 10 dniach zdjęto szwy, gojenie przebiegało bez zakłóceń. Pacjentka zgłaszała niewielkie dolegliwości bólowe w miejscu dawczym.

Ryc. 9. Stan bezpośrednio po zabiegu.

Ryc. 10. Schematyczna prezentacja szycia stabilizującego płat w pozycji dokoronowej.
Miesiąc po zabiegu stwierdzono częściowe pokrycie obu recesji, w okolicy zęba 41 wysokość wargowo wynosiła 1,5 mm, mezjalnie 3 mm, w okolicy zęba 31 odpowiednio 0,5 i 1,5 mm. Obserwowano również poszerzenie strefy dziąsła przyczepionego w okolicy zęba 41 z 1,5 do 6 mm, w okolicy zęba 31 z 3 do 5,5 mm oraz poprawę położenia brodawki centralnej (ryc. 11).

Ryc. 11. Stan kliniczny po miesiącu.
Po 3 miesiącach rozpoczęto leczenie ortodontyczne, na wizycie kontrolnej zaobserwowano dalszą redukcję recesji i uzysk przyczepu w przestrzeni międzyzębowej (ryc. 12).

Ryc. 12. Stan po 3 miesiącach.
Podczas leczenia ortodontycznego pacjentka pozostawała pod stałą kontrolą periodontologiczną, podczas wizyt kontrolowano higienę jamy ustnej i przeprowadzano profesjonalne zabiegi oczyszczania. Ryciny przedstawiają postęp leczenia ortodontycznego (ryc. 13, 14, 15). W leczeniu ortodontycznym wykorzystano aparat z niskim tarciem, z uwagi na drobne zęby pacjentki zastosowano niewielkie zamki systemu TenBrook. Dodatkowo pacjentka użytkowała Lip Bumper (widoczny na ryc. 13) w celu korekty nadmiernie pochylonych zębów trzonowych dolnych. Leczenie ortodontyczne w żuchwie polegało na wypłaszczeniu pogłębionej krzywej Spee przez ekstruzję i prostowanie zębów bocznych oraz jednoczesną intruzję zębów w przednim odcinku. W związku z postępami leczenia ortodontycznego oraz obserwowaną poprawą warunków zgryzowych i rysów twarzy odstąpiono najpierw od zabiegu chirurgicznego w szczęce, nieco później od chirurgicznego wysunięcia żuchwy.

Ryc. 13. Stan po 9 miesiącach.

Ryc. 14. Zdjęcie rentgenowskie po 15 miesiącach.

Ryc. 15. Stan po 24 miesiącach.
Po 2,5 roku zakończono leczenie ortodontyczne. Pomiary parametrów klinicznych wykazały dalszą redukcję wysokości recesji zarówno wargowo, jak i mezjalnie oraz uzysk przyczepu. Utratę brodawki centralnej sklasyfikowano w klasie 1 według Nordlanda i Tarnowa. W łuku dolnym w odcinku 43-33 zastosowano retencję stałą z wykorzystaniem wewnątrzkoronowej szyny adhezyjnej Ribbond Orthodontic (ryc. 16). Kolejnym krokiem w leczeniu było uzupełnienie braków w odcinku bocznym. Po 3 latach od zabiegu wykonano metalowoporcelanowe mosty protetyczne z przebudową płaszczyzny okluzyjnej zębów filarowych, uzyskując prawidłowe zaguzkowanie i właściwą retencję w odcinkach bocznych (ryc. 17).

Ryc. 16. Zakończone leczenie ortodontyczne – retencja stała.

Ryc. 17. Zakończone leczenie – uzupełnienie braków w odcinkach bocznych mostami metalowo ‑porcelanowymi.
Podsumowanie
Przedstawiony przypadek obrazuje złożone leczenie recesji typu trzecie go (RT3) w okolicy zębów siecznych dolnych. Zastosowano chirurgiczną technikę ściany tkanek miękkich oraz białka macierzy szkliwa, które roz poczynając kaskadę zdarzeń biolo gicznych, doprowadziły do częścio wej rekonstrukcji tkanek przyzębia. Dzięki jednoczesnemu wykorzysta niu obu technik możliwe było zmak symalizowanie pokrycia recesji i po prawienie parametrów klinicznych w przestrzeniach międzyzębowych, co z kolei umożliwiło kolejny etap te rapii – leczenie ortodontyczne.
Podziękowania: Autorka składa podziękowania Pani doktor Lidii Jędrzejowskiej, która przeprowadziła leczenie or todontyczne, i Pani doktor Justynie Miazek, któ ra wykonała leczenie protetyczne
Piśmiennictwo
2. Chambrone L, Salinas Ortega MA, Sukekava F i wsp. Root coverage procedures for treating localised and multiple recession‑type defects. Cochrane Database Syst Rev. 2018; 10(10): CD007161.
3. Cairo F. Periodontal plastic surgery of gingival recessions at single and multiple teeth. Periodontol 2000. 2017; 75(1): 296‑316.
4. Zucchelli G, Testori T, De Sanctis M. Clinical and anatomical factors limiting treatment outcomes of gingival recession. A new method to predetermine the line of root coverage. J Periodontol. 2006; 77(4): 714‑721.
5. Cairo F, Cortellini P, Tonetti M i wsp. Coronally advanced flap with and without connective tissue graft for the treatment of single maxillary gingival recession with loss of inter‑dental attachment. A randomized controlled clinical trial. J Clin Periodontol. 2012; 39(8): 760‑768.
6. Zucchelli G, Mounssif I, Marzadori M i wsp. Connective tissue graft wall technique and enamel matrix derivative for the treatment of infrabony defects. Case reports. Int J Periodontics Restorative Dent. 2017; 37(5): 673‑681.
7. Rasperini G, Acunzo R, Barnett A i wsp. The soft tissue wall technique for the regenerative treatment of non‑contained intrabony defects. A case series. Int J Periodontics Restorative Dent. 2013; 33(3): e79‑87.
8. Hürzeler MB, Weng D. A single‑incision technique to harvest subepithelial connective tissue grafts from the palate. Int J Periodontics Restorative Dent. 1999; 19(3): 279‑287.