ARTYKUŁ UKAZAŁ SIĘ W MS 6/2019
Znieczulenie śródwięzadłowe PDL (znieczulenie więzadła zębodołowo-zębowego)
 W obrębie jamy ustnej, ze względu na elastyczność (spoistość), wyróżnia się trzy typy tkanek:
W obrębie jamy ustnej, ze względu na elastyczność (spoistość), wyróżnia się trzy typy tkanek:
typ 2 – średnia spoistość (dziąsło związane, błona śluzowa na podniebieniu), wymagane jest średnie ciśnienie podawania
typ 3 – duża spoistość, wymaga wysokiego ciśnienia do podawania (ozębna).
W związku z brakiem elastyczności w ozębnej płyn powinien być początkowo wtłaczany do szczeliny ozębnej, skąd następnie podlega dyfuzji w obrębie naczyniowych i odżywczych kanałów w kości zębodołu. Aby zapobiegać wytwarzaniu nadmiernego ciśnienia na więzadła ozębnej, podczas iniekcji prędkość podawania znieczulenia powinna być powolna. Miejsce iniekcji powinno umożliwiać swobodną dyfuzję płynu bez ryzyka wytwarzania zbyt wysokiego ciśnienia.
Wytworzenie odpowiedniego ciśnienia anestetyku umożliwia przenikanie płynu przez otwory w kości zębodołu. Kość otaczająca korzenie zębów z obecnymi w niej niewielkimi otworami stanowi barierę. Jeśli płyn jest podawany pod odpowiednim ciśnieniem w sposób stały oraz z niewielką prędkością, to przemieszcza się w obrębie otworów i przenika przez kość.
Jeżeli ciśnienie jest zbyt wysokie albo czas podawania jest zbyt krótki, płyn tworzy barierę – zwalniającą albo uniemożliwiającą dyfuzję – co ogranicza uzyskanie skutecznego znieczulenia. W sytuacji, kiedy prędkość podawania jest zbyt szybka, strumień płynu nie jest w stanie przenikać do kości gąbczastej, ulega odbiciu od powierzchni kości zbitej i wypływa ze szczeliny dziąsłowej.
Brak uwzględnienia różnej podatności/elastyczności tkanki i możliwości adaptacyjnych może prowadzić nie tylko do niepowodzeń w znieczuleniach śródwięzadłowych, ale również zwiększa ryzyko uszkodzenia tkanek wskutek nadmiernego ciśnienia płynu, takich jak zlokalizowana martwica niedokrwienna czy ekstruzja zęba.
Systemy komputerowo podawanych znieczuleń pozwalają na kontrolę prędkości podawania anestetyku i wytwarzanego ciśnienie w tkankach, co można obserwować na panelu wyświetlacza w postaci sygnałów wizualnych (świecące diody) oraz dźwiękowych. Bezpieczeństwo znieczuleń śródwięzadłowych w przypadku stosowania takich urządzeń polega na zatrzymaniu i uniemożliwieniu kontynuacji podawania płynu, jeżeli ciśnienie w tkankach jest zbyt duże.
Wskazania do znieczuleń śródwięzadłowych stanowią na przykład takie sytuacje kliniczne: leczenie zębów po przeciwstawnych stronach łuku tak, aby uniknąć efektu obustronnego znieczulenia, zabiegi u dzieci (pozwala uniknąć znieczulenia tkanek miękkich i wystąpienia samouszkodzeń), zabiegi u pacjentów z przeciwwskazaniami do znieczuleń przewodowych (np. cierpiących na hemofilię), przy zabiegach chirurgicznych dla uzyskania lepszej hemostazy, jako pomocnicze znieczulenie diagnostyczne (do zlokalizowania bólu), przy zakładaniu formówek, pierścieni ortodontycznych itd. oraz jako dodatkowe znieczulenie przy nieskutecznych znieczuleniach przewodowych.
Przeciwwskazania do znieczuleń śródwięzadłowych stanowią zakażenie lub ostry stan zapalny w okolicy wstrzykiwania. Może się to łączyć z niepowodzeniem w uzyskaniu znieczulenia. W przypadku zakażenia lub stanu zapalnego tkanek w miejscu wstrzykiwania, wskutek zmian pH i unaczynienia tkanek okołowierzchołkowych dochodzi do obniżenia skuteczności środków znieczulenia miejscowego. Wprowadzenie igły do przestrzeni ozębnowej, w której toczy się proces zapalny grozi poważnym niebezpieczeństwem rozprzestrzenienia się bakterii.
Zalety znieczulenia śródwięzadłowego:
- zapobiega znieczuleniu wargi, języka i policzka, co ułatwia leczenie w kilku kwadrantach podczas tej samej wizyty
- do uzyskania znieczulenia wystarcza minimalna dawka środka znieczulającego (0,2 ml na korzeń)
- stanowi alternatywę dla nie w pełni skutecznego znieczulenia przewodowego lub jego uzupełnienie
- szybkie występowanie głębokiego znieczulenia miazgi i tkanek miękkich (30-60 s)
- mniejsza traumatyczność niż w konwencjonalnych znieczuleniach
- szczególnie polecane do leczenia dzieci (mniejsze ryzyko samookaleczeń).
Obszar znieczulenia po podaniu znieczulenia śródwięzadłowego obejmuje pojedynczy ząb oraz najbliższe okoliczne tkanki (nie dochodzi do powstania wrażenia zdrętwienia wargi, policzka i języka, tak jak ma to miejsce przy innych znieczuleniach, o czym należy poinformować pacjenta) (ryc. 1).
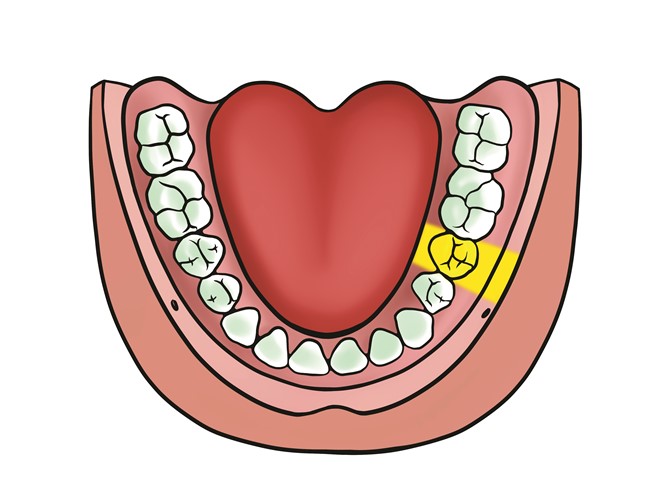 Ryc. 1. Obszar znieczulenia PDL.
Ryc. 1. Obszar znieczulenia PDL.
W metodzie PDL podaje się niewielkie ilości środka znieczulającego (0,2 ml na korzeń), stąd przed rozpoczęciem podawania warto usunąć z ampułki nadmiar, pozostawiając 0,6 ml (ryc. 2).
 Ryc. 2. Dawka 0,2 ml w ampułce
Ryc. 2. Dawka 0,2 ml w ampułce
(orientacyjnie: grubość gumowego stopera w ampułce odpowiada objętości 0,2 ml).
Maksymalna dawka środka znieczulającego wynosi 0,4 cm3 na korzeń, a więc do 1 cm3 na ząb. Wybór środka znieczulającego podlega ogólnie stosowanym zasadom. Anestetyki bez środków kurczących naczynia mają krótki czas działania, a więc nie mają zastosowania w znieczuleniach śródwięzadłowych.
Ze względu na niewielką objętość deponowanego płynu niepożądane reakcje ogólne są bardzo rzadkie. Aby uniknąć powikłań systemowych, takich jak palpitacje czy przyspieszenie tętna, zaleca się stosowanie anestetyków z epinefryną 1:200 000 z jednoczesnym powolnym podawaniem. Aspiracja w przypadku znieczuleń śródwięzadłowych nie jest konieczna, chociaż system Calaject zapewnia automatyczną aspirację. Do znieczuleń PDL zaleca się krótkie igły 27G.
Znieczulenie śródwięzadłowe CCLAD step-by-step na przykładzie urządzenia Calaject
Przed podaniem znieczulenia: oczyść miejsce iniekcji.Znieczulenie powierzchniowe zastosowane przed znieczuleniem śródwięzadłowym pozwala zapobiec dyskomfortowi podczas jego podawania. Zaleca się sondowanie szpary ozębnej sondą periodontologiczną, co pozwala określić nie tylko głębokość szpary ozębnej, ale też skuteczność znieczulenia powierzchniowego.
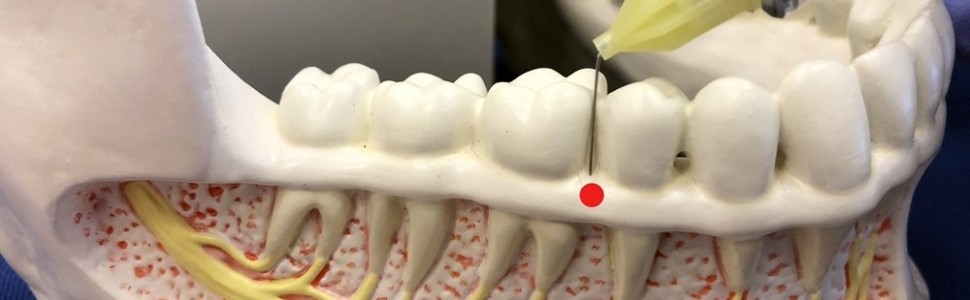
Umiejscowienie igły: igłę wprowadzamy w przestrzeni międzyzębowej na szczycie brodawki do kontaktu z kością. W przestrzeni mezjalno-dystalnej równolegle do osi korzenia, a w przestrzeni przedsionkowo-językowej 15-30° w stosunku do osi korzenia (przypomina to umieszczenie sondy periodontologicznej podczas badania głębokości szczeliny dziąsłowej) (ryc. 3).
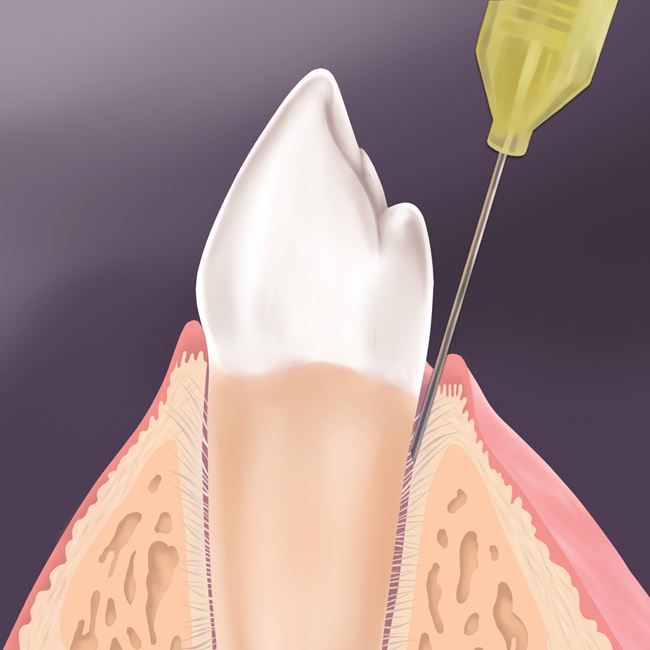
Miejsce docelowe: dno bruzdy dziąsłowej (wsuwamy igłę na głębokość maksymalnie 1-3 mm).
WAŻNE: Igłę wprowadzamy ścięciem w kierunku powierzchni korzenia (dzięki temu unikniemy uszkodzenia cementu korzenia).
Igłę wprowadzamy do osiągnięcia dna bruzdy dziąsłowej, obserwując jednocześnie opór tkanek na panelu kontrolnym. Opór na wskaźniku LED powinien znajdować się w połowie skali, co wskazuje na prawidłowe umieszczenie igły w przestrzeni ozębnowej (w przypadku dzieci, u których ozębna jest szersza, uzyskujemy mniejszy opór na skali).
Jeżeli dziąsłowa brodawka międzyzębowa jest ciasna, należy odsunąć igłę od językowej czy policzkowej powierzchni zęba, jednocześnie utrzymując ją zgodnie z długą osią zęba.
Po wyczuciu oporu dna bruzdy dziąsłowej wycofujemy igłę o około 1 mm i obracamy otworem w kierunku kości ściany zębodołu, tak aby zapewnić lepsze wchłanianie anestetyku (ryc. 4).
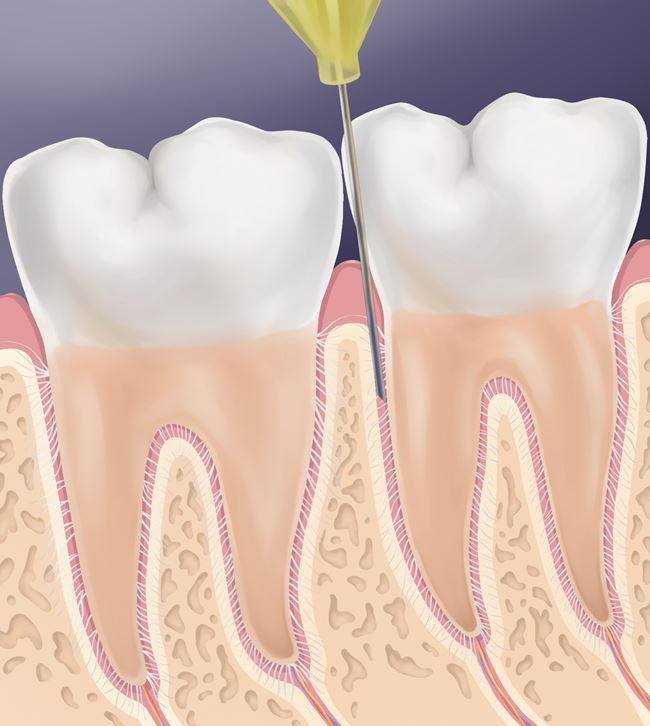 Ryc. 4. Obrót igły w kierunku kości.
Ryc. 4. Obrót igły w kierunku kości.
Deponujemy 0,2 ml roztworu znieczulającego na korzeń zęba. W ciągu 20 sekund w każdym miejscu deponujemy 0,2 ml, upewniając się, czy występuje zbielenie. Podanie większej ilości środka nie zwiększa skuteczności znieczulenia!
Podczas iniekcji powinien się pojawiać delikatny opór stawiany przez tkanki oraz widoczne anemizacja/zbielenie dziąsła w miejscu wkłucia.
Objawy znieczulenia śródwięzadłowego: obwodowe zbielenie tkanki, niedokrwienie dziąsła brzeżnego i związanego. Jeżeli nie dochodzi do zbielenia może to oznaczać wypływ płynu i konieczność głębszej penetracji igły lub wkłucia w innym miejscu.
Jeżeli pojawia się zbielenie i nie występuje wypływanie płynu ze szczeliny dziąsłowej należy kontynuować podawanie (ryc. 5).
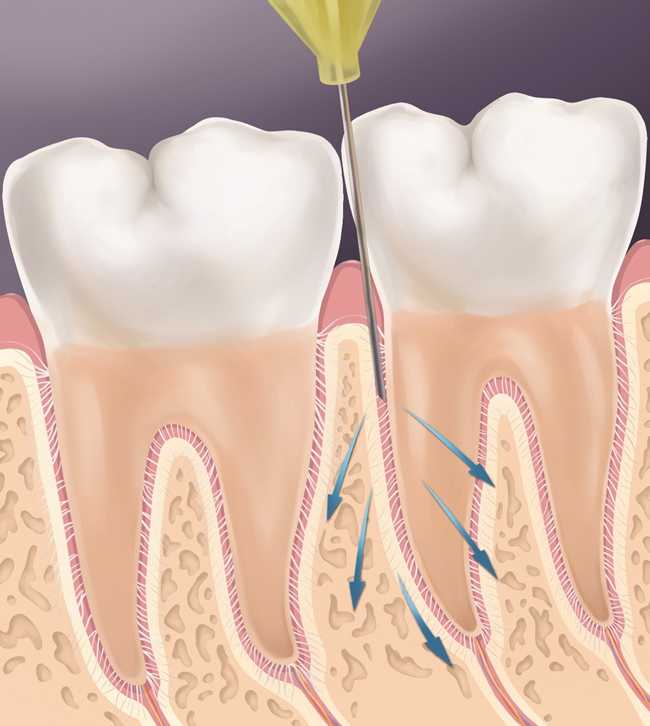 Ryc. 5. Deponowanie anestetyku.
Ryc. 5. Deponowanie anestetyku.
Należy wycofać igłę, a w przypadku zębów wielokorzeniowych powtórzyć czynność dla pozostałych korzeni.
Znieczulenie następuje w ciągu 15-30 sekund i utrzymuje się przez 30-60 minut.
Ogólne zalecenia przy wykonywaniu znieczuleń śródwięzadłowych
- Znieczulenie powierzchniowe miejsc iniekcji.
- Wprowadzenie igły do szczeliny dziąsłowej (kąt wprowadzenia jak przy sondowaniu szczeliny dziąsłowej) do uzyskania poziomu kości.
- Utrzymywanie kontaktu igły z zębem, tak aby nie doszło do zbyt głębokiej penetracji w tkanki miękkie, szczególnie od strony językowej.
- Utrzymanie stałego, silnego i powolnego podawania anestetyku (zbielenie powinno obejmować dziąsło związane i brzeżne).
- Jeżeli występuje zbielenie tkanek dziąsła i nie obserwuje się wypływania płynu, następuje efektywna depozycja anestetyku.
- Na jeden punkt wkłucia nie należy podawać większej dawki niż zalecana.
- Po podaniu 0,2 ml w jednym miejscu można rozpocząć podawanie znieczulenia w kolejnym miejscu wkłucia (idealnie, jeżeli wystąpiło już w tym obszarze zbielenie tkanki dziąsła).
- Nie należy wkłuwać się ponownie w to samo miejsce oraz wkłuwać igły blisko w sąsiadujących punktach (martwica brodawki dziąsłowej).
- Rekomendowane miejsca wkłucia dla zębów jednokorzeniowych (1, 2), dla zębów wielokorzeniowych (3, 4) (ryc. 6).
- Wkłucie igły w odcinku środkowym powierzchni językowej/policzkowej może doprowadzić do odłamania lub martwicy cienkiej w tej okolicy blaszki kostnej.
- Znieczulenia nie należy wstrzykiwać bezpośrednio w tkanki zakażone lub objęte ostrym procesem zapalnym.
- Aby właściwie wykonać znieczulenie śródwięzadłowe, należy znać odpowiednie punkty wkłucia.
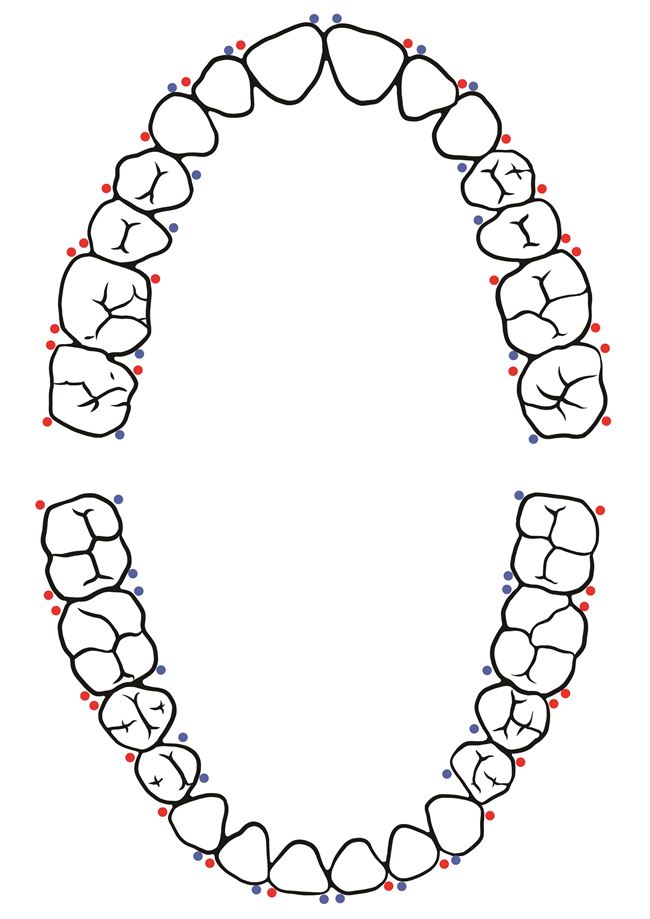
(schemat: kolor czerwony punkty podstawowe, kolor niebieski – punkty dodatkowe).
Rekomendowane miejsca wkłucia
Punkty podstawowe:
Na powierzchniach przedsionkowych:
- Zęby sieczne – dystalnie (ryc. 7).
- Zęby przedtrzonowe i trzonowe – mezjalnie i dystalnie (ryc. 8 i 9).
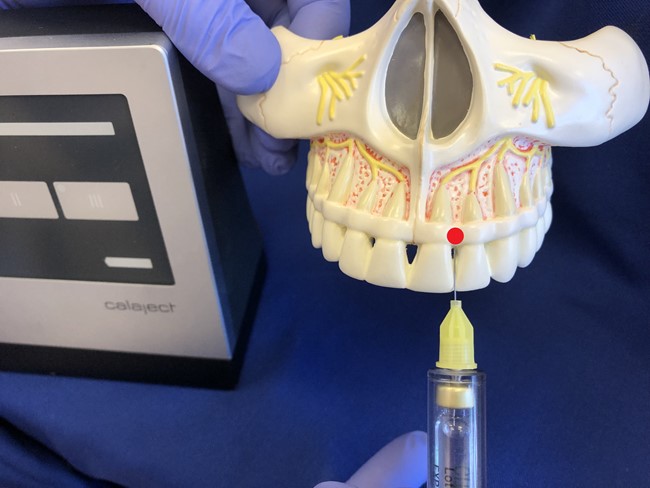 Ryc. 7. Podstawowy punkt wkłucia - ząb sieczny przyśrodkowy lewy 21: dystalnie.
Ryc. 7. Podstawowy punkt wkłucia - ząb sieczny przyśrodkowy lewy 21: dystalnie.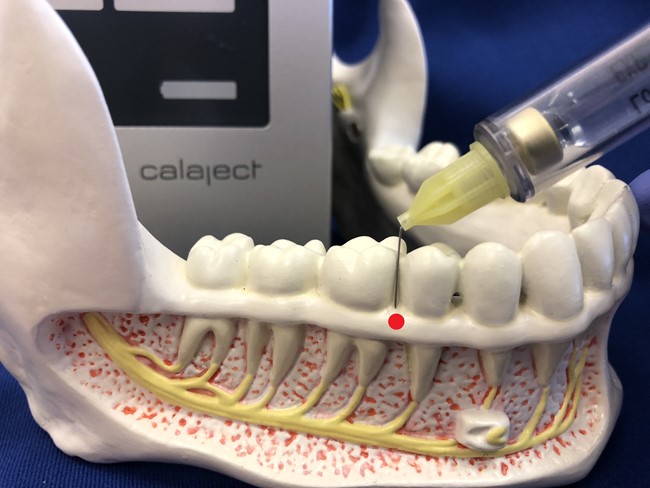
Ryc. 8. Podstawowy punkt wkłucia - ząb trzonowy 46: mezjalnie.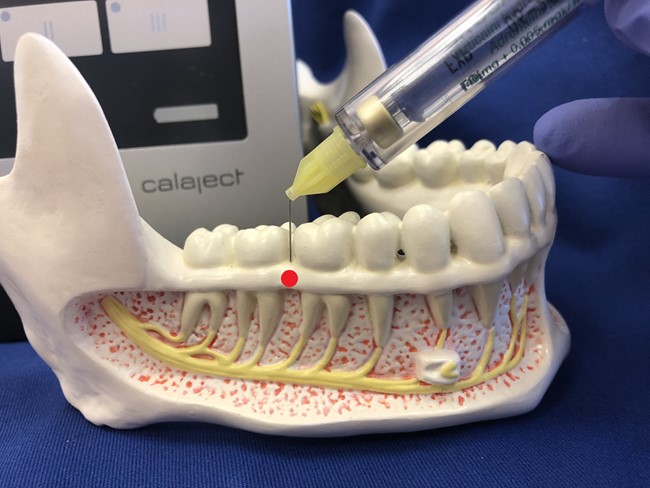
Ryc. 9. Podstawowy punkt wkłucia - ząb trzonowy 46: dystalnie.
Punkty dodatkowe:
Kiedy nie uzyskuje się dostatecznego znieczulenia lub przy przedłużającym się zabiegu (ryc. 10):
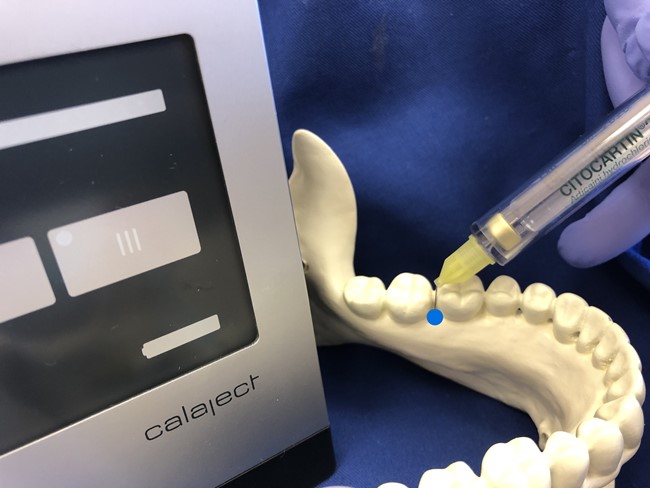 Ryc. 10. Dodatkowy punkt wkłucia - ząb trzonowy 37: mezjalnie.
Ryc. 10. Dodatkowy punkt wkłucia - ząb trzonowy 37: mezjalnie.
W przypadku trudności z ustawieniem igły w pewnych okolicach (np. dystalnie do drugiego lub trzeciego zęba trzonowego) możliwe jest zagięcie igły. Ponieważ igła nie zagłębia się w tkanki na więcej niż kilka milimetrów (1-3 mm), zginanie jej nie jest tak ryzykowne jak przy innych technikach znieczuleń (ryc. 11 i 12). Zagięcie igły przy podawaniu znieczulenia w okolicy zębów trzonowych - ryc. 12 i 13.
Ryc. 11. Zagięcie igły.
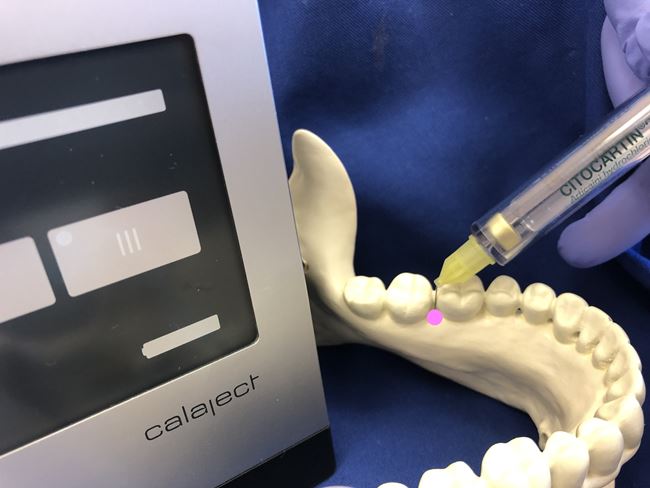
Ryc. 12. Punkt wkłucia od strony językowej.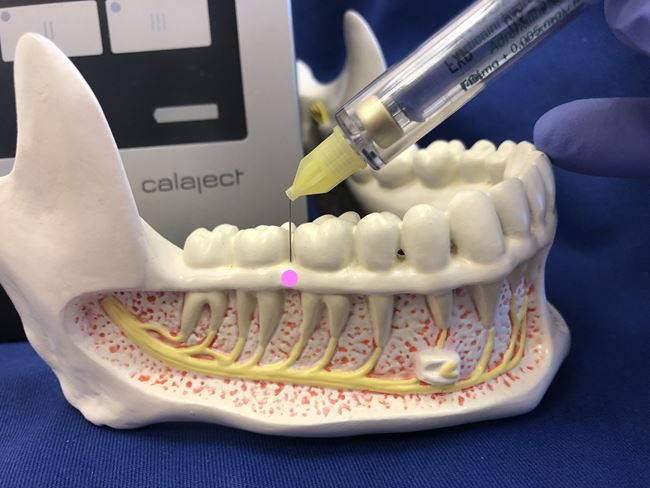
Ryc. 13. Punkt wkłucia od strony policzkowej.
Zalety znieczulenia PDL z zastosowaniem systemu komputerowego:
- bezbolesność podawania dzięki odpowiedniej stałej prędkości fizjologicznej,
- bezpieczeństwo tkanek i zmniejszenie ryzyka powikłań dzięki systemowi kontroli ciśnienia i oporu tkanek,
- pomoc w lokalizacji igły w szczelinie dziąsłowej w oparciu o sygnalizację oporu tkanek,
- wyższa skuteczność podawania i możliwość stosowania mniejszych dawek – dzięki odpowiedniej prędkości anestetyk dyfunduje do kości i wchłania się, nie wyciekając z przestrzeni ozębnowej.
Rzadko występujące dolegliwości pozabiegowe po znieczuleniach śródwięzadłowych to utrzymujący się przez 2-3 dni niewielki dyskomfort oraz nadwrażliwość zębów podczas nagryzania pokarmów lub wzmożona reakcja na opukiwanie.
Postępowanie w przypadku wystąpienia tych objawów polega na stosowaniu zimnych okładów oraz unikaniu nagryzania na twarde pokarmy.
Dyskusja
Znieczulenia śródwięzadłowe pozwalają osiągnąć poziom znieczulenia odpowiedni dla większości sytuacji klinicznych w stomatologii. O sukcesie znieczulenia decyduje szereg czynników, m.in. doświadczenie kliniczne, zmienność anatomiczna, dobór odpowiedniego środka znieczulającego, techniki i instrumentarium (1-3).
Skuteczność znieczulenia śródwięzadłowego opisywana w piśmiennictwie to 58-100% w zależności od rodzaju zabiegu: wyższa jest skuteczność w zabiegach periodontologicznych, chirurgii i stomatologii zachowawczej niż w endodoncji (4).
Na podstawie danych z piśmiennictwa skuteczność znieczuleń śródwięzadłowych wynosi 58-100% (3, 4). W badaniach Kauffmana i wsp. wykazano 95% skuteczności tego znieczulenia podczas zabiegów chirurgicznych i 90% podczas amputacji miazgi. Efekt analgetyczny był zależny od rodzaju znieczulanego zęba. Niższą skuteczność uzyskano w przypadku kłów i wynosiła ona 49% w badanej grupie. Jest to najprawdopodobniej związane z długością korzeni tych zębów. Zęby sieczne, przedtrzonowe i trzonowe wykazywały skuteczność znieczuleń PDL na podobnym poziomie, przy czym zęby w szczęce wyższą niż w żuchwie, co jest związane z budową kości (5).
Johnes podaje 99% skuteczność znieczuleń wykonanych tą właśnie metodą u 1688 pacjentów (6). Na podstawie badań przeprowadzonych przez Ciesielskiego (2002), stwierdzono dobrą skuteczność znieczulenia śródwięzadłowego u 75% pacjentów (7).
Badania większości autorów wskazują, że znieczulenie śródwięzadłowe jest najbardziej skuteczne przy ekstrakcjach (Malamed 100% skuteczności, Miller 98,4% skuteczności), a najmniej skuteczne przy zabiegach endodontycznych (Malamed 60% skuteczności, Miller 72% skuteczności) (3, 8).
Wprowadzenie na rynek systemów do komputerowo kontrolowanych iniekcji umożliwia przeprowadzanie znieczuleń śródwięzadłowych bez manualnie generowanego nadmiernego ciśnienia i prędkości. Komputer utrzymuje stały powolny przepływ anestetyku (około 180 s dla ampułki 1,7 ml). Jest to 3-krotnie mniejsza prędkość niż rekomendowana maksymalna prędkość dla innych iniekcji i jest preferowaną prędkością dla takich tkanek typu 3 jak ozębna (9). Uzyskane w systemie Calaject niskie ciśnienie i wolny przepływ płynu dają możliwość uzyskania większej penetracji anestetyku i dzięki temu skutecznego znieczulenia. Dodatkowo niskie ciśnienie i niska prędkość podawania często powodują brak konieczności stosowania znieczulenia powierzchniowego. Zaletą stosowania znieczulenia śródwięzadłowego z wykorzystaniem systemu komputerowego Calaject jest m.in. kontrolowana prędkość i ciśnienie deponowania płynu, użycie małej dawki środka znieczulającego, wyłączenie ośrodków bólowych w pojedynczych zębach, zapobieganie rozprzestrzeniania się znieczulenia na sąsiednie zęby oraz okoliczne tkanki, jak to ma miejsce w efekcie znieczulenia nasiękowego lub przewodowego wykonanych metodami konwencjonalnymi (10).
Wnioski
Wykorzystanie znieczulenia śródwięzadłowego do zabiegów stomatologicznych pozwala na uzyskanie satysfakcjonującego stopnia analgezji przy niewielkim obszarze znieczulenia okolicznych tkanek oraz nikłych doznaniach bólowych związanych z aplikacją anestetyku.
Wprowadzenie komputerowo kontrolowanych systemów podawania znieczuleń umożliwia wykonywanie znieczuleń śródwięzadłowych z bezpieczną prędkością i ciśnieniem, odpowiadającymi biologicznej charakterystyce tkanek ozębnej oraz pozwalającymi uzyskać dostateczną koncentrację anestetyku w okolicy korzenia zęba, a w efekcie wyższą skuteczność znieczulenia.
Aneta Olszewska
Uniwersyteckie Centrum Stomatologii i Medycyny Specjalistycznej, Klinika Wad Rozwojowych Twarzy,
Uniwersytet Medyczny im. K. Marcinkowskiego w Poznaniu
--------------------
PIŚMIENNICTWO
- Quinn C.L.: Injection to anesthetize the difficult tooth. Calif. Dent. Assoc.,1998, 26, 665-667.
- Bassett K.B., DiMarco A.C., Naughton D.K.: Local Anesthesia for Dental Professionals. 2nd ed. Upper Saddle River, NJ. Pearson Prentice Hall, 2014.
- Malamed S.F.: Handbook of Local Anesthesia. 6th ed. St. Louis, Mo. Elsevier Mosby, 2013.
- Shira R.B.: The periodontal ligament (PDL) injection: an alternative to inferior alveolar nerve block. Oral Surg. Oral Med. Oral Pathol.,1982, 53, 117-121.
- Kaufman E., Weinstein P., Milgrom P.: Difficulties in achieving local anesthesia. Am. Dent. Assoc., 1984, 108, 205.
- Johnson T.M., Badovinac R., Shaefer J.: Teaching alternatives to the standard inferior alveolar block in dental education: outcomes in clinical practice. Dent. Educ., 2007, 71, 1145-1152.
- Ciesielski J.: Znieczulenie śródwięzadłowe. As stomatol., 2003, 32-33.
- Moore P.A. i wsp.: Periodontal ligament and intraosseous anesthetic injection techniques: alternatives to mandibular nerve blocks. Am. Dent. Assoc., 2011, 142, 13S-18S.
- Clark T.M., Yagiela J.A.: Advanced techniques and armamentarium for dental local anesthesia. Clin. North Am., 2010, 54, 757-768.
- Ashkenazi M., Blumer S., Eli I.: Effect of computerized delivery intraligamental injection in primary molars on their corresponding permanent tooth buds. J. Paediatr. Dent., 2010, 20, 270-275.