Pacjent z anoreksją
Do mojego gabinetu zgłosiła się 29-letnia kobieta ze zmianami erozyjnymi szkliwa. W wywiadzie pacjentka podała, że od dłuższego czasu przestrzega restrykcyjnej, niskokalorycznej diety i intensywnie uprawia sport. Czy lekarz dentysta może wysnuć podejrzenie anoreksji? Jakie objawy stomatologiczne mogą towarzyszyć temu schorzeniu?
Zaburzenia odżywiania oraz współwystępujące z nimi problemy psychiatryczne mogą wpływać niekorzystnie na stan zdrowia jamy ustnej. Lekarze dentyści mogą stanowić pierwsze ogniwo łańcucha diagnostyczno-terapeutycznego tych potencjalnie śmiertelnych schorzeń.
Wśród zaburzeń odżywiania wywierających najsilniejszy wpływ na stan zdrowia jamy ustnej wymienia się anoreksję i bulimię. Anoreksja jest związana z nieustannym dążeniem do osiągnięcia szczupłej sylwetki poprzez ograniczenie spożycia składników odżywczych w stosunku do zapotrzebowania, co prowadzi do znacznego obniżenia masy ciała. Osoby cierpiące na anoreksję odczuwają strach przed przybraniem na wadze, mają zniekształcony obraz swojego ciała i nie są w stanie zrozumieć powagi swojego stanu. W związku z tym obsesyjnie kontrolują liczbę spożywanych kalorii i rodzaj spożywanego jedzenia, intensywnie ćwiczą, wywołują wymioty i stosują środki przeczyszczające. Jadłowstręt psychiczny występuje częściej u kobiet niż u mężczyzn. Najwięcej zachorowań przypada na drugą dekadę życia.
Rozpoznanie i klasyfikacja anoreksji opiera się na kryteriach DSM-5. W gabinecie stomatologicznym można użyć kwestionariusza SCOFF, będącego powszechnie stosowanym narzędziem do badań przesiewowych w kierunku zaburzeń odżywiania.
Kwestionariusz SCOFF obejmuje następujące pytania:
- Czy zdarzyło Ci się wywołać wymioty z powodu dyskomfortu spowodowanego uczuciem pełności?
- Czy obawiasz się utraty kontroli nad ilością spożywanego jedzenia?
- Czy myślisz, że jesteś gruby(-a), pomimo że inni mówią, że jesteś za chudy(-a)?
- Czy w ciągu ostatnich 3 miesięcy schudłeś(-aś) więcej niż 6 kg?
- Czy problem jedzenia zajmuje najważniejsze miejsce w Twoim życiu?
Przyjmuje się, że uzyskanie dwóch pozytywnych odpowiedzi stanowi podstawę do podjęcia dalszego postępowania diagnostycznego w kierunku anoreksji lub bulimii – zwłaszcza jeśli stwierdzono u pacjenta obiektywne przesłanki sugerujące problem w tym obszarze. Badanie podmiotowe pacjenta z podejrzeniem anoreksji powinno uwzględniać aspekty psychospołeczne, przyjmowane leki i suplementy, a także objawy towarzyszące. Wśród nich wymienia się: zaburzenia rytmu serca, kardiomiopatię, hipotensję, zatrzymanie wzrostu, hipotermię, niskie BMI i utratę masy mięśniowej, karotenodermię, suchość skóry, oraz meszek (lanugo) w rejonie skóry pleców, przedramion i twarzy. Ponadto w przebiegu tego schorzenia mogą pojawić się: osteoporoza, hipogonadyzm, zaparcia, gastropareza, niewydolność nerek oraz zaburzenia neurologiczne i elektrolitowe. Zalecane w tych przypadkach badania laboratoryjne to m.in.: morfologia krwi z rozmazem, parametry metaboliczne, jonogram, koagulogram, TSH, a także badanie moczu. Diagnostyka różnicowa anoreksji obejmuje: celiakię, nadczynność tarczycy, nieswoiste zapalenie jelit, nowotwory złośliwe, cukrzycę, pierwotną niewydolność nadnerczy, gruźlicę, oraz nadużywanie substancji narkotycznych. Leczenie jadłowstrętu psychicznego koncentruje się na rehabilitacji żywieniowej, psychoterapii oraz terapii powikłań.
Zachowania związane z zaburzeniami odżywiania wywierają istotny wpływ na zdrowie jamy ustnej. Co więcej, problemy stomatologiczne mogą być pierwszymi uchwytnymi oznakami zaburzeń odżywiania. Lekarze dentyści mają możliwość wczesnego ich wykrywania, a tym samym – wdrożenia odpowiedniego postępowania.
Wśród problemów stomatologicznych obserwowanych u chorych na anoreksję wymienia się: ubytki erozyjne,
- patologiczne starcie zębów,
- abfrakcję i złamania zębów,
- próchnicę.
Zmiany erozyjne u osób z zaburzeniami odżywiania są zazwyczaj zlokalizowane w rejonie językowych powierzchni przednich zębów szczęki. Anoreksji mogą również towarzyszyć nadwrażliwość zębiny i kserostomia. W związku z nasileniem procesów patologicznych nawet u młodych osób może dochodzić do utraty licznych zębów (tab. I).
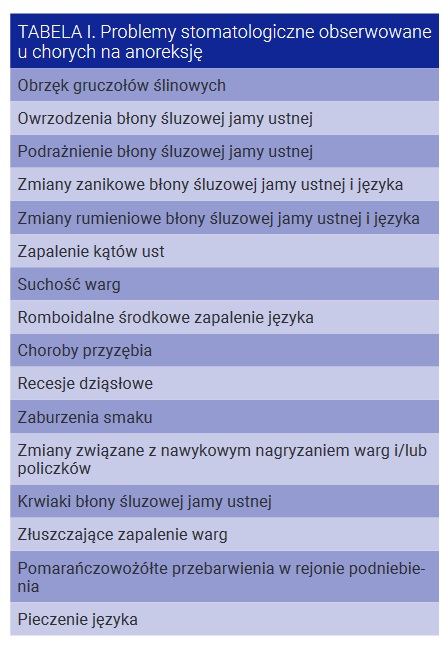
Zmiany rumieniowe oraz owrzodzenia na błonie śluzowej podniebienia miękkiego i gardła mogą być związane z mechanicznym drażnieniem tych okolic podczas prób wywołania wymiotów. W populacji osób dotkniętych jadłowstrętem psychicznym odnotowuje się również niezapalny obrzęk ślinianek przyusznych i, rzadziej, podżuchwowych. Może mieć on jednostronny lub obustronny charakter i rozwijać się w wyniku nadmiernej stymulacji gruczołów ślinowych w odpowiedzi na powtarzające się epizody wymiotów. Edukacja chorych jest kluczowym czynnikiem w rozwiązywaniu tego problemu. Pacjenci powinni zostać poinformowani, że zaprzestanie prowokowania wymiotów jest warunkiem przywrócenia prawidłowej funkcji i wymiarów ślinianek. Stosowanie przez chorych substancji takich jak papierosy w celu tłumienia apetytu może skutkować zmianami w tkankach jamy ustnej związanymi z ekspozycją na dym tytoniowy. Zaobserwowano, że osoby z zaburzeniami odżywiania wykazują nasiloną tkliwość mięśni żucia, a prawie 60% z nich doświadczyło bólu twarzy. W tej grupie mogą pojawiać się również objawy bruksizmu i dolegliwości bólowe ze strony stawu skroniowo-żuchwowego, często nasilane przez nawyk częstego i intensywnego żucia gumy. Dane na temat związku między anoreksją a zdrowiem przyzębia są ograniczone. Niektóre doniesienia nie wykazują różnic w parametrach przyzębia u pacjentów z zaburzeniami odżywiania i populacji ogólnej. Jednakże w piśmiennictwie pojawiają się sugestie na temat predyspozycji do rozwoju zapalenia dziąseł i przyzębia oraz recesji dziąsłowych u chorych. W związku z tym zalecenia dla osób z anoreksją obejmują systematyczne wizyty kontrolne w gabinecie dentystycznym uwzględniające ocenę stanu przyzębia. Istotnym aspektem opieki stomatologicznej nad osobami z zaburzeniami odżywiania jest przeciwdziałanie obsesyjno-kompulsywnym nawykom szczotkowania zębów. Instruktaż higieny jamy ustnej powinien obejmować ograniczenie szczotkowania zębów do trzech razy dziennie oraz zminimalizowanie spożywania kwaśnych pokarmów i napojów. Ważne jest również stosowanie odpowiednich metod oczyszczania przestrzeni międzyzębowych oraz regularne czyszczenie języka. Wskazane jest także unikanie mycia zębów bezpośrednio po wymiotach. W takim przypadku rekomenduje się wypłukanie jamy ustnej roztworem neutralizującym kwasy lub po prostu niegazowaną wodą, a szczotkowanie powinno nastąpić co najmniej godzinę od takiego epizodu. Eksperci sugerują, aby proponować atraumatyczne metody szczotkowania zębów. Korzystne może być stosowanie szczoteczek elektrycznych z czujnikiem siły nacisku. Zaleca się stosowanie past do zębów i/lub płukanek zawierających fluor, najlepiej w połączeniu z jonami cyny. Płukanki nie powinny zawierać alkoholu ze względu na zwiększone ryzyko występowania kserostomii w tej grupie chorych. Przy współistnieniu kserostomii rekomenduje się standardowe metody postępowania w przypadku tego problemu klinicznego. Przeprowadzone w Polsce badania wskazują, że specjaliści w zakresie stomatologii pomimo znajomości ogólnych symptomów anoreksji nadal powinni pogłębiać wiedzę na temat objawów tego schorzenia w rejonie jamy ustnej. Lekarze dentyści mogą rozpoznawać wczesne objawy zaburzeń odżywiania i kierować pacjentów do poradni specjalistycznych, dlatego znajomość pełnego obrazu klinicznego oraz umiejętność zastosowania narzędzi przesiewowych są kluczowe w skutecznym postępowaniu diagnostyczno-terapeutycznym w takich przypadkach.
Joanna Rasławska-Socha
Katedra i Zakład Stomatologii Przedklinicznej i Endodoncji Przedklinicznej PUM w Szczecinie
Piśmiennictwo
- Moore CA, Bokor BR. Anorexia Nervosa [updated 2023 Aug 28]. W: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024.
- Krukowska-Zaorska A, Kot K, Marek E i wsp. Knowledge of oral and physical manifestations of anorexia nervosa among Polish dentists. A cross-sectional study. Front Psychiatry. 2021; 12: 751564.
- Azzam M, Casa-Levine C. Oral effects of eating disorders. Online: https://dimensionsofdentalhygiene.com/article/oral-effects-eating-disorders/ [dostęp: 22.04.2024].
- Grover A. Treating patients with eating disorders. What you need to know. Online: https://www.rdhmag.com/patient-care/article/14280352/treating-dental-patients-with-eating-disorders-what-you-need-to-know [dostęp: 22.04.2024].
- Gividen SL. Eating disorders. A brief overview of the dentist’s role in diagnosis and management. Online: https://www.dentistryiq.com/dentistry/oral-systemic-health/article/14178267/eating-disorders-a-brief-overview-of-the-dentists-role-in-diagnosis-and-management [dostęp:22.04.2024].
- Moazzez R, Austin R. Medical conditions and erosive tooth wear. Br Dent J. 2018; 224(5): 326-332.
- Rangé H, Colon P, Godart N i wsp. Eating disorders through the periodontal lens. Periodontol 2000. 2021; 87(1): 17-31.
- Anderson S, Gopi-Firth S. Eating disorders and the role of the dental team. Br Dent J. 2023; 234(6): 445-449.
- Morgan JF, Reid F, Lacey JH. The SCOFF questionnaire. A new screening tool for eating disorders. West J Med. 2000; 172(3): 164-165.
- Arcelus J, Mitchell AJ, Wales J i wsp. Mortality rates in patients with anorexia nervosa and other eating disorders. A meta-analysis of 36 studies. Arch Gen Psychiatry. 2011; 68(7): 724-731.
- Milosevic A. Eating disorders and the dentist. Br Dent J. 1999; 186(3): 109-113.
- Baranowska B. Zaburzenia zachowania związane z odżywianiem. Cz. I: Jadłowstręt psychiczny łac., ang. anorexia nervosa. Online: https://www.mp.pl/poz/psychiatria/inne_zaburzenia/89830,zaburzenia-zachowania-zwiazane-z-odzywianiem-cz-ijadlowstret-psychiczny-lac-ang-anorexia-nervosa [dostęp:22.04.2024].
- Święcicki Ł (tłum.). Rozpoznawanie i leczenie zaburzeń odżywiania się w podstawowej opiece zdrowotnej. Medycyna po Dyplomie. 2011; 20(7): 43-50.














