MS 2021; 3: 84-87.
A contemporary treatment of an iatrogenic root perforation: a case report.
Evans MD.
J Endod. 2021; 47 (3): 520‑526.
Celem pracy była prezentacja leczenia tak zwanego trudnego przypadku (ząb z obliteracją systemu kanałowego i perforacją korzenia) z wykorzystaniem nowoczesnych urządzeń (mikroskop zabiegowy, CBCT).
Mężczyzna 24‑letni został skierowany na konsultację do gabinetu endodontycznego. Przed 7 miesiącami lekarz dentysta ogólnie praktykujący wykonał leczenie endodontyczne zęba siecznego przyśrodkowego szczęki (12). Pacjent poinformował, że był leczony ortodontycznie, będąc nastolatkiem, a w wieku 18 lat, gdy pił bezpośrednio z butelki, doszło do urazu zębów przednich szczęki wskutek uderzenia butelki łokciem przez inną osobę. Bezpośrednio po urazie ząb 12 był bolesny przy dotyku oraz wykazywał ruchomość. Objawy ustąpiły całkowicie po 7 dniach. Pacjent nie zdecydował się na wizytę u stomatologa. Po kilku latach matka mężczyzny zauważyła, że korona zęba uległa przebarwieniu (stała się bardziej żółta) i zachęciła go do wizyty u stomatologa. Lekarz ogólnie praktykujący, biorąc pod uwagę informacje uzyskane z wywiadu, kalcyfikację kanału oraz zmianę barwy korony zęba, zasugerował leczenie endodontyczne, które ostatecznie przeprowadził podczas dwu wizyt. Bezpośrednio po wypełnieniu kanału pacjent stwierdził obrzmienie na wysokości dna kieszonki dziąsłowej. Pacjent nie skarżył się jednak na jakiekolwiek dolegliwości bólowe, jednak występujący obrzęk budził u niego obawy. Stomatolog podjął decyzję o skierowaniu pacjenta do specjalisty w celu ewentualnego ponownego leczenia endodontycznego, upatrując przyczynę dolegliwości w reinfekcji systemu kanałowego. Badanie wykonane w gabinecie endodontycznym wskazało dobrą higienę jamy ustnej; głębokość kieszonek dziąsłowych była prawidłowa. Wynik badania wrażliwości zębów sąsiednich nie budził zastrzeżeń. Korona zęba 12 była bardziej żółta w porównaniu z zębami sąsiednimi, jednak nie było to uciążliwe dla pacjenta. Badanie kliniczne wykazało obecność zgrubienia na wysokości wierzchołka korzenia o średnicy 4 mm, któremu nie towarzyszyły objawy zapalne. Zdjęcie rentgenowskie wykazało nieznaczne niedopełnienie kanału; nie stwierdzono ewidentnego zapalenia okołowierzchołkowego, które mogłoby być przyczyną zgrubienia. Diagnostyka uzupełniona o badanie CBCT wykazała perforację wargowej ściany korzenia około 5 mm poniżej brzegu wyrostka zębodołowego. Materiał wypełniał sztuczny kanał w obrębie korony i części koronowej korzenia i wnikał w tkanki miękkie na głębokość kilku milimetrów, natomiast kanał właściwy był nietknięty. Jego światło było częściowo zobliterowane. Ponownie wykonano ocenę wrażliwości miazgi i przy braku reakcji na zimno stwierdzono wrażliwość na prąd faradyczny porównywalną z reakcją zębów sąsiednich.
Uznano, że twardy obrzęk na wysokości wierzchołka spowodowany jest materiałem wprowadzonym do tkanek otaczających korzeń, a nie infekcją systemu kanałowego. Natomiast zwężenie kanału korzeniowego w wyniku odłożenia w nim złogów uznano za następstwo urazu doznanego przed laty.
Omówiono możliwości leczenia, informując pacjenta o potrzebie usunięcia materiału przepchniętego do tkanek przyzębia. Poinformowano go, że w związku z obliteracją komory jest szansa na usunięcie materiału od strony korony z jednoczesnym zamknięciem perforacji bez konieczności leczenia endodontycznego. Nie wykluczono jednak, iż w trakcie zabiegu może okazać się konieczna interwencja chirurgiczna oraz leczenie kanałowe.
Podczas pierwszej wizyty, po wykonaniu znieczulenia miejscowego, założono koferdam i stworzono dostęp do jamy zęba, co pozwoliło zidentyfikować umiejscowienie perforacji. Perforacja, wielkości 2‑3 mm była położna wargowo około 4‑5 mm poniżej szyjki zęba. Poza zniszczoną ścianą korzenia uwidoczniono także kanał wypełniony złogami. Sondowanie zgłębnikiem endodontycznym potencjalnego wejścia do kanału spowodowało odsłonięcie miazgi, więc podjęto decyzję o leczeniu endodontycznym. Długość roboczą określono endometrycznie, potwierdzając ją dodatkowo zdjęciem pomiarowym. Kanał opracowano za pomocą narzędzi rotacyjnych, poszerzając go przyszczytowo do rozmiaru 35/04. W trakcie opracowania kanał płukano obficie 4‑procentowym roztworem podchlorynu sodu. Następnie kanał czasowo wypełniono pastą wodorotlenkowo‑wapniową i szczelnie zamknięto ubytek (Cavit + cement szkło‑jonomerowy). Ponieważ przepchnięty materiał stanowił kruchy ćwiek gutaperkowy, podjęto decyzję o jego usunięciu od zewnątrz po chirurgicznym odsłonięciu perforacji. Zanim jednak wykonano zabieg chirurgiczny, dokończono leczenie endodontyczne. Tak jak podczas pierwszej wizyty, wykonano znieczulenie nasiękowe, a następnie założono koferdam i po usunięciu czasowego wypełniania obficie wypłukano kanał 15‑procentowym roztworem EDTA, a następnie 4‑procentowym roztworem NaOCl. W dalszej kolejności osuszono kanał sączkami papierowymi i ostatecznie wypełniono gutaperką i pastą AH Plus. Dostęp do jamy zęba i ubytek w koronie odtworzono światłoutwardzalnym cementem szkło‑jonomerowym. Po tygodniu wykonano zabieg chirurgiczny. W znieczuleniu miejscowym odwarstwiono płat śluzowkowo‑okostnowy i usunięto przepchnięty materiał wraz z obrastającą go tkanka włóknistą. Gutaperkę w miejscu perforacji usunięto ultradźwiękami, a ubytek w korzeniu wypełniono materiałem ProRoot MTA White. Następnie płat reponowano i założono szwy chirurgiczne. Badanie kontrolne przeprowadzone po 2 tygodniach wykazało prawidłowe gojenie. Kolejne badanie kontrolne odbyło się po 2 latach od wykonania zabiegu. Pacjent nie skarżył się na jakiekolwiek dolegliwości ze strony leczonego zęba. Zdjęcie rentgenowskie wykazało prawidłowy stan tkanek przyzębia.
Opracował: dr n. zdr. Włodzimierz Dura
Katedra i Zakład Stomatologii Zachowawczej
Przedklinicznej i Endodoncji Przedklinicznej
PUM w Szczecinie
Komentarz
Przedstawiony przypadek ponownego leczenia endodontycznego zęba z perforacją korzenia zasługuje na uwagę i zainteresowanie Czytelnika „Magazynu Stomatologicznego”.
Pierwszy z operatorów niekoniecznie podjął dobrą decyzję, sugerując pacjentowi leczenie endodontyczne. Obecnie uważa się, że kalcyfikacja kanału korzeniowego po urazie nie jest bowiem bezwzględnym wskazaniem do leczenia endodontycznego. Podejmując się leczenia, operator nie wziął także pod uwagę faktu, że jest ono zdecydowanie trudniejsze od typowego ze względu na obliterację komory i częściową kalcyfikację kanału korzeniowego. Ostatecznie spowodował perforację, nie zdając sobie z tego sprawy.
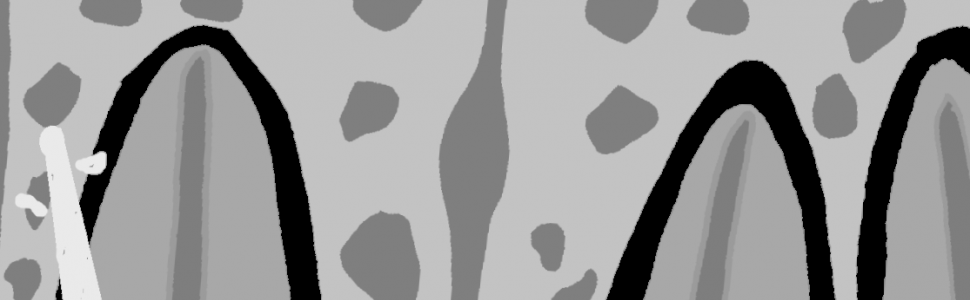
Na kontrolnym zdjęciu rentgenowskiemu wykonanym po wypełnieniu kanału nie rozpoznał perforacji, choć należy przyznać, iż było to dość trudne. Wynikało z faktu, iż operator wypreparował sztuczny kanał w osi właściwego kanału korzeniowego i w związku z tym po jego wypełnieniu obraz materiału umieszczony w kanale perforacyjnym nałożył się na obraz kanału naturalnego (ryc. 1A). Oczywiście doświadczony diagnosta prawdopodobnie zauważyłby niewielkie ilości uszczelniacza poza zarysem kanału i w celu pogłębienia diagnostyki wykonałby zdjęcie rentgenowskie w projekcji skośnej (ryc. 1B), która uwidoczniłaby perforację, lub zdecydowałby się na wykonanie badania CBCT, które wnosi zdecydowanie więcej informacji niż zdjęcie zębowe (ryc. 2A, B). Taką decyzję podjął zresztą endodonta, który wykonał CBCT. Badanie wykazało wypełniony materiałem sztuczny kanał perforacyjny położny dowargowo od nietkniętego kanału naturalnego. Ponieważ wynik badania wrażliwości miazgi prądem faradycznym nie różnił się od zębów sąsiednich, endodonta poinformował pacjenta, że ponowne leczenie może ograniczyć się wyłącznie do usunięcia gutaperki i zamknięcia perforacji. Ostatecznie jednak nie udało się uniknąć leczenia endodontycznego, a ze względu na trudności usunięcia gutaperki od strony jamy zęba wykonano zabieg chirurgiczny i usunięto ją od zewnątrz.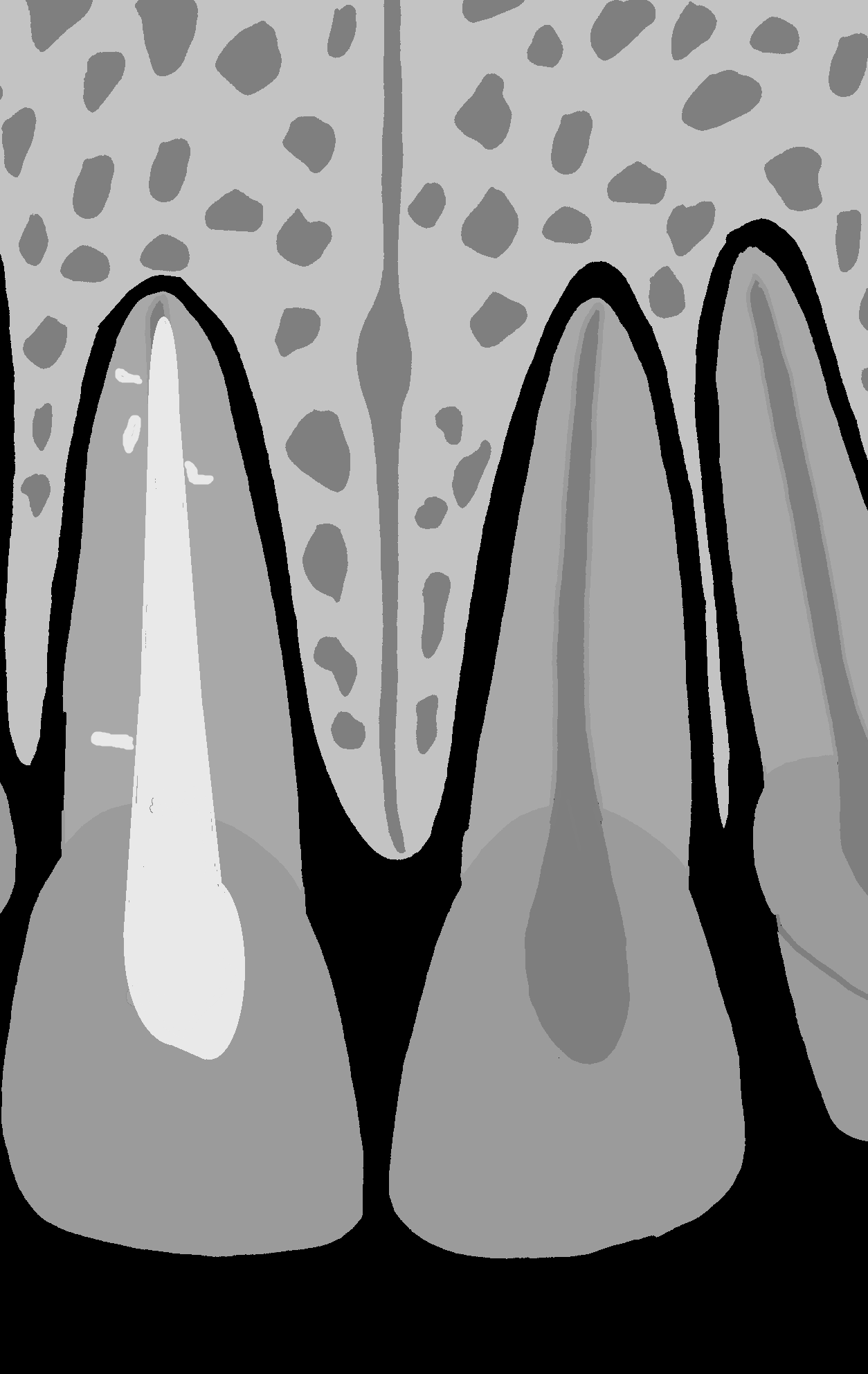
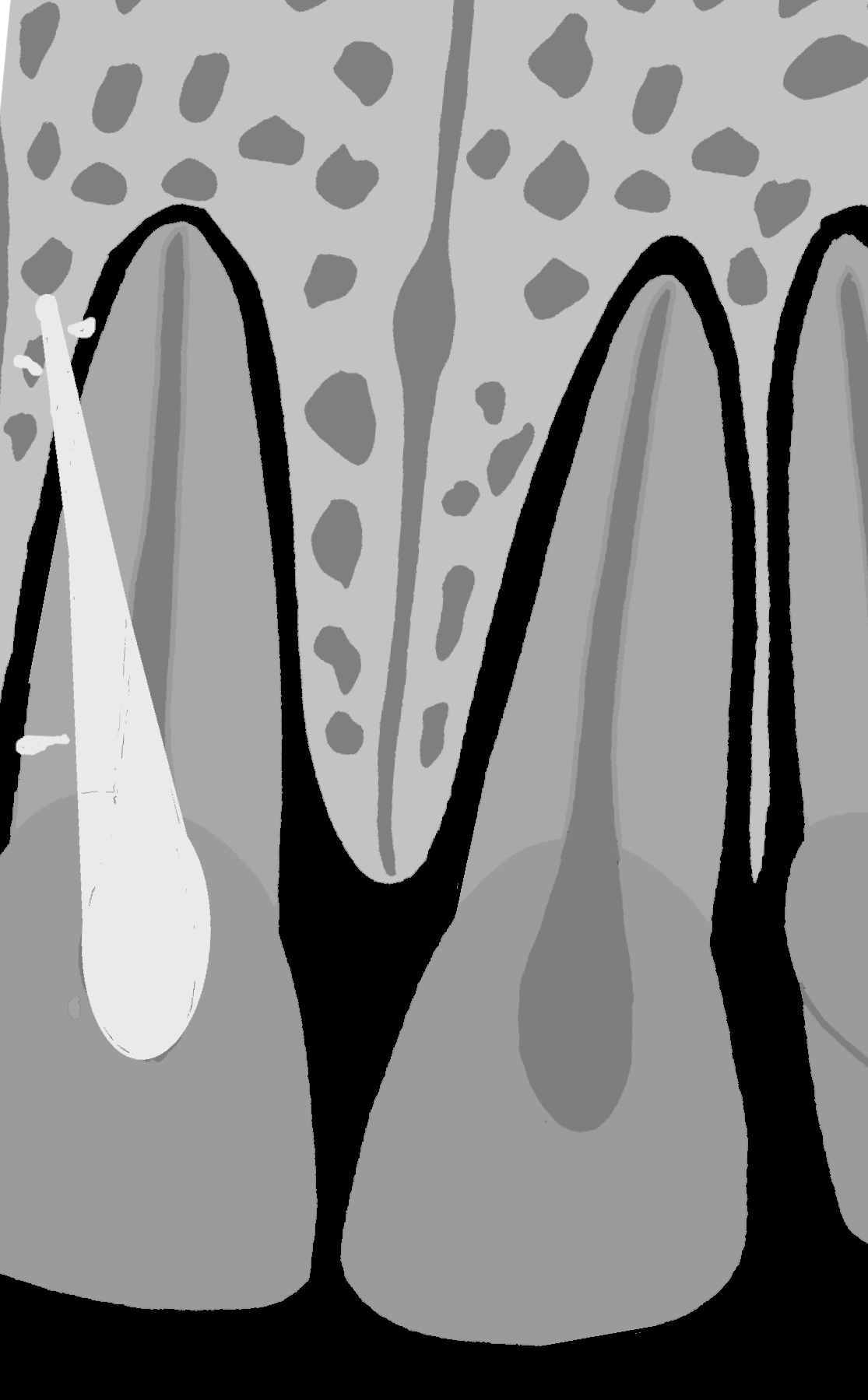
Ryc. 1. Możliwości diagnostyczne wewnątrzustnego zdjęcia zębowego. A. Zdjęcie wykonane w projekcji ortoradialnej. Obraz radiologiczny ćwieka gutaperkowego nakłada się na obraz światła kanału korzeniowego, co może sugerować prawidłowo wykonane leczenie endodontyczne. Wątpliwości budzą niewielkie ilości uszczelniacza poza zarysem wypełnienia. B. Zdjęcie wykonane w projekcji skośnej, które uwidacznia kanał perforacyjny wypełniony materiałem oraz nietknięty kanał właściwy.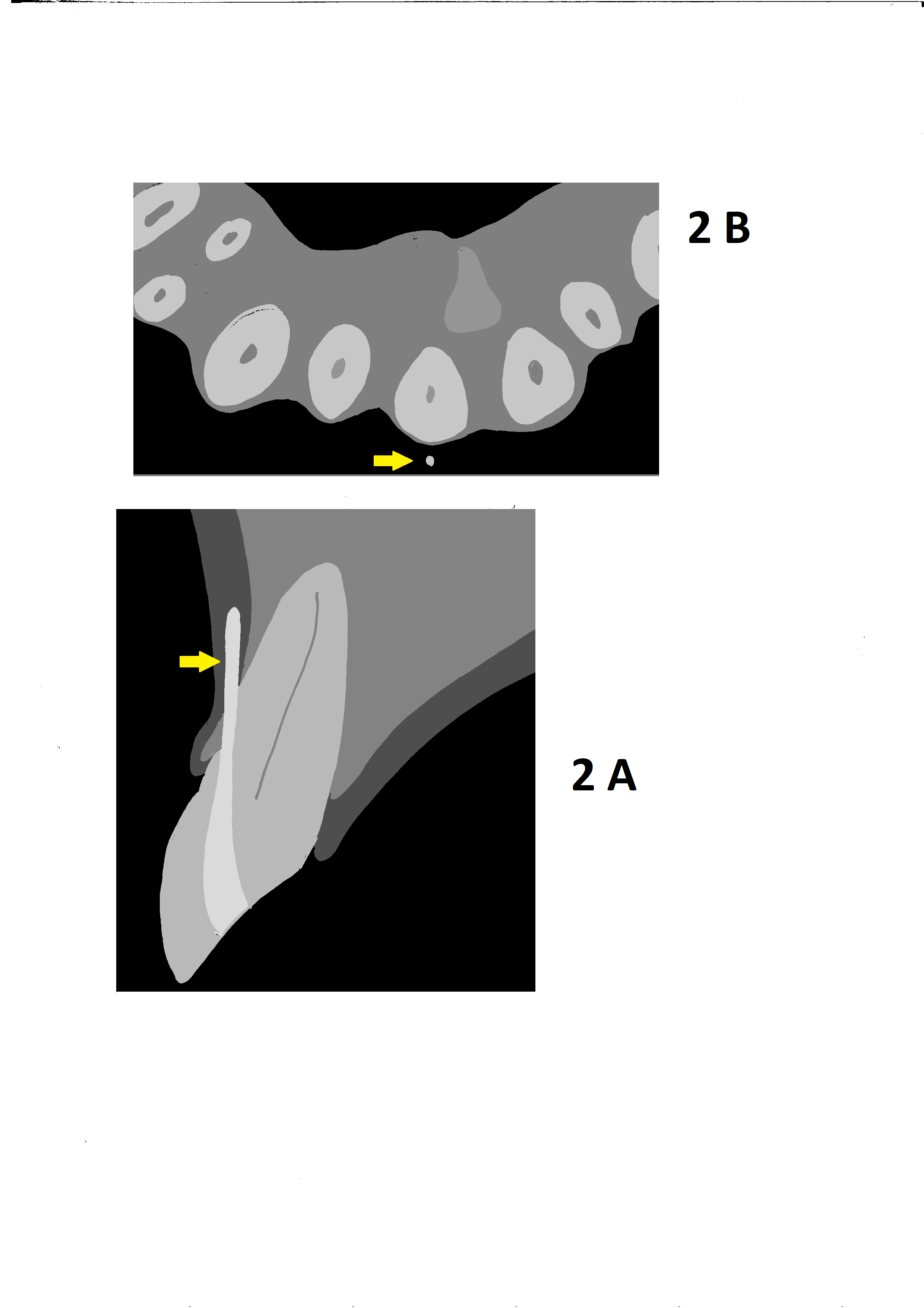
Ryc. 2. Możliwości diagnostyczne CBCT. Badanie rozwiewa wszelkie wątpliwości co do powikłania w postaci perforacji korzenia. A. Skan strzałkowy. B. Skan poprzeczny wykonany dowierzchołkowo od miejsca perforacji. Żółtą strzałką zaznaczono ćwiek gutaperkowy.
Oczywiście do zamknięcia perforacji użyto preparatu typu MTA, który w takich sytuacjach jest materiałem z wyboru. Obecnie lekarze dentyści mają także do dyspozycji syntetyczną bioceramikę (wymagającą mieszania lub w postaci jednej pasty), która jest również skutecznym materiałem bioaktywnym, choć zdecydowanie mniej przebadanym. W odróżnieniu od typowego MTA zakłada się ją łatwiej oraz nie posiada ona w składzie bizmutu, który może być przyczyną przebarwienia tkanek zęba.
Podsumowując prezentowany przypadek należy powiedzieć, iż decydując się na tak zwane trudne leczenie endodontyczne, a takim jest leczenie zębów z obliteracją systemu kanałowego, trzeba mierzyć zamiary na siły. Jak najbardziej pożądana jest dokładana diagnostyka, która często pozwala uniknąć powikłań, a w przypadku ich wystąpienia umożliwia ocenę ich ciężkości i ułatwia zaplanować właściwe leczenie naprawcze.
prof. dr hab. n. med. Mariusz Lipski
Katedra i Zakład Stomatologii Zachowawczej
Przedklinicznej i Endodoncji Przedklinicznej
PUM w Szczecinie
PIŚMIENNICTWO
1. de Cleen M. Obliteration of pulp canal space after concussion and subluxation: endodontic considerations. Quintessence Int. 2002; 33(9): 661‑669.
2. Fuss Z, Trope M. Root perforations: classification and treatment choices based on prognostic factors. Endod Dent Traumatol. 1996; 12(6): 255‑264.
3. Lundberg M, Cvek M. A light microscopy study of pulps from traumatized permanent incisors with reduced pulpal lumen. Acta Odontol Scand. 1980; 38(2): 89‑94.
4. Ngeow WC, Thong YL. Gaining access through a calcified pulp chamber: a clinical challenge. Int Endod J. 1998; 31(5): 367‑371.