Terapię manualną jako jedną z metod fizjoterapii stosuje się w celu leczenia zaburzeń czynności narządu ruchu. Techniki badawcze, diagnostyczne i lecznicze terapii manualnej są z powodzeniem wykorzystywane we wszystkich specjalnościach medycznych zarówno przez fizjoterapeutów, jak i lekarzy. Dysfunkcje narządu ruchu – w tym systemu żuchwowo-gnykowo-czaszkowego (sżgc) – są najczęstszymi przyczynami dolegliwości bólowych, objawów wegetatywnych, ograniczania sprawności poszczególnych stawów, a w konsekwencji całego narządu ruchu (2, 3). Często bywają także przyczyną dolegliwości pozorujących choroby narządów wewnętrznych (np. bólów brzucha, wzdęć czy zaparć, przy zdrowych narządach układu trawiennego). Co ważne, zaburzenia czynności towarzyszą również zmianom strukturalnym i chorobom organicznym (3).
Dysfunkcje różnych struktur narządu ruchu wywołują specyficzne dla siebie objawy chorobowe, które słabo lub wcale nie reagują na leczenie farmakologiczne. Mają one jednak charakter odwracalny, pod warunkiem zastosowania właściwego leczenia czynnościowego, np. terapii manualnej.
W obiektywnych badaniach podstawowych i specjalistycznych nie rozpoznaje się zaburzeń czynności, dlatego odpowiedzialnością za wiele objawów obarcza się zmiany strukturalne. Z podobną sytuacją mamy do czynienia u pacjentów skarżących się na różnorodne objawy w rejonie głowy, twarzy lub zębów, takie jak nadwrażliwość, bolesność zdrowych zębów, bolesność i nadmierne napięcie mięśni żucia, pieczenie, ból oka, objawy bólowe odczuwane głęboko w uchu środkowym, ból w okolicy skroni i inne. W dobie powszechnego dążenia, by sprostać wymaganiom medycyny opartej na faktach (evidence-based medicine – EBM), lekarze specjaliści poszukują obiektywnych przyczyn dolegliwości pacjentów, uznając, że są nimi wyłącznie zmiany strukturalne. W związku z tym wykonywane są badania mające potwierdzić zmiany strukturalne krążka stawowego, strefy dwublaszkowej, wyrostka kłykciowego i innych struktur sżgc lub też pacjenci są odsyłani do lekarzy specjalistów (laryngologów, okulistów czy neurologów) w celu poszukiwania przyczyn morfologicznych, okulistycznych, laryngologicznych i innych.
Kiedy jednak obiektywne przyczyny dolegliwości zostaną wykluczone, lekarz staje przed poważnym wyzwaniem, jakim jest konieczność leczenia pacjenta z niezdefiniowanym problemem zdrowotnym. Wówczas warto przyjąć tezę, że przyczyną objawów są zaburzenia czynności sżgc albo innych struktur narządu ruchu, które wykazują związki przyczynowo-skutkowe z sżgc (ten temat zostanie omówiony w kolejnych artykułach). W tym wypadku lekarz stomatolog może wykorzystać metody badawcze i lecznicze – między innymi – terapii manualnej.
Zaburzenia czynności sżgc najczęściej objawiają się podwyższonym napięciem spoczynkowym mięśni żucia. Parafunkcje, bruksizm – powodują powolny, ale systematyczny wzrost napięcia spoczynkowego i brak zdolności rozluźniania tych mięśni. Przeżycia emocjonalne, w tym nieumiejętność radzenia sobie w trudnych sytuacjach, prowokują specyficzne reakcje narządu ruchu (a zwłaszcza sżgc) występujące często w formie odruchu bezwarunkowego (4-6) (więcej na ten temat w kolejnych artykułach). Wynikające z nieprawidłowych kontaktów zębów zaburzenie koordynacji pracy mięśni przywodzących i odwodzących żuchwę może doprowadzić również do podwyższenia napięcia spoczynkowego oraz do mięśniowej nierównowagi statycznej, zwłaszcza mięśnia skrzydłowego bocznego górnego i bocznego dolnego (7). Podwyższone napięcie spoczynkowe mięśni prowokuje powstawanie w rejonie ich przyczepów pól punktów maksymalnie bolesnych i pól punktów spustowych, zmiany w tkance podskórnej (2, 3), a następnie swoiste dla danej struktury objawy, takie jak uczucie zmęczenia mięśni twarzy, nieprawidłowy tor ruchu żuchwy, trzaski przy ruchach czynnych żuchwy, bóle zdrowych zębów, dolegliwości ze strony uszu i wiele innych.
Postępowanie lekarza stomatologa mające na celu zdefiniowanie źródła dolegliwości (konkretnej struktury anatomicznej narządu żucia)
- Wysłuchanie wywiadu. Skupienie uwagi na objawach, które wykraczają poza najczęściej zgłaszane dolegliwości stomatologiczne, np. ból twarzy, ból oka, ból ucha, mrowienie, pieczenie w obrębie twarzy, ból wyleczonego lub zdrowego zęba itp.
Lekarz stomatolog znający charakterystykę objawową tkanek już na tym etapie może stawiać hipotezy dotyczące zaangażowania konkretnych struktur narządu żucia w proces chorobowy (3).
- Wykluczenie lub potwierdzenie przyczyn morfologicznych ww. objawów, np. stanu zapalnego miazgi zęba i innych.
Jeżeli specjalistyczne badania medyczne, obrazowe i laboratoryjne potwierdzą zmiany morfologiczne zębów, przyzębia lub nieprawidłowości zgryzu, wówczas lekarz stomatolog wdraża znane sobie procedury terapeutyczne. Jeśli wykluczy przyczyny morfologiczne, wówczas może przejść do badania w kierunku zaburzeń czynności. Zmiany morfologiczne najczęściej jednak wywołują także zaburzenia funkcji. W tej sytuacji korzystne jest równoległe wdrożenie leczenia morfologicznego i czynnościowego.
- Badanie czynności sżgc – wykonanie podstawowych testów czynnościowych, np. badania toru ruchu żuchwy, badania objawów akustycznych, pomiaru ruchów czynnych, testów z oporem dla mięśni żucia i innych.
Dodatnie testy czynnościowe, np. trzask w ssż przy odwiedzeniu żuchwy, można potraktować jako test kontrolny (3).
- Badanie aktywności tkankowej przyczepów mięśni żucia, okostnej żuchwy, szczęki, torebki ssż.
Podrażnione struktury zmienione czynnościowo cechują się nadmierną wrażliwością na ucisk. Stosując porównywalną kompresję na przyczepy mięśni po obu stronach, lekarz stomatolog może w łatwy sposób wytypować te, które są bardziej wrażliwe. Podczas palpacji może wywołać ból miejscowy, wypromieniowany albo rzutowany (badanie prowokowaniem). A. Rakowski zaobserwował, że podrażnione struktury łącznotkankowe (np. przyczepy mięśniowe, torebki stawowe, okostna czy więzadła) mają zdolności wytwarzania pól punktów spustowych i maksymalnie bolesnych. Dla osiągnięcia sukcesu terapeutycznego lekarz powinien zająć się terapią struktur łącznotkankowych i nauczyć pacjenta postępowania z mięśniami, czyli stosowania autoterapii (2, 3).
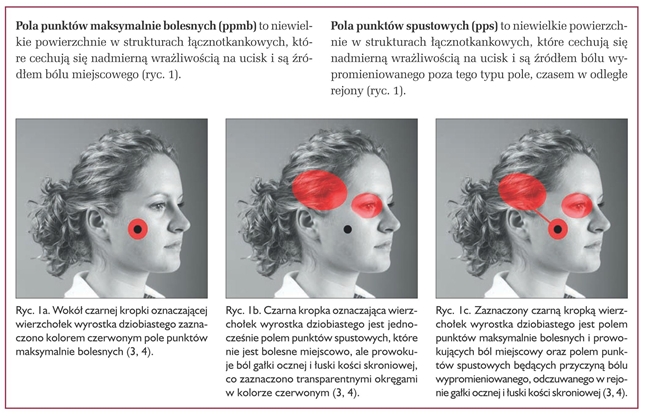
- Zmiany organiczne, strukturalne: zębów, tkanek przyzębia, krążka stawowego, więzadeł ssż itp.
- Zaburzenia funkcjonalne: nieprawidłowe kontakty zębów przeciwstawnych, nieprawidłowe ustawienie wyrostka kłykciowego w panewce ssż, napięcie mięśni, zaburzona koordynacja pracy mięśni.
- Emocjonalność – wpływ emocji pierwotnych na struktury narządu żucia (4, 5).
- Wpływ odległych rejonów narządu ruchu na narząd żucia, np. stawów biodrowych, nierównowaga statyczna miednicy, skrócenie kończyny dolnej, inne (5, 7) (ten temat będzie rozwinięty w kolejnych artykułach).
Charakterystyka objawowa struktur łącznotkankowych narządu żucia – wiedza niezbędna do postawienia hipotez badawczych i wdrożenia terapii skoncentrowanej na aktywnej strukturze
Pracując przez kilkadziesiąt lat z pacjentami cierpiącymi na dolegliwości w obrębie twarzoczaszki A. Rakowski i J. Słobodzian-Rakowska odnotowali specyficzne dolegliwości występujące podczas badania przez prowokowanie przyczepów mięśni żucia oraz okostnej żuchwy i szczęki (ryc. 2-5) (2, 3). Było to możliwe dzięki wykonaniu wielu tysięcy igłoterapii, podczas których pacjenci charakteryzowali rodzaj i topografię bólu.
Objawy chorobowe wywołane zaburzeniami czynności narządu ruchu, w tym sżgc, natychmiast reagują na bodziec leczniczy. Aby jednak mogło to nastąpić, terapeuta musi w odpowiedni sposób zadziałać na strukturę z dostępem do aferencji. Dzięki testowi kontrolnemu terapeuta otrzymuje informację, czy zastosowane w terapii sposoby postępowania są dla pacjenta optymalne. Taki dynamiczny sposób prowadzenia leczenia jest mało znany w klasycznej medycynie, jednak w terapii manualnej jest wykorzystywany z bardzo dobrym skutkiem od wielu lat (3).
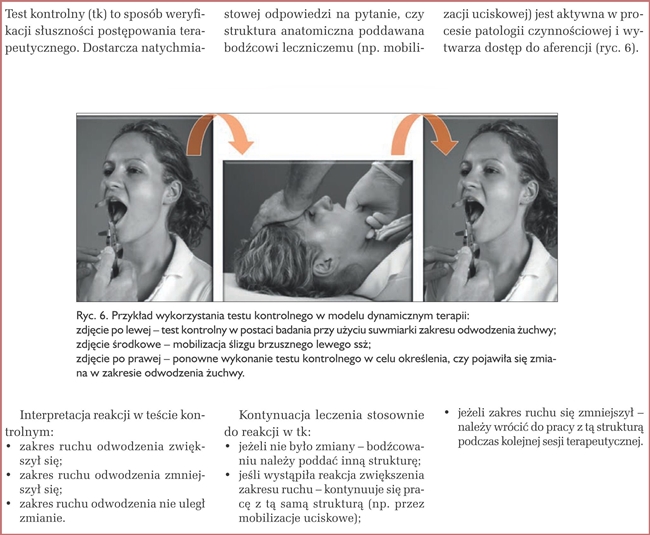
Postępowanie lecznicze według modelu dynamicznego terapii manualnej:
- Określenie testu kontrolnego.
Przykłady najczęściej wykorzystywanych w terapii sżgc testów kontrolnych: nieprawidłowy tor ruchu żuchwy, ograniczenie ruchomości fizjologicznej mierzone obiektywną miarką, objawy akustyczne podczas ruchów żuchwy, ból przy zaciskaniu zębów oraz inne objawy czy dolegliwości, na które skarży się pacjent.
- Wykonanie procedury leczniczej.
W dysfunkcjach sżgc lekarz stomatolog może wykorzystać proste, a zarazem skuteczne techniki terapeutyczne, które nie wymagają dodatkowego sprzętu.
Mobilizacje uciskowe pól punktów spustowych i/lub pól punktów maksymalnie bolesnych (2) mogą być wykonywane zewnątrzustnie i/lub wewnątrzustnie.
Sposób wykonania: opuszkę palca wskazującego ułóż na strukturze łącznotkankowej (przyczep mięśnia, okostna żuchwy lub szczęki, torebka ssż), która wykazuje bolesność (ryc. 7). Naciśnij to miejsce z siłą, która wywoła ból u pacjenta, jednak na tyle łagodnie, aby był przez niego tolerowany. Utrzymaj nacisk z tą samą siłą do czasu, aż pacjent poczuje ulgę (ból się zmniejszy). Wówczas zmień kąt naciskania tego samego pola i powtórz czynność.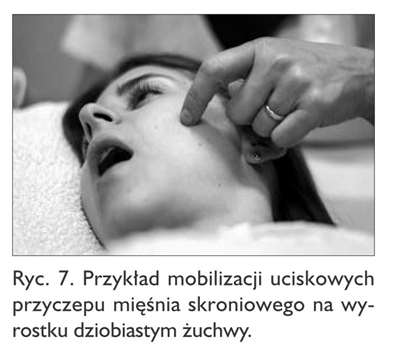
Każde pole punktów spustowych lub maksymalnie bolesnych warto uciskać pod różnymi kątami, dlatego mobilizacje uciskowe trwają kilka minut. Systematyczne powtarzanie mobilizacji uciskowych pól punktów spustowych i pól punktów maksymalnie bolesnych doprowadza do zmniejszenia wrażliwości palpacyjnej danego pola, a następnie do całkowitego wyciszenia patologicznej aktywności. Warto poświęcić czas na edukację pacjenta w tym zakresie. Pacjent wykonuje mobilizacje w domu tak długo, aż dana struktura stanie się niewrażliwa na ucisk. W zależności od stanu pacjenta zajmuje to zwykle kilka dni do kilku tygodni. W stanie ostrym mobilizacje wykonuje się co 2-3 dni, a w stanie podostrym lub przewlekłym codziennie (2-4). Terapia pól punktów spustowych najczęściej wymaga bardziej radykalnych technik, np. igłoterapii.
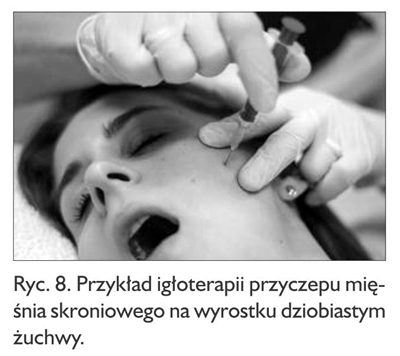
Igłoterapia jest zabiegiem odruchowym, którego celem jest wyciszenie aktywności pól punktów spustowych. Polega na dotykaniu suchą igłą konkretnej struktury łącznotkankowej. Okazuje się, że pole punktów spustowych poddane dotykaniu suchą igłą normalizuje swój stan i przestaje być aktywne, a prowokowane przez nie objawy ustępują (3). Technika ta jest prosta i skuteczna. W obrębie struktur systemu żuchwowo-gnykowo-czaszkowego igłoterapii najczęściej poddawane są:
- okostna wyrostka dziobiastego z przyczepem mięśnia skroniowego (ryc. 8),
- okostna kąta żuchwy i przyczep mięśnia żwacza,
- okostna wyrostka kłykciowego,
- przyczep mięśnia skrzydłowego bocznego dolnego na wyrostku kłykciowym,
- okostna szczęki.
Szczególnie przy pracy z mięśniem skrzydłowym bocznym dolnym, który jest niedostępny dla bezpośredniej palpacji (8), warto wykorzystać igłoterapię. Za pomocą igły wprowadzonej pod odpowiednim kątem poniżej wyrostka jarzmowego żuchwy można dotrzeć do przyczepu mięśnia skrzydłowego bocznego dolnego na wyrostku kłykciowym żuchwy, dzięki czemu natychmiast zmienia się stan czynnościowy tego mięśnia, a objawy ulegają złagodzeniu lub całkowicie ustępują.
Badanie i mobilizacja ślizgów ssż mają na celu uruchomienie stawów, co jest istotne przy ograniczonych ruchach czynnych żuchwy. Staw skroniowo-żuchwowy posiada bogatą grę stawową i można w nim wykonać następujące ślizgi:
- dobrzuszny (ryc. 9) i dogrzbietowy,
- doboczny i dośrodkowy,
- doogonowy (trakcja) i dogłowowy (kompresja),
- obwodzenie.
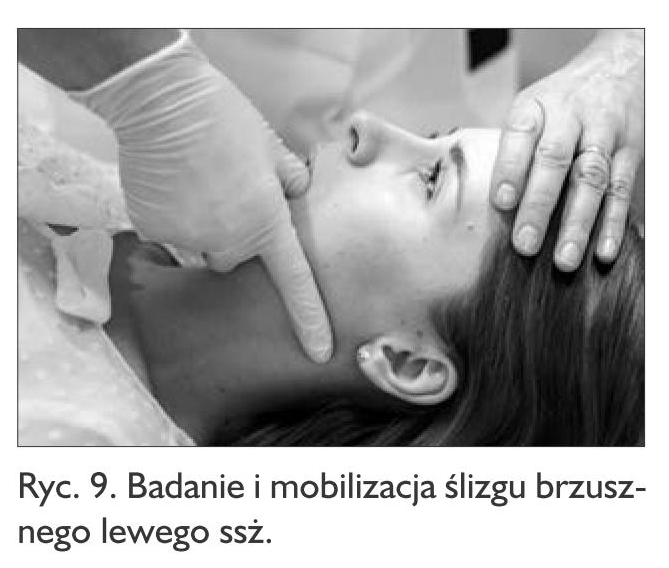
Mobilizacje wykonuje się przez chwyt wewnątrzustny, a jeżeli jest to niemożliwe, np. z powodu zbyt małego odwiedzenia żuchwy lub procesów patologicznych toczących się w obrębie tkanek wewnątrz jamy ustnej – stosuje się chwyt zewnątrzustny. Ocenia się wielkość (zakres) poszczególnych ślizgów, jakość i opór końcowy i porównuje ze stroną przeciwną. Jeżeli ślizg w danym kierunku jest bolesny, wykonuje się mobilizację ślizgu w kierunku przeciwnym. Natomiast jeżeli jest ograniczony oporem, to mobilizuje się go w tym samym kierunku, dążąc do zwiększenia jego zakresu. Manewr mający na celu uruchomienie ssż powtarza się od kilku do kilkunastu razy (2).
- Powtórzenie testu kontrolnego po wykonaniu każdej z technik leczniczych.
Obserwując reakcje w teście kontrolnym, można uzyskać informację, czy dana struktura jest zaangażowana w aktualny proces dysfunkcyjny. Dalsze postępowanie dostosowuje się do tych reakcji (zgodnie z opisem pod ryc. 6).
Kilka godzin po zabiegu mogą pojawić się tzw. reakcje pozabiegowe. U większości pacjentów są one odpowiedzią organizmu na zadane podczas terapii bodźce, np. mobilizacje uciskowe, mobilizacje ślizgów ssż, a szczególnie igłoterapię. Najczęściej jeszcze w gabinecie i tuż po jego opuszczeniu pacjent zgłasza poprawę swojego stanu. W ciągu kilku godzin do trzech dni po zabiegu manualnym mogą jednak wystąpić reakcje niezbyt przyjemne dla pacjenta, takie jak ogólne złe samopoczucie czy nasilenie objawów, które były przyczyną zgłoszenia się do gabinetu (np. bardziej słyszalne trzaski w ssż, większy ból itp.). Reakcje pozabiegowe zawsze się wyciszają, a następnie – w większości przypadków – dochodzi do poprawy samopoczucia. Pacjent powinien być jednak o tym uprzedzony. Podczas kolejnej sesji zabiegowej analizuje się rodzaj, lokalizację i nasilenie reakcji pozabiegowych, tak by wykorzystać je do dalszego postępowania. Przykładowo, jeżeli po igłoterapii okostnej wyrostka dziobiastego pojawi się ból ucha, wówczas zajmujemy się strukturą, która może być odpowiedzialna za ten objaw – mięśniem skrzydłowym bocznym dolnym.
- Edukacja w zakresie autoterapii.
Autoterapia jest procesem niezbędnym, angażującym własną aktywność pacjenta – jego wiedzę, wolę zmian, umiejętności służące dynamizowaniu procesów zdrowienia i utrzymania zdrowia (ryc. 10). Temat ten zostanie obszerniej opisany w następnym artykule.
PIŚMIENNICTWO
2. Rakowski A.: Kręgosłup w stresie. PWN, Poznań 2017.
3. Rakowski A.: Terapia Manualna Holistyczna. Centrum Terapii Manualnej, Poznań 2011.
4. Słobodzian-Rakowska J., Rakowski A.: Terapia Manualna Holistyczna. Rozdział XII. PWN, Poznań 2017.
5. Słobodzian-Rakowska J.: Związek systemu żuchwowo-gnykowo-czaszkowego z reakcjami psychosomatycznymi organizmu. Wykład wygłoszony podczas Konferencji „Synowialny staw skroniowo-żuchwowy”. Warszawa, 10.03.2018.
6. Słobodzian-Rakowska J., Jancelewicz M.: Wykorzystanie łączonych metod postępowania terapeuty manualnego i stomatologa w leczeniu pacjenta z dysfunkcją systemu żuchwowo-gnykowo-czaszkowego – studium przypadku. Referat wygłoszony podczas III Ogólnopolskiej Konferencji Naukowej PTTMH „Dysfunkcje sżgc i ich interakcje z narządem ruchu”. Sierosław, 11.03.2011.
7. Dawson P.E.: Funkcjonalna okluzja, od stawu skroniowo-żuchwowego do projektowania uśmiechu. Materiały szkoleniowe. Poznań 2018.
8. Stratmann U. i wsp.: Clinical anatomy and palpability of the inferior lateral pterygoid muscle. J. Prosthet. Dent., 2000, 83, 548-554.














