Zachowanie żywotności zębów sąsiadujących z dużą torbielą korzeniową usuniętą mikrochirurgicznie – opis przypadku z 4-letnim okresem obserwacji
Elhakim A, Kim S, Kim E i wsp.
Preserving the vitality of teeth adjacent to a large radicular cyst in periapical microsurgery: a case report with 4-year follow-up
BMC. 2021; 21: 382.
W pracy opisano przypadek wyłuszczenia rozległej torbieli korzeniowej metodą mikrochirurgiczną zachowując żywotność zębów sąsiadujących ze zmianą. Wyniki leczenia skontrolowano po 4 latach od zabiegu.
Pacjentka, lat 41, została skierowana do Zakładu Endodoncji Uniwersytetu w Mansoura (Egipt) na konsultację i ewentualne leczenie endodontyczne zęba siecznego bocznego prawego szczęki. Zapalną zmianę okołowierzchołkową wykryto przypadkowo podczas rutynowego badania radiologicznego. Pacjentka nie zgłaszała jakichkolwiek dolegliwości. Skarżyła się wyłącznie na trudności w żuciu pokarmu, co związane było z utratą wielu zębów bocznych. Badanie kliniczne wykazało znaczne zniszczenie próchnicą korony zęba siecznego bocznego prawego szczęki. Badanie palpacyjne nie wykazało bolesności wyrostka okolicy wierzchołka korzenia. Na zaleconym pantomogramie stwierdzono rozległą zmianę zapalną obejmującą również korzenie zębów 11 i 13 (ryc. 1). W badaniu klinicznym nie stwierdzono bolesności ww. zębów podczas opukiwania; również wyrostek na wysokości wierzchołków korzeni nie był bolesny podczas badania palpacyjnego. Natomiast badanie wrażliwości miazgi prądem faradycznym oraz na zimno dało negatywny wynik (brak jakichkolwiek reakcji). Stan przyzębia brzeżnego zębów nie budził zastrzeżeń. Na podstawie badania klinicznego i badań dodatkowych rozpoznano torbiel korzeniową zęba 12. Po rozmowie z pacjentką podjęto decyzję o wyłuszczeniu torbieli. Pacjentka została umówiona na leczenie kanałowe zęba przyczynowego oraz zębów sąsiednich.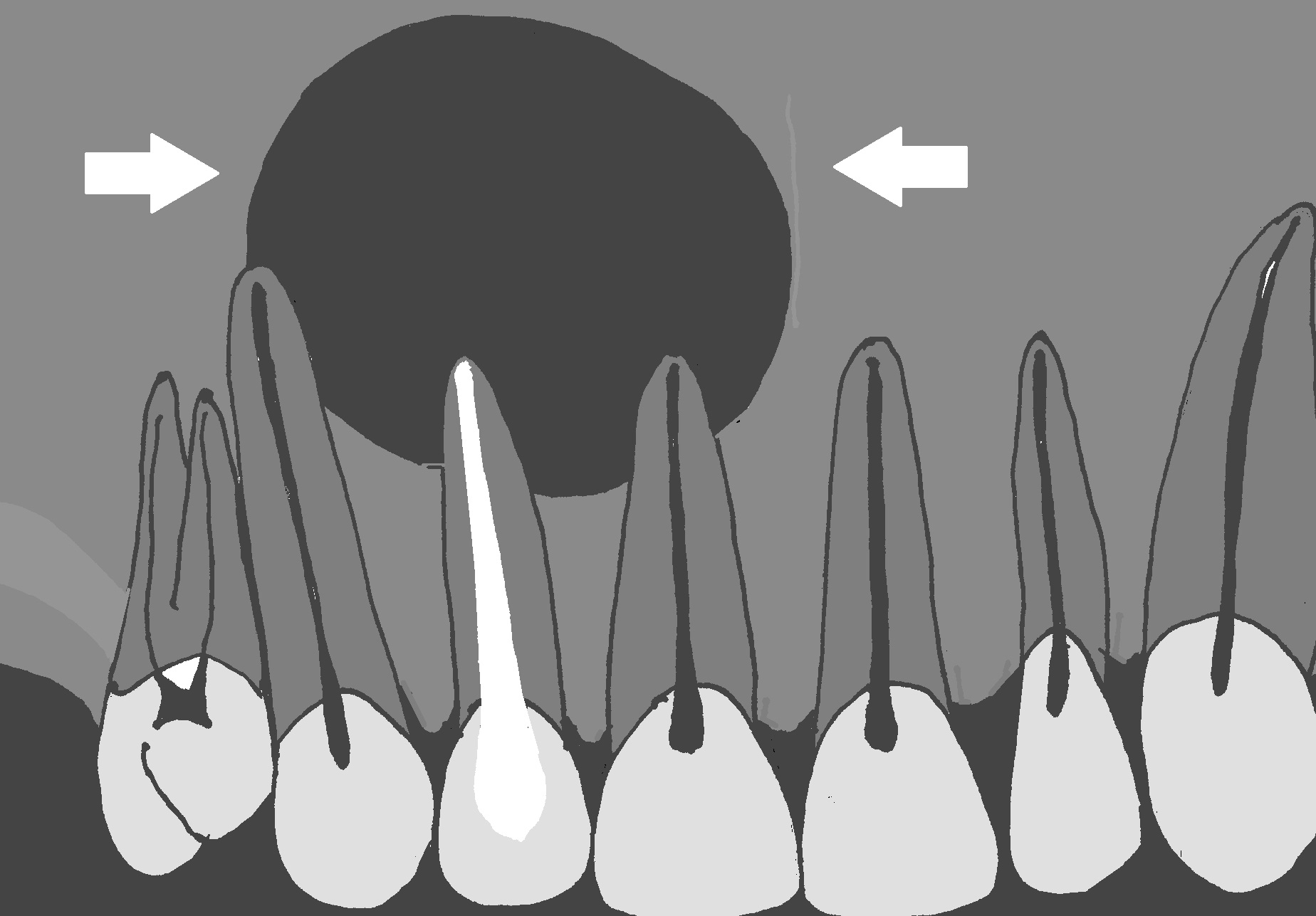
Ryc. 1. Schemat obrazujący opisywaną sytuację kliniczną. Rozległa torbiel (strzałki), poza korzeniem zęba 12, obejmuje także wierzchołki korzeni zębów 11 i 13.
Po uzyskaniu świadomej zgody od pacjentki przystąpiono do trepanacji zęba 12. Nie zdecydowano się na wykonanie znieczulenia spodziewając się w kanale martwej miazgi. Po stworzeniu dostępu do jamy zęba stwierdzono w jej świetle martwą tkankę; typowy dla zgorzeli zapach potwierdził rozpoznanie. Kanał opracowano mechaniczne płucząc obficie jego światło 5,25% podchlorynem sodu. Mimo uzyskania drożności nie stwierdzono w kanale obecności typowego dla torbieli płynu. Kanał wypełniono ostatecznie uszczelniaczem bioceramicznym i gutaperką. Następnie przystąpiono do leczenia endodontycznego zęba 11. Tuż przed strepanowaniem komory odstąpiono od preparacji ze względu na pojawienie się ostrego bólu sugerującego żywą miazgę. Zmieniono wstępną diagnozę i odstąpiono od leczenia kanałowe go zarówno zęba 11, jak i 13, a utracone tkanki zęba siecznego odtworzono materiałem złożonym. Zabieg chirurgiczny wykonano w znieczuleniu 2% lidokainą z epinefryną 1:100 000. Po wykonaniu odpowiedniego nacięcia odsłonięto jamę torbieli; blaszka przedsionkowa wyrostka była zniszczona i nie było potrzeby znoszenia kości. Zmianę ostrożnie wyłuszczono. Badanie histopatologiczne potwierdziło wcześniejszą diagnozę (torbiel korzeniowa). Podczas wyłuszczenia torbieli odcięto wierzchołek korzenia zęba 12. Opisany zabieg wykonano w powiększeniu mikroskopu operacyjnego.
Badanie kontrolne przeprowadzone po roku od zabiegu wykazało prawidłowy przebieg gojenia. Pacjentka nie skarżyła się na jakikolwiek dolegliwości ze strony resekowanego zęba; zęby 11 i 13 odzyskały prawidłową reaktywność i reagowały na prąd faradyczny i zimno. W badaniu radiologicznym stwierdzono znaczne zmniejszenie ubytku kostnego. Na kolejne badanie kontrolne pacjentka zgłosiła się po 4 latach od zabiegu. Nie stwierdzono klinicznych objawów stanu zapalnego; zęby 11 i 13 zachowały żywotność miazgi, co potwierdzono odpowiednimi testami. Zdjęcie rentgenowskie wykazało całkowitą odbudowę tkanki kostnej przy wierzchołkach korzeni zębów 11 i 13, w przypadku zęba 12 gojenie uznano za niepełne (gojenie poprzez tkankę bliznowatą).
dr n. zdr. Włodzimierz Dura
Katedra i Zakład Stomatologii Zachowawczej Przedklinicznej
i Endodoncji Przedklinicznej PUM w Szczecinie
Komentarz
Torbiel korzeniowa (cystis radicularis), określana w piśmiennictwie również jako torbiel okołowierzchołkowa (cystis periapicalis), to zmiana zapalna, otorbiona i wyścielona nabłonkiem wywodzącym się z nabłonka zębopochodnego. W piśmiennictwie podaje się, że torbiele korzeniowe stanowią od 52% do 68% wszystkich torbieli lokalizujących się w obrębie kości szczęk (1).
Obecnie wyróżnia się torbiele okołowierzchołkowe prawdziwe (true cysts) (ryc. 1a) oraz torbiele okołowierzchołkowe kieszonkowe (pocket cysts) (ryc. 1b). Torbiele prawdziwe nie mają połączenia z kanałem korzeniowym i mimo prawidłowo przeprowadzonego leczenia endodontycznego nie ulegają najczęściej wygojeniu i w związku z tym wymagają chirurgicznego usunięcia. Torbiele kieszonkowe mają z kolei połączenie w kanałem korzeniowym i dlatego w większości przypadków po prawidłowo przeprowadzonym niechirurgicznym leczeniu endodontycznym ulegają wygojeniu (2, 3). Badania histologiczne Naira i wsp. (4) oraz Ricucciego i wsp. (5, 6) wykazały, że oba rodzaje torbieli występują z podobną częstotliwością (tab. I). To oznacza, iż połowa torbieli korzeniowych może ulec wygojeniu po konwencjonalnym leczeniu kanałowym (7).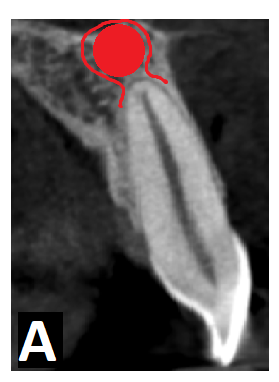

Ryc. 1 a. Schemat obrazujący torbiel prawdziwą (światło torbieli wyścielone całkowicie nabłonkiem nie ma połączenia z kanałem korzeniowym); b. schemat obrazujący torbiel kieszonkową (światło torbieli wyścielone nabłonkiem ma połączenie z kanałem korzeniowym).
W streszczonej pracy kazuistycznej opisano postępowanie w przypadku rozległej torbieli korzeniowej szczęki obejmującej ząb przyczynowy, którym był ząb sieczny boczny, jak i dwa sąsiednie zęby – ząb sieczny przyśrodkowy i kieł. Autorzy zaplanowali początkowo, poza leczeniem kanałowym zęba przyczynowego, leczenie endodontyczne zębów sąsiadujących z torbielą sądząc, że ich miazga uległa obumarciu. Zresztą sugerowały to wyniki badań wrażliwości miazgi na prąd faradyczny i chlorek etylu. Jednak ostatecznie zrezygnowali z leczenia endodontycznego, gdyż podczas próby strepanowania komory miazgi (jako pierwszy trepanowano ząb sieczny przyśrodkowy) pojawiły się dolegliwości bólowe sugerujące jej żywotność. Zabieg chirurgiczny polegający na wyłuszczeniu wykonali jak najmniej inwazyjnie nie przerywając pęczków naczyniowo-nerwowych zębów sąsiadujących ze zmianą. Zastosowanie takiej procedury okazało się jak najbardziej zasadne. W badaniach kontrolnych wykonanych po roku i 4 latach żywotność zęba siecznego przyśrodkowego i kła była zachowana (pozytywne wyniki badań wrażliwości miazgi), a ubytek kostny praktycznie uległ wygojeniu.
W prezentowanym przypadku podjęto decyzję o natychmiastowym wyłuszczeniu torbieli i okazało się, że była to dobra decyzja. Niekiedy jednak w przypadku dużych torbieli, aby ograniczyć rozległość zabiegu, zaleca się metodę dwuetapową. Najczęściej stosuje się ją, gdy jednoetapowe usunięcie zmiany ze względu na jej rozmiar zagraża złamaniem patologicznym żuchwy lub uszkodzeniem kanału żuchwy, dna zatoki szczękowej, oczodołu czy chociażby utratą żywotności miazgi zębów sąsiadujących z torbielą (8, 9). Podczas pierwszego etapu wykonuje się leczenie endodontyczne zęba przyczynowego i w przypadku zmniejszenia się zmiany przystępuje się do drugiego etapu, czyli wyłuszczenia torbieli (niekiedy nie przynosi to oczekiwanego rezultatu, a czasem wręcz odwrotnie zmiana ulega wygojeniu i nie ma potrzeby leczenia). Względnie dokonuje się odbarczenia (dekompresji) torbieli np. poprzez wycięcie okna w ścianie torbieli (zarośnięciu otworu zapobiega specjalne zatykadło akrylanowe wykonane w pracowni technicznej na podstawie wycisku) lub – bardziej zachowawcza metoda – wprowadzając do światła torbieli jedną lub dwie rurki pozwalające na ewakuację płynu. Celem obu procedur jest zmniejszenie ciśnienia we wnętrzu torbieli, co skutkuje stopniową odbudową kości. Dzięki takiemu postępowaniu zabieg chirurgiczny wykonany podczas drugiego etapu jest mniej inwazyjny, a tym samym bardziej bezpieczny (8, 9).
prof. dr hab. n. med. Mariusz Lipski
Katedra i Zakład Stomatologii Zachowawczej Przedklinicznej i
Endodoncji Przedklinicznej PUM w Szczecinie
Piśmiennictwo
- Shear M, Speight P. Cysts of the oral and maxillofacial regions. John Wiley & Sons; 2008.
- Nakamura T, Ishida J, Nakano Y i wsp. A study of cysts in the oral region of the jaw. J Nihon Univ Sch Dent. 1995; 37(1): 33-40.
- Nair PN. New perspectives on radicular cysts: do they heal? Int Endod J. 1998; 31(3): 155-160.
- Nair PN, Sjögren U, Figdor D i wsp. Persistent periapical radiolucencies of root-filled human teeth, failed endodontic treatments, and periapical scars. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 1999; 87(5): 617-627.
- Ricucci D, Pascon EA, Pitt Ford TR i wsp. Epithelium and bacteria in periapical lesions. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2006; 101(2): 239-249.
- Ricucci D, Roças IN, Hernandez S i wsp. “True” versus “bay” apical cysts: clinical, radiographic, histopathologic, and histobacteriologic features. J Endod. 2020; 46(9): 1217-1227.














