Magda Aniko-Włodarczyk, Grzegorz Trybek
Zakład Chirurgii Stomatologicznej Pomorskiego Uniwersytetu Medycznego
Praca recenzowana
ARTYKUŁ UKAZAŁ SIĘ W MS 1/2019 (zobacz więcej)
Na czym polega prawidłowo przebiegający proces hemostazy i z jakich elementów się składa?
Hemostaza jest zespołem procesów, które mają na celu utrzymanie równowagi między układem krzepnięcia a fibrynolizy. Dzięki temu krew samoistnie nie krzepnie w obrębie naczyń krwionośnych, a jej transport w ich wnętrzu odbywa się w sposób płynny. W momencie uszkodzenia układ hemostazy przeciwdziała niekontrolowanej utracie krwi, zapewnia utrzymanie ciągłości jej przepływu dzięki wytworzeniu czopu płytkowego oraz zespołu białek, tzw. czynników krzepnięcia uruchamianych kaskadowo. Odpowiada również za proces odwrotny do procesu krzepnięcia, czyli fibrynolizę – rozpuszczenie wytworzonego skrzepu. Do elementów zapewniających prawidłowe funkcjonowanie układu krzepnięcia należą: ściana naczyń krwionośnych, płytki krwi, czynniki krzepnięcia, fizjologiczne inhibitory krzepnięcia oraz układ fibrynolizy. Prawidłowe funkcjonowanie układu hemostazy polega na utrzymaniu swoistej równowagi między działaniem przeciwkrwotocznym a przeciwzakrzepowym.
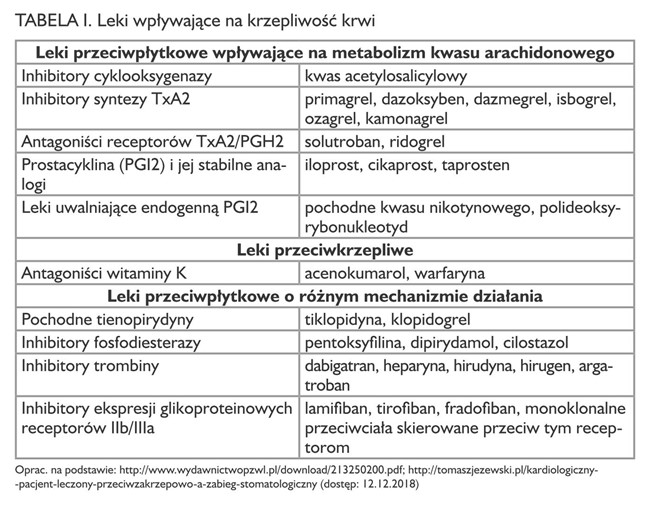
Zaburzenia hemostazy mogą mieć charakter pierwotny lub występować pod postacią dysfunkcji krzepnięcia i fibrynolizy. Zaburzenia krzepnięcia mogą być związane m.in. z chorobami wątroby, niedoborami witaminy K, leczeniem preparatami z grupy antykoagulantów, inhibitorami poszczególnych czynników krzepnięcia czy lekami przeciwpłytkowymi (tab. I).
Jakie badania laboratoryjne przed zabiegami chirurgicznymi w jamie ustnej powinno się wykonać w celu oceny wydolności hemostazy?
Podstawą jest badanie podmiotowe i przedmiotowe pacjenta. Należy zapytać, czy występują u niego problemy z krzepnięciem krwi, np. po skaleczeniu, częste krwawienia z nosa czy błon śluzowych jamy ustnej, a u kobiet obfite i długie krwawienie miesięczne lub łatwe powstawanie zasinień, wybroczyn czy krwiaków po urazach. W celu oceny wydolności układu hemostazy wykonuje się również badanie laboratoryjne krwi żylnej. Ocenie poddaje się liczbę płytek, czas protrombinowy (PT), czas częściowej tromboplastyny po aktywacji (APTT), międzynarodowy współczynnik znormalizowany (INR).
Płytki krwi – to najmniejsze elementy morfotyczne krwi, które mogą żyć około 10 dni, a ich prawidłowy poziom waha się od 150 do 400 tys./µl. Prawidłową funkcję płytek określa czas krwawienia – BT (ang. bleeding time) od 1 do 5 minut.
APTT – czas częściowej tromboplastyny po aktywacji (ang. Activated Partial Thromboplastin Time) jest miarą aktywności osoczowych czynników krzepnięcia (VIII, IX, XI, XII); wartości prawidłowe wahają się od 25 do 38 sekund.
PT – czas protrombinowy służy do określenia czasu krzepnięcia osocza po dodaniu czynnika tkankowego, tzw. tromboplastyny.
INR – to międzynarodowy współczynnik znormalizowany, służy do ceny PT u osób poddawanych terapii antykoagulantami doustnymi. Prawidłowa wartość waha się od 0,9 do 1,2, natomiast u osób poddawanych terapii antykoagulantami doustnymi wartość ta wynosi od 2,0 do 3,0 lub od 2,5 do 3,5.
Jak ocenić ryzyko krwawienia związanego z procedurą stomatologiczną?
Ryzyko krwawienia związane z procedurami stomatologicznymi przedstawiono w tabeli II.

Czy można usunąć ząb pacjentowi przyjmującemu kwas acetylosalicylowy?
Kwas acetylosalicylowy (ASA) charakteryzują właściwości przeciwpłytkowe, hamuje on agregację trombocytów, przeciwdziałając tworzeniu się skrzeplin. Wiąże się to z upośledzeniem tworzenia pierwotnego czopu płytkowego, który jest podstawowym elementem procesu hemostazy. Terapię kwasem acetylosalicylowym stosuje się w prewencji pierwotnej i wtórnej incydentów zakrzepowo-zatorowych. Dawka 75-150 mg ASA stosowana u pacjentów ze wskazań profilaktycznych czy leczniczych nie stanowi przeciwwskazania do przeprowadzenia zabiegu ekstrakcji zęba. Dlatego obecnie nie ma konieczności odstawiania leku przed interwencją chirurgiczną. Należy jednak pamiętać o kontroli hemostazy miejscowej po zabiegu.
Czy można usunąć ząb pacjentowi przyjmującemu antykoagulanty? Co to jest terapia pomostowa (ang. bridging therapy)?
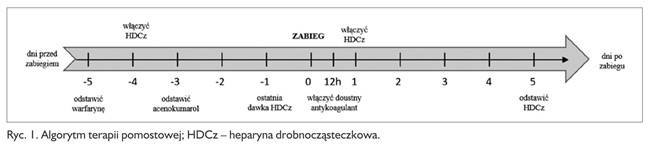
Terapię tę stosuje się u pacjentów przyjmujących leki będące antagonistami witaminy K, takie jak acenokumarol i warfaryna, których odstawienie na okres okołooperacyjny jest obarczone wysokim ryzykiem zdarzeń zakrzepowo-zatorowych. U pacjentów, u których jest planowany zabieg o wysokim ryzyku krwawienia, jakim jest usunięcie trzech i więcej zębów, zabiegi wiążące się z koniecznością wytworzenia płata śluzówkowo-okostnowego, np. operacyjne usunięcie zęba zatrzymanego, a także inne zabiegi z zakresu chirurgii stomatologicznej, takie jak wyłuszczenie torbieli, plastyka połączenia ustno-zatokowego, wymagają zastosowania terapii pomostowej (ang. bridging therapy). Polega ona na podaniu najczęściej heparyny drobnocząsteczkowej podskórnie w przedstawionym na rycinie 1 algorytmie.
Acenokumarol odstawia się zazwyczaj 2-3 dni przed zabiegiem, natomiast warfarynę 5 dni przed zabiegiem. W drugiej dobie przerwania terapii doustnymi antykoagulantami pacjent przyjmuje heparynę drobnocząsteczkową podawaną podskórnie. Ostatnią dawkę leczniczą HDCz (na rycinie doba „-1”) przed zabiegiem zmniejsza się do połowy i stosuje raz dziennie rano. Natomiast w terapii profilaktycznej ostatnią dawkę przed zabiegiem aplikuje się wieczorem. Należy poinstruować pacjenta o konieczności zgłoszenia się z wynikiem INR wykonanym 24 godziny przed interwencją chirurgiczną. Według piśmiennictwa wartość INR ≥ 3 jest uznawana za bezpieczną do przeprowadzenia procedury chirurgicznej. Od 12-24 godzin po zabiegu włącza się dodatkowo doustny antykoagulant. Odstawienie heparyny następuje w 5. dobie po zabiegu.
Co to są nowe doustne koagulanty i jaki mają wpływ na powikłania krwotoczne po zabiegach w jamie ustnej?
Obecnie w profilaktyce i leczeniu zdarzeń zakrzepowo-zatorowych coraz częściej są stosowane nowe antykoagulanty doustne. Należą do nich np. dabigatran, riwaroksaban i apiksaban. Charakteryzują się bardziej przewidywalną farmakokinetyką i farmakodynamiką. Terapia nowymi antykoagulantami doustnymi zmniejsza ryzyko powikłań krwotocznych z nią związanych w porównaniu z terapiami konwencjonalnymi (acenokumarol, warfin). Literatura nie podaje jednoznacznie algorytmu postępowania u pacjentów przygotowywanych do zabiegu ekstrakcji zęba lub procedur chirurgicznych w jamie ustnej. Podstawą jest ocena ryzyka krwawienia związanego z planowanym zabiegiem chirurgicznym. Procedury o małym ryzyku krwawienia nie wymagają modyfikacji terapii, natomiast te o dużym ryzyku należy skonsultować z lekarzem prowadzącym.
Co to jest kontrola hemostazy miejscowej w chirurgii stomatologicznej?
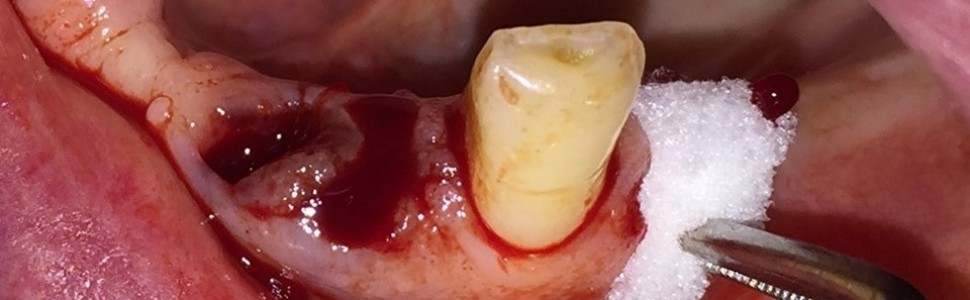
Kontrola polega na zastosowaniu takich metod, które miejscowo ograniczą krwawienie z zębodołu poekstrakcyjnego czy rany. Wskazane są: znieczulenie miejscowe preparatem z dodatkiem środka obkurczającego naczynia (wazokonstryktora) – adrenaliny czy noradrenaliny; procedura minimalnie inwazyjna, a także prawidłowe chirurgiczne opracowanie tkanek polegające na rzetelnym wyłyżeczkowaniu ziarniny zapalnej, która jest częstą przyczyną krwawienia z zębodołu poekstrakcyjnego oraz w miarę możliwości zbliżenie brzegów rany, co jest trudne w obrębie zębodołu. Zaleca się także stosowanie opatrunków hemostatycznych, np. gąbek żelatynowych (Spongostan, Ferrosan, Denmark) oraz zaopatrywanie rany szwami. Miejscowo można również zalecić aplikowany na opatrunku lub do płukania jamy ustnej kwas traneksamowy (Exacyl, Sanofi-Aventis, Francja). Warto pamiętać o najstarszej metodzie, jaką jest chłodzenie miejsca operowanego lodem czy dostępnymi na rynku gotowymi kompresami chłodzącymi (UltraIce, Dispotech SRL, Włochy), których aktywacja odbywa się przez zgniecenie, dzięki czemu dochodzi do reakcji egzotermicznej między mieszanką soli azotu a wodą. Pacjenta należy również poinstruować, że spożywanie gorących napojów czy posiłków po zabiegu chirurgicznym w jamie ustnej jest przeciwwskazane. Na rycinach 2-5 przedstawiono zastosowanie hemostazy miejscowej po ekstrakcji zębów trzecich w żuchwie u 73-letniej pacjentki, będącej w trakcie terapii pomostowej; INR przed zabiegiem wynosił 1,04. Pacjentka na stałe przyjmuje acenokumarol.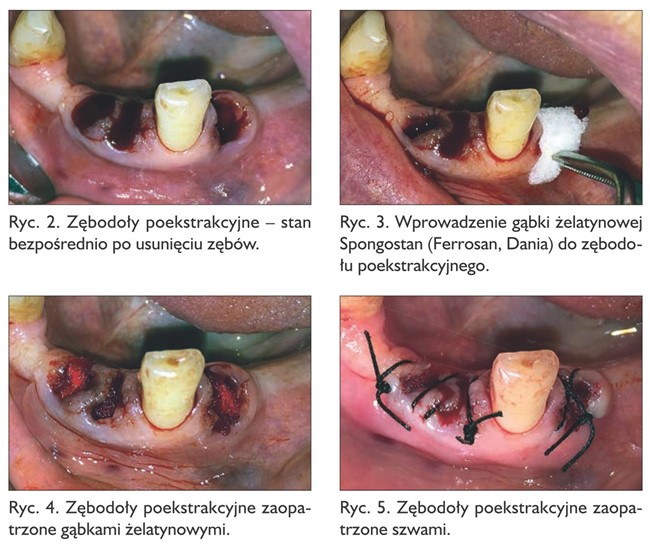
Uwaga! Ekstrakcja 3 lub więcej zębów to zabieg wysokiego ryzyka krwawienia!
PIŚMIENNICTWO
1. https://www.mp.pl/medycynarodzinna/artykuly/60656,dlugotrwale-leczenie-przeciwzakrzepowe-a-planowe-i-dorazne-zabiegi.html2. Caliskan M. i wsp.: Is it necessary to alter anticoagulation therapy for tooth extraction in patients taking direct oral anticoagulants? Med. Oral Patol. Oral Cir. Bucal., 2017, 22, 6, e76773.
3. Medeiros F.B. i wsp.: Bleeding evaluation during single tooth extraction in patients with coronary artery disease and acetylsalicylic acid therapy suspension: a prospective, double-blinded, and randomized study. J. Oral Maxillofac. Surg., 2011, 69, 12, 2949-2955. doi:10.1016/j.joms.2011.02.139
4. Grześk G. i wsp.: Kwas acetylosalicylowy – podstawa leczenia przeciwpłytkowego. Folia Cardiol Exc., 2011, 6, 1, 49-61.
5. Kinara P., Tewari V., Raghu Raman T.S.: Role of bleeding time in preoperative hemostasis evaluation. Ind J. Aerospace Med., 2009, 53, 1, 56-61.
6. Lippi G., Favaloro E.J.: Activated partial thromboplastin time: new tricks for old dogma. Semin. Thromb. Hemost., 2008, 34, 7, 604-611.
7. Dézsi C.A., Dézsi B.B., Dézsi A.D.: Management of dental patients receiving antiplatelet therapy or chronic oral anticoagulation: a review of the latest evidence. Eur. J. Gen. Pract., 2017, 23, 1, 196-201.
8. Odnoczko O., Baran B., Windyga J.: Z hemostazą na „Ty”. Wyd. Bio-Ksel, Grudziądz 2016.