Dostęp do tego artykułu jest płatny.
Zapraszamy do zakupu!
Cena: 18.00 PLN (z VAT)
Kup artykuł
Po dokonaniu zakupu artykuł w postaci pliku PDF prześlemy bezpośrednio pod twój adres e-mail.
MS 2021; 11: 50-54.
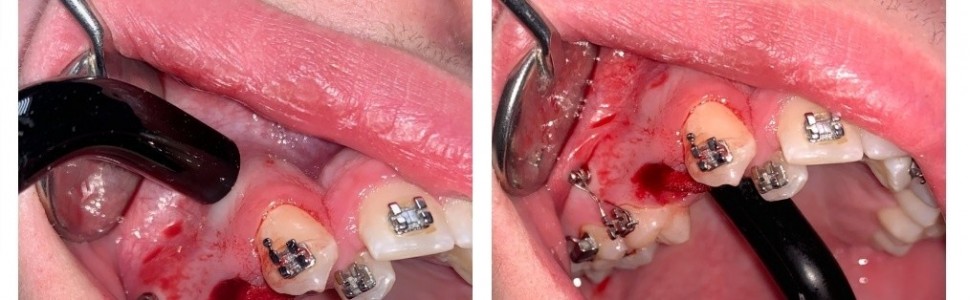
Zastosowania biostymulacji laserowej do przyspieszenia leczenia ortodontycznego
Application of laser biostimulation to accelerate orthodontic treatment
Patrycja Fuławka, Rafał Flieger, Jacek Matys
Streszczenie
Długotrwałe leczenie stałym aparatem ortodontycznym wiąże się z wystąpieniem powikłań, takich jak resorpcja korzeni, zapalenie dziąseł i próchnica zębów. Aby im zapobiec, ważne jest stosowanie metod, które przyspieszają przesunięcie zębów i przebudowę kości. W tym celu zastosować można miniimplanty ortodontyczne oraz laseroterapię.
Abstract
Complications such as root resorption, gingivitis, and caries are associated with long‑term fixed orthodontic treatment. To prevent these complications is essential to use methods that accelerate tooth movement and bone remodeling. The use of orthodontic miniimplants and low‑level laser therapy is a method for achieving this goal.
Hasła indeksowe: biostymulacja, LLLT, miniimplanty, ortodoncja
Key words: biostimulation, LLLT, miniimplants, orthodontics
PIŚMIENNICTWO
- Beckwith FR, Ackerman RJ, Cobb CM i wsp. An evaluation of factors affecting duration of orthodontic treatment. Am J Orthod Dentofacial Orthop. 1999; 115(4): 439–447.
- Limpanichkul W, Godfrey K, Srisuk N i wsp. Effects of low-level laser therapy on the rate of orthodontic tooth movement. Orthod Craniofac Res. 2006; 9(1): 38–43.
- García-Morales JM, Tortamano-Neto P, Todescan FF i wsp. Stability of dental implants after irradiation with an 830-nm low-level laser: A double-blind randomized clinical study. Lasers Med Sci. 2012; 27: 703–711.
- Matys J, Świder K, Grzech-Leśniak K i wsp. Photobiomodulation by a 635nm Diode Laser on Peri-Implant Bone: Primary and Secondary Stability and Bone Density Analysis - A Randomized Clinical Trial. Biomed Res Int. 2019; 22: 2785302.
- Seifi M, Shafeei HA, Daneshdoost S i wsp. Effects of two types of low-level laser wave lengths (850 and 630 nm) on the orthodontic tooth movements in rabbits. Lasers Med Sci. 2007; 22(4): 261–264.
- Fujita S, Yamaguchi M, Utsunomiya T i wsp. Low-energy laser stimulates tooth movement velocity via expression of RANK and RANKL. Orthod Craniofac Res. 2008; 11(3): 143–155.
- Schindl A, Schindl M, Pernerstorfer-Schön H i wsp. Low-intensity laser therapy: A review. J. Investig Med. 2000; 48: 312–326.
- Barbosa D, Aparecido de Souza RA, Xavier M i wsp. Effects of low-level laser therapy (LLLT) on bone repair in rats: Optical densitometry analysis. Lasers Med Sci. 2013; 28: 651–656.
- Ismail SFH, Johal AS. The role of implants in orthodontics. J Orthod. 2002; 29: 239–245.
- Matys J, Flieger R, Świder K i wsp. A Clinical Trial of Photobiomodulation Effect on Orthodontic Microscrews Stability Using a 635 nm Red Laser Light. Photobiomodul Photomed Laser Surg. 2020; 38(10): 607-613.
- Kochar GD, Londhe SM, Varghese B i wsp.. Effect of low-level laser therapy on orthodontic tooth movement. J Indian Orthod Soc. 2017; 51(2): 81-86.
- Roberts-Harry D, Sandy J. Orthodontics. Part 9: Anchorage control and distal movement. Br Dent J. 2004; 196: 255-263.
- Antoszewska J, Kawala B, Sarul M. Czynniki wpływające na stabilność implantów ortodontycznych. Metoda wrocławska. Forum Ortod. 2010; 6: 5-14.