Justyna Drozdowska, Agnieszka Droździk, Katarzyna Grocholewicz
Zakład Stomatologii Zintegrowanej, Pomorski Uniwersytet Medyczny w Szczecinie
Kierownik: dr hab. n. med. Katarzyna Grocholewicz, prof. nadzw. PUM
Adres do korespondencji:
lek. dent. Justyna Drozdowska
Zakład Stomatologii Zintegrowanej PUM w Szczecinie
al. Powstańców Wlkp. 72/6, 70-111 Szczecin
tel.: (91) 466-16-90
e-mail: lekdent.drozdowska@gmail.com
ARTYKUŁ UKAZAŁ SIĘ W MS 2/2019
Wprowadzenie
Złożone złamania koronowo-korzeniowe, stanowiące ok. 5% uszkodzeń stałych zębów siecznych, częściej występują u dzieci niż u dorosłych. Urazy w obrębie zębów przednich obserwuje się w przedziale wiekowym od 6. do 14. roku życia ze względu na wzrost aktywności fizycznej dzieci (1). Najczęściej do urazu dochodzi w czasie uprawiania sportu, na skutek wypadków rowerowych, samochodowych, bójek, a także uderzenia ciałem obcym (2). Bez względu jednak na przyczynę urazu niesie on ze sobą długotrwałe konsekwencje. Jakość życia dziecka gwałtownie się pogarsza, na co składa się często uszkodzenie w obrębie tkanek miękkich twarzy, ból, możliwość infekcji, pogorszenie wymowy (1). Badania dowodzą, że urazy w obrębie zębów siecznych mają również negatywne skutki psychospołeczne w tej grupie wiekowej (3). Złamane poddziąsłowo zęby, które kiedyś były usuwane ze względu na brak wiedzy lub ograniczenia terapeutyczne, w dzisiejszych czasach mogą być z powodzeniem zachowane i odbudowane w sposób zapewniający funkcję i estetykę. W sytuacji, gdy część korzenia ponad złamaniem jest wystarczająca do oparcia uzupełnienia protetycznego, ale preparacja jest niemożliwa ze względu na zły dostęp i widoczność oraz brak przestrzeni dla zachowania szerokości biologicznej, rozważa się przeprowadzenie ekstruzji ortodontycznej. Ma ona na celu wyniesienie linii złamania ponad brzeg kości wyrostka zębodołowego i umożliwienie odbudowy z zachowaniem wszystkich struktur odpowiedzialnych za równowagę biologiczną okolicy przyszyjkowej zęba (4).
Opis przypadku
Pacjentka, lat 15, została skierowana do periodontologa w celu wydłużenia korony klinicznej zęba siecznego przyśrodkowego prawego, po przeprowadzonej ekstruzji ortodontycznej. Na podstawie wywiadu i dokumentacji medycznej przedstawionej przez pacjentkę ustalono, że dwa i pół roku wcześniej doznała urazu (uderzenie kamieniem w okolicę wargi górnej), w wyniku którego doszło do złamania koronowo-korzeniowego zęba siecznego przyśrodkowego prawego z odsłonięciem miazgi komorowej (1E zgodnie z klasyfikacją urazów zębów według Andreasena). Leczenie endodontyczne przeprowadzono w miejscu zamieszkania. Po jego zakończeniu pacjentkę skierowano do lekarza ortodonty, który wykonał ekstruzję ortodontyczną, a następnie do periodontologa.
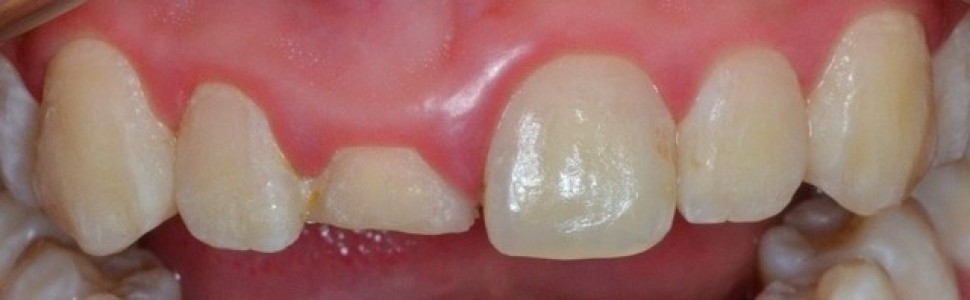
W badaniu klinicznym stwierdzono złożone złamanie koronowo-korzeniowe, skośne w płaszczyźnie przednio-tylnej. Linia złamania była zlokalizowana w połowie wysokości korony klinicznej po stronie wargowej (ryc. 1), natomiast w 1/3 części dokoronowej korzenia po stronie podniebiennej; w wyniku przeprowadzonej ekstruzji ortodontycznej była położona nad brzegiem wyrostka zębodołowego (ryc. 2). Rezultatem ekstruzji była również 4-milimetrowa różnica w położeniu girlandy dziąsłowej obu zębów siecznych przyśrodkowych. Stwierdzono obecność grubego biotypu dziąsłowego, głębokość sondowania wynosiła 1,0 mm, a szerokość dziąsła skeratynizowanego 2,5 mm. Brzeg złamanej korony i brzeg sieczny sąsiedniego zęba siecznego przyśrodkowego były na różnych poziomach. Efekt terapii ortodontycznej utrzymywał retainer stały przyklejony do powierzchni podniebiennych zębów w odcinku 12-22.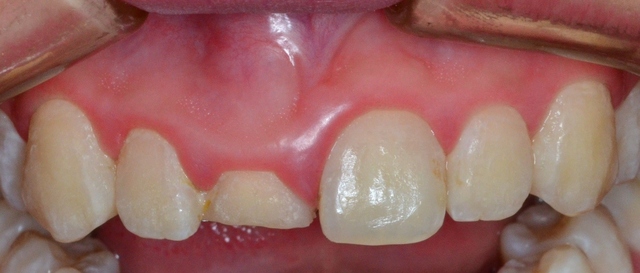 Ryc. 1. Stan po ekstruzji ortodontycznej zęba siecznego przyśrodkowego prawego w szczęce, powierzchnia wargowa.
Ryc. 1. Stan po ekstruzji ortodontycznej zęba siecznego przyśrodkowego prawego w szczęce, powierzchnia wargowa.
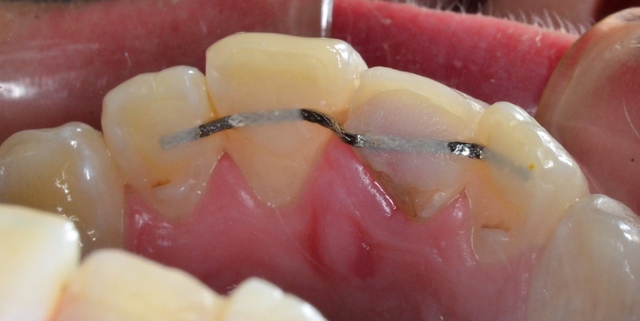 Ryc. 2. Stan po ekstruzji ortodontycznej, naddziąsłowo na powierzchni podniebiennej zęba 11 widoczna linia złamania.
Ryc. 2. Stan po ekstruzji ortodontycznej, naddziąsłowo na powierzchni podniebiennej zęba 11 widoczna linia złamania.
Wobec już zrealizowanych działań terapeutycznych, biorąc pod uwagę wiek pacjentki i wynik badania klinicznego oraz radiologicznego, w obecności rodzica przedstawiono pacjentce możliwy do przeprowadzenia plan leczenia. W pierwszym etapie zaplanowano wydłużenie korony klinicznej, przeprowadzając zabieg w obrębie tkanek miękkich i tkanki kostnej, a następnie zastosowanie estetycznego uzupełnienia protetycznego w postaci licówki wykonanej z materiału adhezyjnego metodą pośrednią. Wybór odbudowy był podyktowany młodym wiekiem pacjentki, koniecznością ustabilizowania tkanek po planowanych zabiegach periodontologicznych oraz pozostawienia retencji ortodontycznej. Podczas kolejnej wizyty przeprowadzono zabieg wydłużenia korony klinicznej. Wykonano dowierzchołkowe przesunięcie płata z osteoplastyką. W znieczuleniu miejscowym z cięcia rowkowego na powierzchni wargowej zęba siecznego oraz dwóch cięć pionowych u podstawy brodawek w przestrzeniach międzyzębowych (ryc. 3) odpreparowano płat złożony w części koronowej pełnej grubości, a w części apikalnej podzielony (ryc. 4).  Ryc. 3. Zabieg wydłużenia korony klinicznej – cięcie rowkowe na powierzchni wargowej oraz dwa cięcia pionowe u podstawy brodawek dziąsłowych.
Ryc. 3. Zabieg wydłużenia korony klinicznej – cięcie rowkowe na powierzchni wargowej oraz dwa cięcia pionowe u podstawy brodawek dziąsłowych.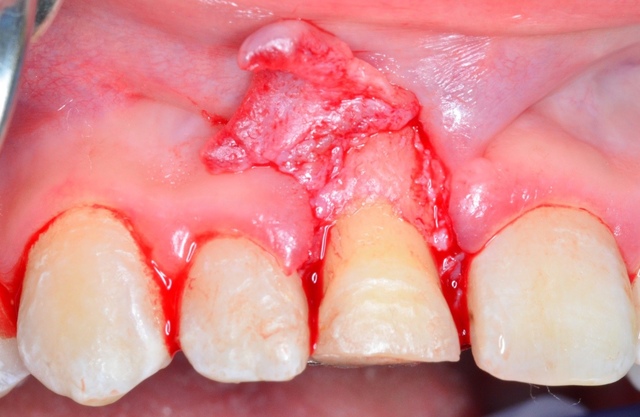 Ryc. 4. Zabieg wydłużenia korony klinicznej – odpreparowany płat złożony, w części koronowej pełnej grubości, w części apikalnej podzielony.
Ryc. 4. Zabieg wydłużenia korony klinicznej – odpreparowany płat złożony, w części koronowej pełnej grubości, w części apikalnej podzielony.
Tkankę kostną usunięto za pomocą wiertła diamentowego osadzonego na kątnicy wolnoobrotowej z chłodzeniem fizjologicznym roztworem soli. Nowe położenie brzegu wyrostka zębodołowego, a tym samym wielkość niezbędnej korekty kostnej oszacowano, wykorzystując zgłębnikowanie kości (bone sounding) wykonane przy sąsiednim zębie siecznym przyśrodkowym (ryc. 5). 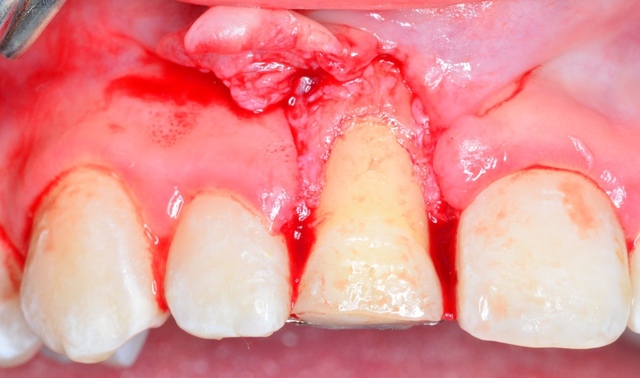 Ryc. 5. Zabieg wydłużenia korony klinicznej – korekta kostna determinująca nowe położenie brzegu wyrostka zębodołowego.
Ryc. 5. Zabieg wydłużenia korony klinicznej – korekta kostna determinująca nowe położenie brzegu wyrostka zębodołowego.
Następnie płat zreponowano dowierzchołkowo w stosunku do pozycji wyjściowej i ustabilizowano, wykorzystując szwy węzełkowe i nici niewchłanialne 5-0 (Seralene Serag Wiessner®) (ryc. 6).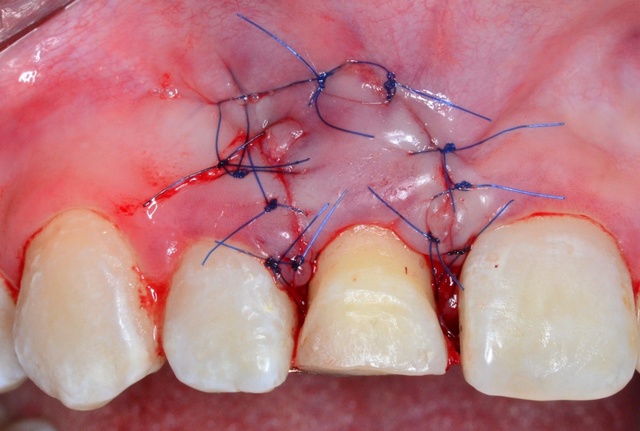 Ryc. 6. Zabieg wydłużenia korony klinicznej – zreponowany dowierzchołkowo płat, ustabilizowany szwami węzełkowymi.
Ryc. 6. Zabieg wydłużenia korony klinicznej – zreponowany dowierzchołkowo płat, ustabilizowany szwami węzełkowymi.
W celu odwzorowania pożądanego konturu girlandy dziąsłowej w okolicy dodziąsłowej świeżo odsłoniętej powierzchni korzenia zastosowano kompozytową nadbudowę podpierającą dziąsło brzeżne (ryc. 7). Pacjentce przekazano zalecenia pozabiegowe.
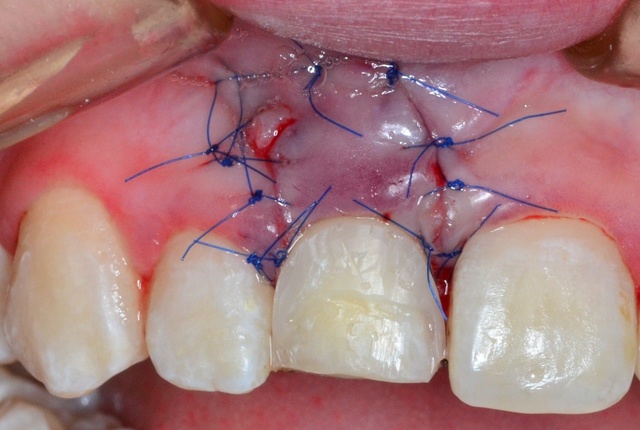 Ryc. 7. Kompozytowa nadbudowa wykonana bezpośrednio po zabiegu periodontologicznym dla odwzorowania pożądanego konturu girlandy dziąsłowej.
Ryc. 7. Kompozytowa nadbudowa wykonana bezpośrednio po zabiegu periodontologicznym dla odwzorowania pożądanego konturu girlandy dziąsłowej.
Gojenie się przebiegało prawidłowo. Po 10 dniach zdjęto szwy (ryc. 8). Miesiąc po zabiegu na wizycie kontrolnej stwierdzono stabilne położenie brzegu dziąsłowego i stopniowe ujednolicenie tkanki dziąsłowej w miejscach cięć pionowych (ryc. 9). Wykonanie pracy protetycznej odłożono na kolejne 5 miesięcy dla ostatecznego ustabilizowania pozycji brzegu dziąsłowego.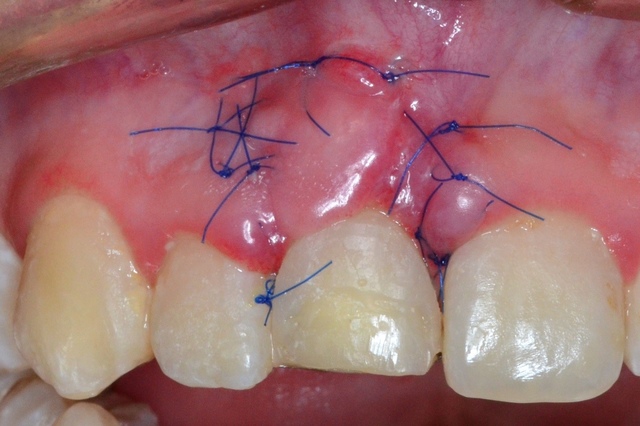 Ryc. 8. Stan 10 dni po zabiegu wydłużenia korony klinicznej.
Ryc. 8. Stan 10 dni po zabiegu wydłużenia korony klinicznej.
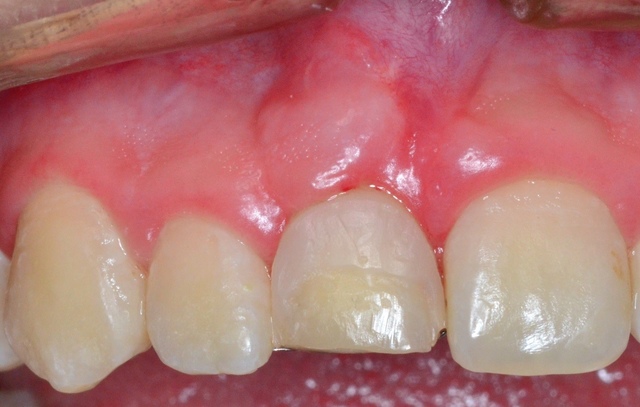 Ryc. 9. Stan miesiąc po zabiegu wydłużenia korony klinicznej.
Ryc. 9. Stan miesiąc po zabiegu wydłużenia korony klinicznej.
Pacjentka zgłosiła się ponownie po upływie 7 miesięcy. Na powierzchni licowej zęba 11, 0,5 mm poddziąsłowo wypreparowano schodek rozwarty typu chamfer. Powierzchnie styczne opracowano minimalnie inwazyjnie ze względu na decyzję o pozostawieniu retainera podczas całej procedury protetycznej. Wycisk wykonano z zastosowaniem techniki podwójnej nici w celu dokładnego odwzorowania brzegu preparacji oraz kontroli wilgotności. Z użyciem precyzyjnej masy polieterowej (Impregum Penta Soft, 3M ESPE) wykonano wycisk jednowarstwowy jednoczasowy, przy czym w pierwszej kolejności wprowadzono masę do kieszeni dziąsłowej i na wypreparowanej powierzchni zęba 11, a następnie łyżkę z masą umieszczono na łuku zębowym szczęki. Następnie pobrano wycisk łuku przeciwstawnego oraz rejestrat zwarciowy. Kolor odbudowy został ustalony z udziałem pacjentki i rodzica z wykorzystaniem standardowych kolorników do dobudowy porcelanowej (Vita classical A1-D4). Zlecono wykonanie licówki z materiału adhezyjnego (Signum, Heraeus Kulzer).
Podczas kolejnej wizyty, po przymierzeniu pracy i zaakceptowaniu efektu estetycznego przez pacjentkę, zacementowano licówkę, wykorzystując cement samoadhezyjny RelyX Automix A3 (3M ESPE) (ryc. 10). 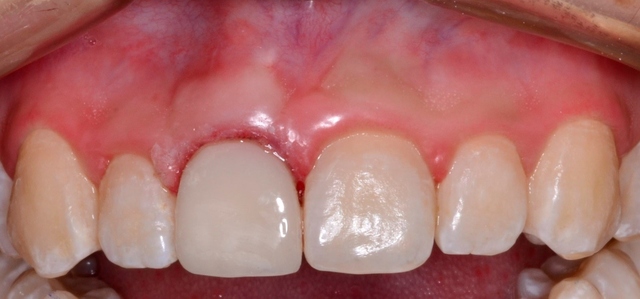 Ryc. 10. Licówka kompozytowa wykonana metodą pośrednią, po zacementowaniu.
Ryc. 10. Licówka kompozytowa wykonana metodą pośrednią, po zacementowaniu.
Po retrakcji dziąsła oraz zabezpieczeniu pola przed dostępem śliny powierzchnię zęba 11 oczyszczono szczoteczką i roztworem 2% chlorheksydyny, wytrawiono 37% kwasem ortofosforowym przez 10 s, odtłuszczono i osuszono powietrzem. Licówkę po oczyszczeniu pokryto silanem. Następnie całe uzupełnienie z niewielkim nadmiarem pokryto cementem lutującym, przytwierdzono do wypreparowanej powierzchni zęba 11, stosując nieprzerwany ucisk na część środkową powierzchni licowej, co miało zapewnić lepszą penetrację cementu do światła kanalików zębinowych. Po usunięciu nadmiaru cementu brzegi uzupełnienia zabezpieczono przed efektem inhibicji tlenowej preparatem INOX (Cerkamed) i każdą powierzchnię spolimeryzowano przez 40 s. W dalszej kolejności kiretą Gracey nr 1-2 z powierzchni przydziąsłowej usunięto resztki cementu i wypolerowano ją (One Gloss Shofu, Japan). Dokonano korekty uzupełnienia w ruchu protruzyjnym i ruchach bocznych. Wizytę zakończono, przekazując pacjentce szczegółowe informacje na temat higieny i specyfiki dbania o uzupełnienie, jakim jest licówka kompozytowa.
Podczas wizyty kontrolnej 3 tygodnie później przeprowadzono ocenę kliniczną rekonstrukcji, stwierdzając dobry efekt estetyczny mimo niewystarczającej higieny skutkującej zapaleniem brzegu dziąsłowego w obrębie czterech zębów siecznych w szczęce (ryc. 11). Ponownie przeprowadzono instruktaż higieny. Pacjentka pozostaje pod opieką stomatologa.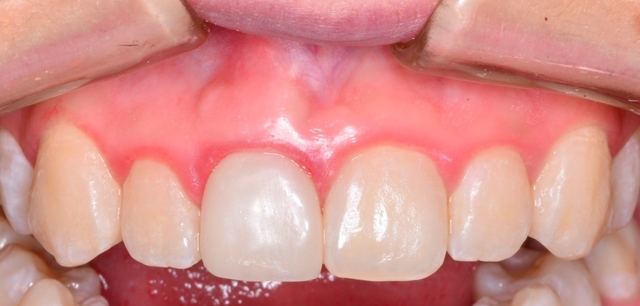 Ryc. 11. Efekt estetyczny 3 tygodnie po zacementowaniu uzupełnienia protetycznego.
Ryc. 11. Efekt estetyczny 3 tygodnie po zacementowaniu uzupełnienia protetycznego.
Dyskusja
Złamania koronowo-korzeniowe zlokalizowane poddziąsłowo stanowią wyzwanie terapeutyczne zwłaszcza w strefie estetycznej, szczególnie u dzieci i młodzieży. Leczenie w tych przypadkach jest problematyczne z uwagi na zaburzoną szerokość biologiczną i nieodpowiednią ilość pozostałych twardych tkanek zęba przydatnych do wykorzystania w ostatecznej odbudowie protetycznej. Jedną z możliwości terapeutycznych jest ekstrakcja złamanego zęba, utrzymanie przestrzeni, a następnie leczenie implantoprotetyczne. Możliwe jest również postępowanie wielospecjalistyczne obejmujące leczenie endodontyczne, periodontologiczne, wydłużenie korony klinicznej lub ortodontyczną ekstruzję w połączeniu z rekonstrukcją protetyczną. W prezentowanym przypadku powzięto decyzję o postępowaniu wielospecjalistycznym, obejmującym leczenie kanałowe, a następnie ekstruzję ortodontyczną. Po raz pierwszy ekstruzja ortodontyczna w leczeniu poziomego złamania korzenia została zaproponowana przez Heithersaya (5), ale metoda ta może mieć również zastosowanie w innych sytuacjach klinicznych, w których ząb lub tkanki przyzębia wymagają przesunięcia dokoronowego (6-8). Zwykle jest to terapia kilkumiesięczna. Możliwe jest również przeprowadzenie bardzo szybkiej ekstruzji przygotowującej wyrostek do implantacji trwającej od 8 do 12 tygodni, z okresem stabilizacji wynoszącym 4-6 tygodni (9). Z przedstawionej przez pacjentkę dokumentacji wynika, że przeprowadzona ekstruzja była bardzo powolna, trwała 27 miesięcy. Jeżeli ekstruzja ortodontyczna jest przeprowadzana w celu wyniesienia brzegu złamanego korzenia nad wyrostek zębodołowy, powinna towarzyszyć jej fiberotomia włókien ozębnej (10) przeprowadzana w odstępach 2-tygodniowych (11). Dzięki temu można uniknąć niepotrzebnej migracji w kierunku dokoronowym tkanek miękkich i kości wyrostka (12). Jeżeli w planie ekstruzji nie przewidziano fiberotomii, po jej zakończeniu konieczne jest przeprowadzenie zabiegu wydłużenia korony klinicznej (8).
Prezentowana pacjentka zgłosiła się na konsultację periodontologiczną po zakończonej ekstruzji ortodontycznej i okresie stabilizacji efektu leczenia. Główną skargą było zaburzenie estetyki i brak możliwości odbudowy protetycznej złamanego zęba. W pierwszej kolejności zaplanowano zabieg wydłużenia korony. Jest to procedura najczęściej stosowana jako uzupełnienie stomatologii odtwórczej w sytuacjach, w których próchnica lub złamania poddziąsłowe wymagają odsłonięcia twardych struktur zęba i odtworzenia szerokości biologicznej. Wybór metody wydłużenia zależy od szerokości dziąsła przyczepionego; zgodnie z zaleceniami powinna ona wynosić minimum 3 mm, jeżeli brzeg planowanej rekonstrukcji będzie znajdował się poddziąsłowo (13). Gingiwektomię polegającą na wycięciu tkanek brzeżnych można zastosować jedynie w sytuacji występowania szerokiego dziąsła właściwego. Wąska strefa lub brak strefy dziąsła przyczepionego wskazuje na konieczność przesunięcia płata w kierunku wierzchołkowym (14). Niewystarczająca szerokość dziąsła przyczepionego oraz wielkość koniecznych do usunięcia tkanek sprawiły, że uzyskanie właściwego położenia brzegu dziąsłowego w prezentowanym przypadku możliwe było wyłącznie z wykorzystaniem dowierzchołkowo przesuniętego płata niejednorodnej grubości. W części koronowej był to płat pełnej grubości, aby odsłonić brzeg kości wyrostka po stronie wargowej, powyżej płat podzielony, aby ułatwić dokoronową stabilizację przesuniętego płata. Postępowanie, które pozwoliło zachować pierwotną szerokość dziąsła skeratynizowanego, uzupełniła osteotomia. Wielkość resekcji kości uwarunkowana jest uzyskaniem 3-milimetrowej odległości brzegu planowanej pracy protetycznej od brzegu wyrostka (14). Jest to przestrzeń dla szerokości biologicznej, która według badań odtworzy się samoistnie w czasie procesu gojenia się tkanek przyzębia po zabiegu chirurgicznym (15). Z uwagi jednak na różnice osobnicze w wysklepieniu wyrostka zębodołowego dobrą praktyką jest zgłębnikowanie kości (bone sounding) przy jednoimiennym zębie (16-18).
Również w prezentowanym przypadku posłużono się tym pomiarem dla ustalenia położenia brzegu wyrostka zębodołowego i określenia wielkości osteotomii. Korektę kości stanowiącej podparcie brodawek przeprowadzono w stopniu minimalnym, aby nie uszkodzić przyzębia sąsiednich zębów, a także aby nie doszło do odsłonięcia szerokich przestrzeni międzyzębowych będących wynikiem stożkowatego kształtu korzenia i mniejszej jego średnicy niż średnica korzenia jednoimiennego zęba siecznego w obrębie kompleksu zębowo-dziąsłowego (19). Różnicę średnic korzeni i związany z nią profil wyłaniania można skorygować koroną protetyczną, ale tylko do pewnego stopnia. W prezentowanym przypadku z uwagi na młody wiek pacjentki i konieczność retencji po leczeniu ortodontycznym zaplanowano tymczasową, lecz długoczasową licówkę kompozytową. Wykonanie pracy odroczono o sześć miesięcy, ponieważ ostateczna pozycja brzegu dziąsła może się zmieniać we wspomnianym okresie (20, 21).
Uzupełnienie kompozytowe brakujących tkanek zęba może być wykonywane w dwojaki sposób: bezpośredni lub pośredni. Mimo że druga metoda wymaga czasu i większej liczby wizyt, to umożliwia dokładniejsze odwzorowanie oczekiwanego kształtu i koloru. Ponadto zwiększa wytrzymałość mechaniczną pracy przez redukcję skurczu polimeryzacyjnego do cementu lutującego oraz współczynnika rozszerzalności termicznej (22). Takie uzupełnienie stanowi opcję terapeutyczną, która jest szybka, ekonomiczna, umożliwia minimalnie inwazyjne opracowanie filaru protetycznego oraz – co ważne w przypadku dzieci i młodzieży – jest naprawialne bezpośrednio w gabinecie dentystycznym w przypadku jakiegokolwiek uszkodzenia. Niewątpliwą zaletą licówki wykonanej w laboratorium jest doskonale wypolerowana powierzchnia, co ma niemałe znaczenie dla okolicy przydziąsłowej. Zapobiega to akumulacji płytki bakteryjnej i umożliwia samooczyszczanie.
W literaturze naukowej istnieje wiele badań i obserwacji dotyczących rehabilitacji estetycznej z użyciem licówek porcelanowych. Kilkuletnie obserwacje nie wykazują jednak istotnych różnic między trwałością licówek kompozytowych wykonanych metodą bezpośrednią, pośrednią oraz licówek ceramicznych (22-24). Wśród wad materiałów złożonych można wymienić jakościowe zmiany powierzchni, np. zmatowienie, niewielkie przebarwienia brzeżne lub drobne defekty w strukturze występujące po pewnym czasie przy nieprawidłowym użytkowaniu uzupełnienia (22, 25). Nie stanowi to jednak problemu, gdy pacjent jest poinformowany o nieznacznych niedogodnościach takiej pracy protetycznej i zgłasza się regularnie na wizyty kontrolne. Ważne jest zatem przekazanie pacjentowi odpowiednich zaleceń w celu osiągnięcia długotrwałego sukcesu terapeutycznego i estetycznego.
W opisywanym przypadku odbudowa kompozytowa ma stanowić długoterminowe rozwiązanie czasowe. Do zacementowania pracy wybrano cement samoadhezyjny (SAC) ze względu na bardzo dobrą estetykę i dualność wiązania (chemiczne i światłoutwardzalne), która według badań wpływa na lepsze właściwości mechaniczne (26). W uzupełnieniu do chemicznego wiązania cementu polimeryzacja zapewnia poprawę szczelności brzeżnej i odporności na przebarwienia. Znaczne skrócenie i uproszczenie procedury cementowania ogranicza czas potencjalnego zanieczyszczenia powierzchni zęba lub pracy protetycznej, co jest szczególnie ważne, gdy nie ma możliwości użycia koferdamu (26). Mimo braku konieczności wytrawiania i stosowania systemów łączących materiał wykazuje porównywalną z innymi cementami adhezję do tkanek zęba, w tym zębiny korzeniowej (26, 27).
Podsumowując, w opisywanym przypadku kompleksowa terapia obejmująca leczenie endodontyczne, ortodontyczne, periodontologiczne oraz protetyczne umożliwiła uzyskanie zadowalającego efektu estetycznego oraz przywrócenie funkcji zęba siecznego przyśrodkowego po urazie. Jest to schemat postępowania, który z powodzeniem może być stosowany zarówno u dzieci, jak i u dorosłych. Wybór metody leczenia zależy od przebiegu linii złamania. Terapię powinno się przeprowadzić w możliwie najkrótszym czasie, opierając się na najnowszej wiedzy i możliwościach, jakie stwarza leczenie wielospecjalistyczne.
PIŚMIENNICTWO
1. Dascălu I.T. i wsp.: The prevalence of crown injuries to frontal teeth at schoolchildren aged 6 to 14 and their effects on the periodontal tissue. Rom. J. Morphol. Embryol., 2016, 57, 2 Suppl., 729-735.
2. Ulusoy A.T. i wsp.: Multidisciplinary treatment of a subgingivally fractured tooth with indirect composite restoration: a case report. J. Dent. Child (Chic.), 2012, 79, 79-83.
3. Venkatesan R. i wsp.: Psychosocial effects of fractured anterior teeth among rural children. Int. J. Clin. Pediatr. Dent., 2016, 9, 128-130.
4. Sharma S. i wsp.: A multidisciplinary approach to treat a subgingivally fractured incisor – a case report. IOSR J. Dent. Med. Sci. (IOSR-JDMS), 2017, 16, 5, 66-69.
5. Heithersay G.S.: Combined endodontic-orthodontic treatment of transverse root fractures in the region of the alveolar crest. Oral Surg. Oral Med. Oral Pathol., 1973, 36, 3, 404-415.
6. Simon J.H. i wsp.: Extrusion of endodontically treated teeth. J. Am. Dent. Assoc., 1978, 97, 1, 17-23.
7. Ingber J.S.: Forced eruption. I. A method of treating isolated one and two wall infrabony osseous defects-rationale and case report. J. Periodontol., 1974, 45, 199-206.
8. Ingber J.S.: Forced eruption: part II. A method of treating nonrestorable teeth – periodontal and restorative considerations. J. Periodontol., 1976, 47, 203-216.
9. Salama M.A., Salama H, Garber D.A.: Guidelines for aesthetic restorative options and implant site enhancement: the utilization of orthodontic extrusion. Pract. Proced. Aesthet. Dent., 2002, 14, 125-130.
10. Pontoriero R. i wsp.: Rapid extrusion with fiber resection: a combined orthodontic-periodontic treatment modality. Int. J. Periodontics Restorative Dent., 1987, 7, 30-43.
11. Kozlovsky A., Tal H., Lieberman M.: Forced eruption combined with gingival fiberotomy. A technique for clinical crown lengthening. J. Clin. Periodontol., 1988, 15, 534-538.
12. Biggerstaff R.H., Sinks J.H., Carazola J.L.: Orthodontic extrusion and biologic width realignment procedures: methods for reclaiming nonrestorable teeth. J. Am. Dent. Assoc., 1986, 112, 345-348.
13. Maynard J.G. Jr, Wilson R.D.: Physiologic dimensions of the periodontium significant to the restorative dentist. J. Periodontol., 1979, 50, 170-174.
14. Hempton T.J., Dominici J.T.: Contemporary crown-lengthening therapy: a review. J. Am. Dent. Assoc., 2010, 141, 647-655.
15. Oakley E. i wsp.: Formation of the biologic width following crown lengthening in nonhuman primates. Int. J. Periodontics Restorative Dent., 1999, 19, 529-541.
16. Kois J.C.: Altering gingival levels: the restorative connection part I: biologic variables. J. Esthet. Dent., 1994, 6, 3-9.
17. Perez J.R., Smukler H., Nunn M.E.: Clinical evaluation of the supraosseous gingivae before and after crown lengthening. J. Periodontol., 2007, 78, 1023-1030.
18. Perez J.R., Smukler H., Nunn M.E.: Clinical dimensions of the supraosseous gingivae in healthy periodontium. J. Periodontol., 2008, 79, 2267-2272.
19. Braga G., Bocchieri A.: A new flapless technique for crown lengthening after orthodontic extrusion. Int. J. Periodontics Restorative Dent., 2012, 32, 81-90.
20. Brägger U., Lauchenauer D., Lang N.P.: Surgical lengthening of the clinical crown. J. Clin. Periodontol., 1992, 19, 58-63.
21. Patel R.M., Baker P.: Funkcjonalne wydłużenie korony klinicznej zęba w strefie estetycznej – czynniki periodontologiczne i protetyczne. Med. Prakt. Stomatol., 2015, 51-57.
22. Re D. i wsp.: Esthetic rehabilitation of anterior teeth with laminates composite veneers. Case Rep. Dent., 2014, 849273.
23. Batalocco G. i wsp.: Fracture resistance of composite resin restorations and porcelain veneers in relation to residual tooth structure in fractured incisors. Dent. Traumatol., 2012, 28, 75-80.
24. Rosentritt M. i wsp.: Effect of tooth brush abrasion and thermo-mechanical loading on direct and indirect veneer restorations. Clin. Oral Investig., 2015, 19, 53-60.
25. Gresnigt M.M., Kalk W., Ozcan M.: Randomized clinical trial of indirect resin composite and ceramic veneers: up to 3-year follow-up. J. Adhes. Dent., 2013, 15, 181-190.
26. Makkar S., Malhotra N.: Self-adhesive resin cements: a new perspective in luting technology. Dent. Update, 2013, 40, 758-60, 763-764, 767-768.
27. Zicari F. i wsp.: Bonding effectiveness and sealing ability of fiber-post bonding. Dent. Mater., 2008, 24, 967-977.