Jacek Szkutnik1, Monika Litko1, Ingrid Różyło-Kalinowska2
1Zakład Zaburzeń Czynnościowych Narządu Żucia Uniwersytetu Medycznego w Lublinie
Kierownik: dr n. med. Jacek Szkutnik
2Samodzielna Pracownia Propedeutyki Radiologii Stomatologicznej i Szczękowo-Twarzowej Uniwersytetu Medycznego w Lublinie
p.o. kierownik: prof. zw. dr hab. n. med. Ingrid Różyło-Kalinowska
ARTYKUŁ UKAZAŁ SIĘ W MS 5/2018
Praca recenzowana
Wstęp
Obserwacje ostatnich lat wskazują na gwałtowny wzrost liczby chorych z dysfunkcją układu ruchowego narządu żucia. Zaburzenia te obok próchnicy i chorób przyzębia stają się jednym z najbardziej nasilonych problemów klinicznych w stomatologii. Zaburzenia czynnościowe stawów skroniowo-żuchwowych (ssż), a wśród nich zaburzenia stosunków wewnątrzstawowych i funkcjonowania kompleksu głowa żuchwy–krążek stawowy są prawdopodobnie najczęściej występującymi schorzeniami u pacjentów z dysfunkcją układu ruchowego narządu żucia.
Podstawowym badaniem w diagnostyce dysfunkcji narządu żucia jest badanie kliniczne w postaci analizy wolnych ruchów żuchwy i trzasków w ssż podczas tych ruchów oraz badanie palpacyjne zarówno ssż, jak i mięśni narządu żucia wraz z analizą objawów bólowych (1). Niemniej jednak dokładną diagnozę zaburzeń wewnątrzstawowych ssż nie zawsze można postawić wyłącznie w oparciu o badanie kliniczne, gdyż metody kliniczne diagnostyki tych zaburzeń, w tym oceny położenia krążka stawowego ssż, mają pewne udokumentowane ograniczenia (2, 3).
Niewątpliwie postęp w rozwoju technik wizualizacji i wprowadzenie nowych metod radiologicznych poszerzają znacznie możliwości diagnostyczne dysfunkcji układu ruchowego narządu żucia. Zastosowanie znajduje wiele technik obrazowania, wśród nich tomografia rezonansu magnetycznego (MR), tomografia komputerowa z wiązką promieniowania w kształcie stożka (ang. cone beam computed tomography, CBCT), a nawet ultrasonografia (USG) (4, 5).
Celem pracy było przedstawienie roli diagnostyki obrazowej w dysfunkcji narządu żucia na podstawie opisu przypadku i przeglądu piśmiennictwa.
Opis przypadku
Pacjent K.D., lat 24, zgłosił się do Zakładu Zaburzeń Czynnościowych Narządu Żucia Uniwersytetu Medycznego w Lublinie z powodu samoistnych i sprowokowanych ruchem dolegliwości bólowych okolicy przedusznej prawej i lewej oraz kątów żuchwy wraz z bólami głowy głównie okolicy skroniowej prawej i lewej. Natężenie bólu w skali VAS ocenił na 9 po stronie prawej i 3 po stronie lewej.
W badaniu klinicznym zakres czynnego odwodzenia żuchwy wynosił 50, biernego 55 mm ze skorygowanym zbaczaniem żuchwy w stronę prawą. Zakres wysuwania wynosił 9 mm, ruchów bocznych: w prawo 13 mm, w lewo 10 mm. Ruchom żuchwy towarzyszyły obustronne trzaski podczas odwodzenia i przywodzenia żuchwy oraz trzask w prawym ssż podczas wysuwania i ruchu w lewo. Stwierdzono bolesność palpacyjną obu mięśni skroniowych i żwaczy, okolicy mięśni skrzydłowych bocznych, prawego ssż, okolicy zażuchwowej prawej, mięśni czworobocznych oraz mięśnia mostkowo-obojczykowo-sutkowego prawego.
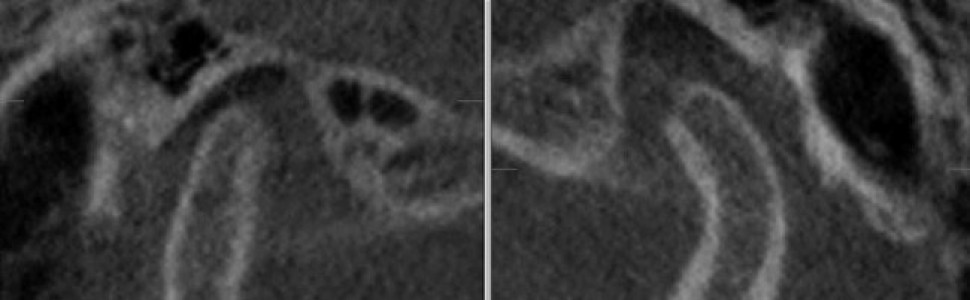
W celu oceny położenia głów żuchwy w ssż oraz wykluczenia zmian morfologicznych narządu żucia wykonano badanie tomografii stożkowej CBCT o dużym polu obrazowania, w zwarciu nawykowym. W badaniu stwierdzono asymetrię ustawienia głów żuchwy w panewkach – prawa głowa żuchwy była ustawiona bardziej dotylnie niż lewa. Z kolei lewa głowa żuchwy była ustawiona centralnie w panewce w płaszczyźnie przednio-tylnej, ale wysunięta do dołu w porównaniu z prawą głową żuchwy (ryc. 1). Na przekrojach czołowych prawa głowa żuchwy miała kształt wypukły, a lewa była spłaszczona, co może wskazywać na zmiany zwyrodnieniowe (ryc. 2). W badaniu CBCT nie stwierdzono obecności zmian zapalnych okołowierzchołkowych, które mogłyby być przyczyną dolegliwości bólowych, jak też zmian zapalnych zatok obocznych nosa.
Ryc. 1. Przekroje strzałkowe ssż w tomografii stożkowej ukazują asymetrię ustawienia głów żuchwy w panewkach – prawa głowa żuchwy ustawiona bardziej dotylnie niż lewa. Lewa głowa żuchwy jest ustawiona centralnie w panewce w płaszczyźnie przednio-tylnej, ale wysunięta do dołu w porównaniu z prawą głową żuchwy.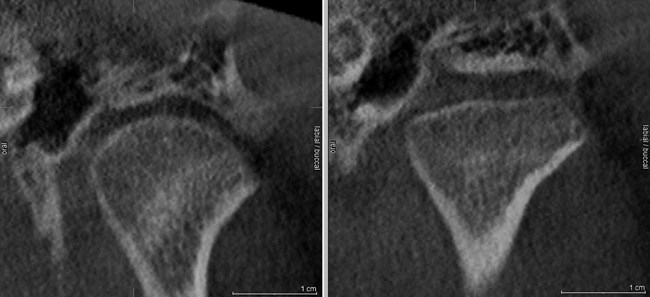
Ryc. 2. Przekroje czołowe ssż. Prawa głowa żuchwy ma kształt wypukły, a lewa jest spłaszczona.
Następnie wykonano badanie ultrasonograficzne (USG) w celu oceny funkcji krążka stawowego ssż oraz mięśni narządu żucia. W prawym stawie skroniowo-żuchwowym stwierdzono doprzednie przemieszczenie krążka stawowego w zwarciu, które utrzymywało się w rozwarciu (ryc. 3 i 4). W lewym stawie skroniowo-żuchwowym krążek stawowy był położony na szczycie głowy żuchwy w zwarciu i rozwarciu (ryc. 3 i 4). Nie stwierdzono przerostu mięśni żwaczy ani patologii w obrębie mięśni mostkowo-obojczykowo-sutkowych, jak też powiększonych regionalnych węzłów chłonnych.
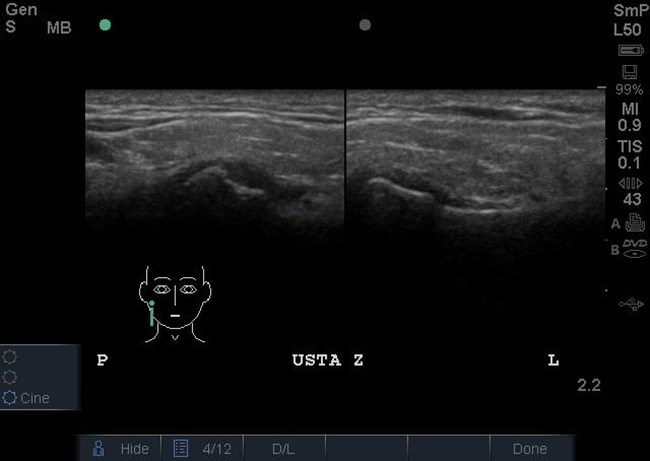
Ryc. 3. Przekroje strzałkowe ssż w zwarciu w badaniu USG. Widoczne doprzednie przemieszczenie krążka stawowego w prawym ssż. W lewym ssż krążek stawowy jest położony na szczycie głowy żuchwy.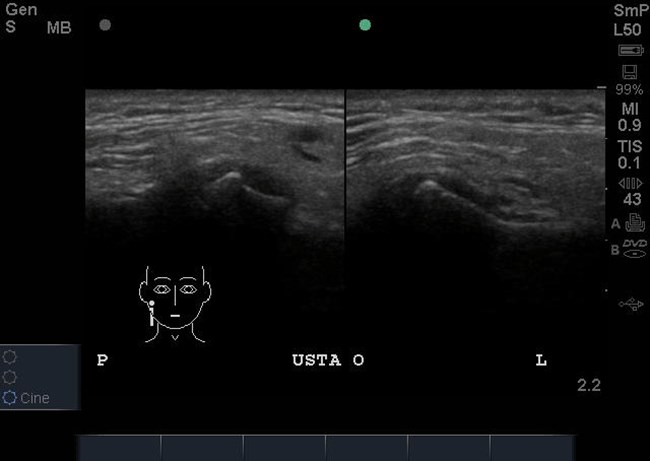
Ryc. 4. Przekroje strzałkowe ssż w rozwarciu w badaniu USG. Utrzymuje się doprzednie przemieszczenie krążka w prawym ssż. W lewym ssż krążek znajduje się na szczycie guzka.
Na podstawie uzyskanych wyników badań zastosowano repozycyjną szynę zgryzową oraz terapię manualną narządu żucia. Po trzymiesięcznym leczeniu uzyskano poprawę modelu ruchomości żuchwy. W związku z utrzymywaniem się silnych dolegliwości bólowych zlecono dodatkowo badanie tomografii rezonansu magnetycznego (MR), w którym w zwarciu stwierdzono obustronne doprzednie przemieszczenie krążków stawowych (ryc. 5). W zwarciu na przekrojach czołowych widoczne było spłaszczenie powierzchni stawowej lewego ssż (ryc. 6). W rozwarciu pozycja obydwu głów żuchwy była doprzednia w stosunku do szczytów guzków stawowych, a nad głowami żuchwy leżały pasma przednie krążków stawowych. Przemieszczenie głowy żuchwy było bardziej nasilone w prawym stawie skroniowo-żuchwowym (ryc. 7).
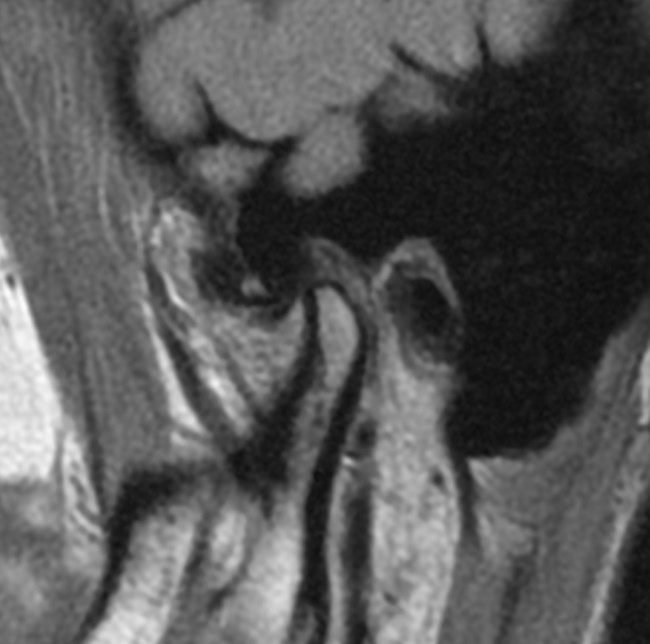
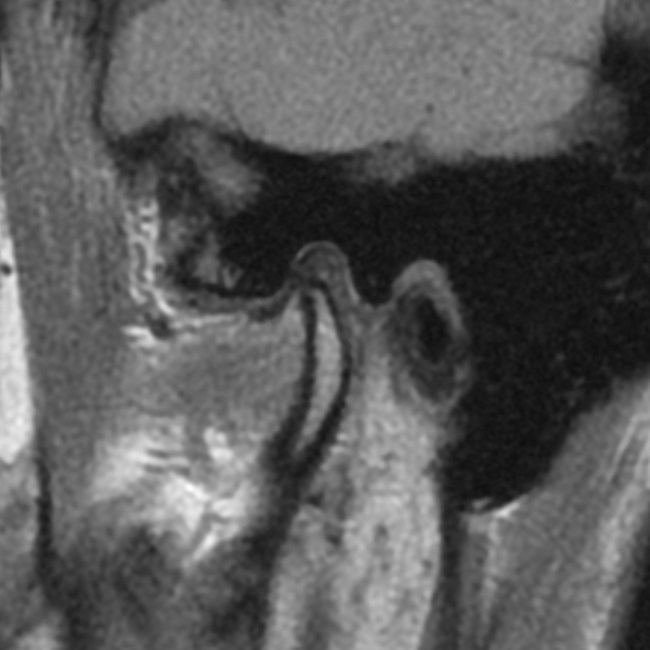
Ryc. 5a i 5b. Przekroje strzałkowe MR ssż w zwarciu, obrazy PD-zależne. Doprzednie przemieszczenie krążków w prawym (a) i lewym (b) ssż.
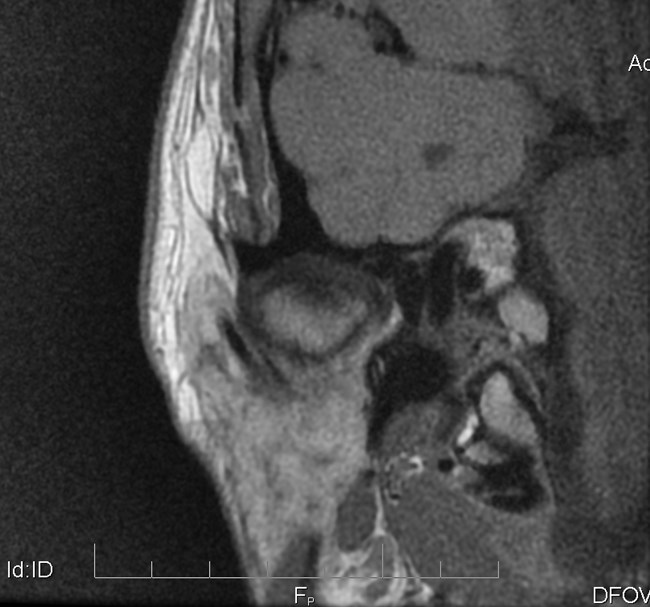
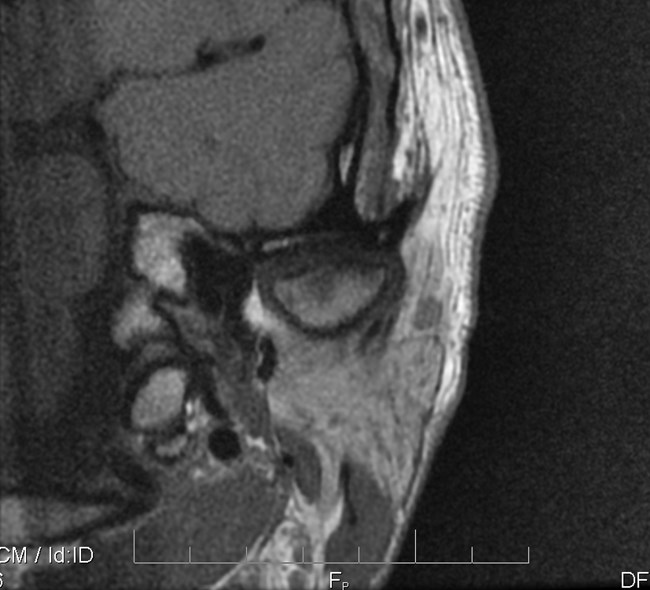
Ryc. 6a i 6b. Przekroje czołowe MR ssż w zwarciu, obrazy PD-zależne. Widoczne spłaszczenie powierzchni stawowej lewego ssż.
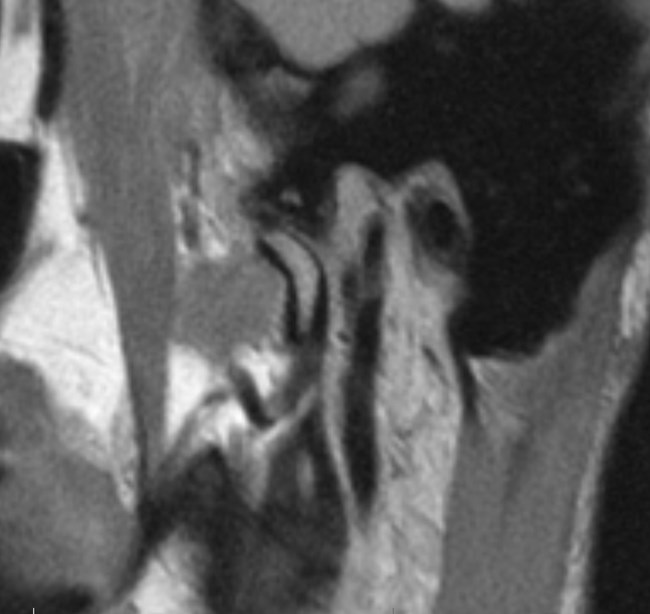
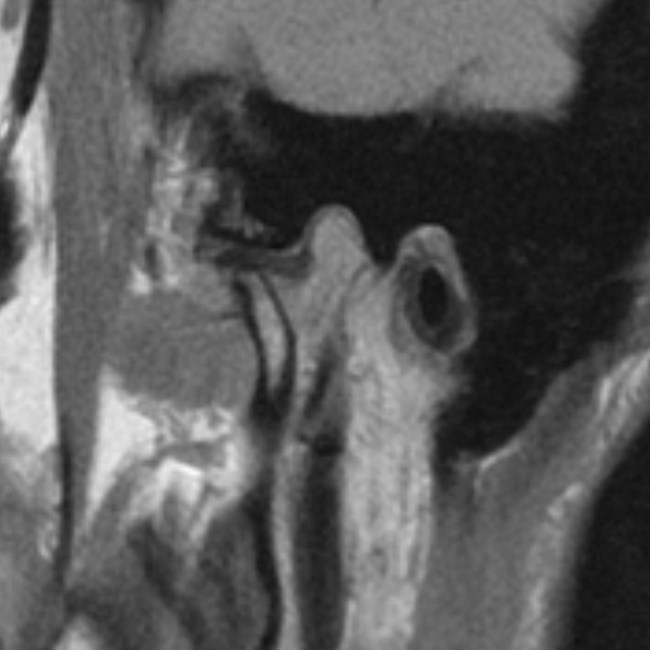
Ryc. 7a i 7b. Przekroje strzałkowe MR ssż w rozwarciu, obrazy PD-zależne. Doprzednie położenie głów żuchwy w obydwu ssż, nad głowami żuchwy widoczne pasma przednie krążków stawowych.
Omówienie
Rola badania MR w diagnostyce stawów skroniowo-żuchwowych jest ugruntowana i uznaje się je za złoty standard. Już w 1997 roku Amerykańska Akademia Radiologii Stomatologicznej i Szczękowo-Twarzowej w swoim stanowisku poświęconym obrazowaniu stawu skroniowo-żuchwowego uznała MR za najskuteczniejszą metodę obrazowania krążka stawowego (6). W cytowanej pracy ultrasonografia została natomiast oceniona negatywnie we wszystkich analizowanych kategoriach zmian patologicznych ssż, w tym patologii krążka stawowego.
Do zalet ultrasonografii należą: duża dostępność, brak znanych szkodliwych działań niepożądanych (nawet u ciężarnych i dzieci), obrazowanie w czasie rzeczywistym i w wysokiej rozdzielczości, a przy tym relatywnie niski koszt w porównaniu z innymi metodami, takimi jak TK, CBCT czy MR (7, 8). Jedną z wad ultrasonografii jest duża zależność od umiejętności i doświadczenia osoby wykonującej badanie (9). Kolejna niedogodność istotna w diagnostyce ssż to brak możliwości obrazowania struktur położonych poniżej nienaruszonej powierzchni kości, ponieważ wiązka ultradźwięków jest odbijana od gęstego obiektu, jakim jest blaszka zbita kości. Z uwagi na to zjawisko ssż nie jest w pełni dostępny w badaniu USG – możliwe jest uwidocznienie tylko torebki stawowej, krążka stawowego i blaszki zbitej na powierzchni górno-bocznej głowy żuchwy (10). Kolejnym ograniczeniem badania ultrasonograficznego ssż są zmiany zwyrodnieniowe prowadzące do zwężenia przestrzeni stawowej oraz powstawanie osteofitów, które jeszcze bardziej zmniejszają obszar dostępny dla wiązki ultradźwiękowej (11). Z tych względów USG jest niechętnie stosowane w diagnostyce ssż i preferowaną metodę obrazowania stanowi MR (12).
Do udokumentowanych zastosowań ultrasonografii w dysfunkcji narządu żucia i obrazowaniu stawów skroniowo-żuchwowych należą zaburzenia wewnętrzne (13) oraz przemieszczenie krążka, zwłaszcza doprzednie z repozycją i bez repozycji (14-19). Nie ma natomiast wyników badań opisujących boczne lub dotylne przemieszczenia krążka (20).
Czułość, specyficzność i dokładność USG w obrazowaniu ssż wahają się w szerokich granicach, np. wg Melisa i wsp. (21) czułość USG w ocenie przemieszczenia krążka określana jest na 13-100%, specyficzność na 62-100%, a dokładność na 51,8-100%. W metaanalizie (22) obejmującej 1096 pacjentów z 11 badań łączna czułość wykrywania doprzedniego przemieszczenia krążka z repozycją wyniosła 83%, a specyficzność 85%. Z kolei dla doprzedniego przemieszczenia krążka bez repozycji czułość i specyficzność wynosiły odpowiednio 72% i 90%.
Najnowsza metaanaliza poświęcona wartości USG w wykrywaniu przemieszczenia krążka stawowego ssż została oparta na 16 pracach i łącznie 1747 ssż, a wyniki badań USG zostały porównane ze złotym standardem, jakim była tomografia MR. Dodatni współczynnik predykcji dla przemieszczenia krążka w zwarciu i w rozwarciu wyniósł odpowiednio 22% i 41%, dla przemieszczenia krążka z repozycją i bez repozycji odpowiednio 35% i 41%, a ujemny współczynnik predykcji wyniósł 21% i 27%. Na tej podstawie stwierdzono, że badanie USG może być dobrym narzędziem obrazowania diagnostycznego uzupełniającego badanie kliniczne u pacjentów z podejrzeniem przemieszczenia krążka stawowego. Podkreślono przy tym wartość wykonywania nie tylko badań statycznych w zwarciu i rozwarciu, ale i badania dynamicznego (23).
Jedną z wad badania MR jest brak sygnału gęstych struktur, takich jak blaszka zbita kości (6). W przypadku zmian zwyrodnieniowych ssż bezsygnałowe są także wyrośla kostne. Z tego względu wartość MR w diagnostyce zmian tkanki kostnej zbitej jest ograniczona, a o stanie kości wnioskuje się na podstawie sygnału szpiku kostnego (5). Uzupełnieniem badania MR może być tomografia stożkowa CBCT jako badanie bardziej dostępne dla stomatologów niż medyczna tomografia stożkowa (TK), a przy tym pozwalające na obrazowanie ssż w cienkich przekrojach przy relatywnie niskiej dawce promieniowania rentgenowskiego. Alkhader i wsp. (24) porównali wartość CBCT i MR w diagnostyce zmian w tkance kostnej ssż i stwierdzili, że czułość MR była niska. Według przeglądu systematycznego, który przeprowadzili Ma i wsp. (25), wielkość woksela nie wpływa na dokładność badania CBCT w diagnostyce zmian w komponentach kostnych ssż. Według metaanalizy opartej na 8 publikacjach i 976 ssż dodatni iloraz wiarygodności dla CBCT ssż wynosi 5,2, a ujemny 0,38 (25). Dokładność diagnostyczna CBCT w zmianach patologicznych dotyczących wyrostka kłykciowego jest porównywalna z wielorzędową tomografią komputerową (multi-slice computed tomography, MSCT) (26), a wyższa niż pantomografii i tomografii liniowej w wykrywaniu nadżerek blaszki zbitej (27).
Wnioski
Wprawdzie tomografia MR jest złotym standardem w diagnostyce przemieszczenia krążka stawowego, jednak tomografia stożkowa CBCT ma znaczenie w obrazowaniu zmian w elementach kostnych ssż. Ultrasonografia może być uzupełniającym badaniem w obrazowaniu przemieszczeń krążka stawowego.
PIŚMIENNICTWO
1. Schiffman E. i wsp.: Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) for Clinical and Research Applications: recommendations of the International RDC/TMD Consortium Network and Orofacial Pain Special Interest Group. J. Oral Facial Pain Headache, 2014, 28, 1, 6-27.
2. Schmitter M., Kress B., Rammelsberg P.: Temporomandibular joint pathosis in patients with myofascial pain: a comparative analysis of magnetic resonance imaging and a clinical examination based on a specific set of criteria. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 2004, 97, 3, 318-324.
3. Manfredini D., Guarda-Nardini L.: Agreement between Research Diagnostic Criteria for Temporomandibular Disorders and magnetic resonance diagnoses of temporomandibular disc displacement in a patient population. Int. J. Oral Maxillofac. Surg., 2008, 37, 7, 612-616.
4. Ahmad M. i wsp.: Research Diagnostic Criteria for Temporomandibular Disorders, RDC/TMD, Development of Image Analysis Criteria and Examiner Reliability for Image Analysis. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 2009, 107, 6, 844-860.
5. Różyło-Kalinowska I., Różyło T.K.: Współczesna radiologia stomatologiczna. Wydanie 2. Wyd. Czelej, Lublin 2014.
6. Brooks S.L. i wsp.: Imaging of the temporomandibular joint: a position paper of the American Academy of Oral and Maxillofacial Radiology. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 1997, 83, 5, 609-618.
7. Ahuja A., Evans R.: Practical Head and Neck Ultrasound. Cambridge University Press, Cambridge, 8th printing, 2013.
8. Kundu H. i wsp.: Assessment of TMJ disorders using ultrasonography as a diagnostic tool: a review. J. Clin. Diagn. Res., 2013, 7, 12, 3116-3120.
9. Manfredini D., Guarda-Nardini L.: Ultrasonography of the temporomandibular joint: a literature review. Int. J. Oral Maxillofac. Surg., 2009, 38, 12, 1229-1236.
10. Katzberg R.W. i wsp.: Pilot study to show the feasibility of high-resolution sagittal ultrasound imaging of the temporomandibular joint. J. Oral Maxillofac. Surg., 2017, 75, 6, 1151-1162.
11. Weiss P.F. i wsp. High prevalence of temporomandibular joint arthritis at disease onset in children with juvenile idiopathic arthritis, as detected by magnetic resonance imaging but not by ultrasound. Arthritis Rheum., 2008, 58, 4, 1189-1196.
12. Uysal S. i wsp.: Comparison of ultrasonography with magnetic resonance imaging in the diagnosis of temporomandibular joint internal derangements: a preliminary investigation. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 2002, 94, 1, 115-121.
13. Brandlmaier I. i wsp.: Temporomandibular joint internal derangement: detection with 12.5 MHz ultrasonography. J. Oral Rehabil., 2003, 30, 8, 796-801.
14. Emshoff R. i wsp.: The diagnostic value of ultrasonography to determine the temporomandibular joint disc position. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. Endod., 1997, 84, 688-696.
15. Emshoff R. i wsp.: Disk displacement of the temporomandibular joint: sonography versus MR imaging. AJR Am. J. Roentgenol., 2002, 178, 6, 1557-1562.
16. Kaya K. i wsp.: Diagnostic value of ultrasonography in the evaluation of the temporomandibular joint anterior disk displacement. J. Cranio-Maxillofac. Surg., 2010, 38, 391-395.
17. Landes C.A. i wsp.: 3-D sonography for diagnosis of osteoarthrosis and disk degeneration of the temporomandibular joint, compared with MRI. Ultrasound Med. Biol., 2006, 32, 5, 627-32.
18. Manfredini D. i wsp.: Ultrasound assessment of increased capsular width as a predictor of temporomandibular joint effusions. Dentomaxillofac. Radiol., 2003, 32, 359-364.
19. Tognini F. i wsp.: Ultrasonographic vs magnetic resonance imaging findings of temporomandibular joint effusion. Minerva Stomatol., 2003, 52, 365-372.
20. Li C. i wsp.: Ultrasonography for detection of disc displacement of temporomandibular joint: a systematic review and meta-analysis. J. Oral Maxillofac. Surg., 2012, 70, 6, 1300-1309.
21. Melis M., Secci S., Ceneviz C.: Use of US for diagnosis of temporomandibular joint disorders: a review. Am. J. Dent., 2007, 20, 73-78.
22. Dong X.Y. i wsp.: The diagnostic value of high-resolution ultrasonography for the detection of anterior disc displacement of the temporomandibular joint: a meta-analysis employing the HSROC statistical model. Int. J. Oral Maxillofac. Surg., 2015, 44, 852-858.
23. Su N. i wsp.: Diagnostic value of ultrasonography for the detection of disc displacements in the temporomandibular joint: a systematic review and meta-analysis. Clin. Oral Inv., 2018, https://doi.org/10.1007/s00784-018-2359-4.
24. Alkhader M. i wsp.: Diagnostic performance of magnetic resonance imaging of the temporomandibular joint and its correlation with cone beam computed tomography. Dentomaxillofac. Radiol., 2010b, 39, 270-276.
25. Ma R., Yin S., Li G.: The detection accuracy of cone beam CT for osseous defects of the temporomandibular joint: a systematic review and meta-analysis. Sci. Rep., 2016, doi:10.1038srep34714.
26. Honda K. i wsp.: Osseous abnormalities of the mandibular condyle: diagnostic reliability of cone beam computed tomography compared with helical computed tomography based on an autopsy material. Dentomaxillofac. Radiol., 2006, 35, 152-157.
27. Honey O.B. i wsp.: Accuracy of cone-beam computed tomography imaging of the temporomandibular joint: comparisons with panoramic radiology and linear tomography. Am. J. Orthod. Dentofacial. Orthop., 2007, 132, 429-438.